- Alzheimer-Krankheit – Systembereitschaft im Kontext neuer Entwicklungen
Eine mögliche Zulassung neuer monoklonaler Antikörpertherapien für die Alzheimer-Krankheit stellt die Gesundheitssysteme weltweit vor Herausforderungen. In der vorliegenden Arbeit werden durch den Verein Swiss Memory Clinics (SMC) eine Analyse der vorhandenen Ressourcen vorgenommen und mögliche Versorgungsengpässe identifiziert. Die Bewältigung möglicher Kapazitätsengpässe stellt eine Herausforderung dar, die Massnahmen auf verschiedenen Ebenen erfordert. Unsere Analyse zeigt aber auch auf, dass wir in der Schweiz über gute Voraussetzungen verfügen, neue Entwicklungen in die bestehenden Versorgungsstrukturen zu integrieren.
Schlüsselwörter: Alzheimer-Krankeit, Demenz, Therapie, Versorgung
Hintergrund
Aktuell leben rund 156 900 Menschen mit Demenz in der Schweiz, im Jahr 2050 werden dies voraussichtlich 315 000 Menschen sein. Jährlich kommt es zu 33 800 neu diagnostizierten Demenzen (1). SMC engagiert sich seit seiner Gründung am 20. Mai 2008 schweizweit für eine qualitativ hochstehende und breit verfügbare Diagnose- und Behandlungsqualität neurokognitiver Störungen – insbesondere der verschiedenen Demenzformen (2, 3, 4, 5).
Anti-Amyloid-Therapien (AAT) sind in der Schweiz bisher nicht zugelassen. Zwei Phase-3-Studien mit den monoklonalen Antikörpern Lecanemab (6) und Donanemab (7) haben bei der Behandlung der leichten kognitiven Störung (MCI) und der leichten Demenz bei Alzheimer-Krankheit (AK) über einen Zeitraum von 18 Monaten signifikante positive Ergebnisse in allen klinischen und paraklinischen (bspw. Lebensqualität) Endpunkten zeigen können. Die Medikamente werden bereits in einigen Ländern (z.B. USA, Japan, China) eingesetzt. Die Australische Zulassungsbehörde hat sich gegen eine Zulassung von Lecanemab ausgesprochen. In Grossbritannien hat sich die Zulassungsbehörde unter Ausschluss der Personen mit dem höchsten Risiko für Nebenwirkungen für eine Zulassung ausgesprochen, aber das National Institute for Health and Care Excellence hat sich aus medizinisch-ökonomischen Gründen gegen eine Kostenübernahme durch den National Health Service ausgesprochen. Auch die Europäische Arzneimittelbehörde (EMA) hat sich schliesslich nach einem Reevaluationsverfahren am 14.11.2024 unter Ausschluss der Personen mit dem höchsten Risiko für Nebenwirkungen für eine Zulassung von Lecanemab ausgesprochen. In der Schweiz durchlaufen die Präparate aktuell das Zulassungsverfahren bei Swissmedic.
Die AAT erfordern bezüglich Diagnostik, Applikation der Therapien und Monitoring zahlreiche Ressourcen des Gesundheitssystems. Eine Analyse von Hlavka et al. in sechs europäischen Ländern zeigt auf, dass Kapazitätsengpässe dazu führen könnten, dass über eine Million Patientinnen und Patienten mit einer leichten kognitiven Störung aufgrund einer Alzheimer-Krankheit in das Stadium einer Demenz fortschreiten könnten, während sie auf einer Warteliste für eine spezialisierte Behandlung stehen (8). Diese Zahl fällt allerdings deutlich zu hoch aus, da wir mittlerweile wissen, dass nur eine Minderheit der infrage kommenden Population für die AAT geeignet ist (siehe unten).
Im Folgenden möchten wir ausführen, wie gut nach unserer Einschätzung das Schweizer Gesundheitssystem die Einführung einer solchen Therapie bewerkstelligen könnte.
Überblick Swiss Memory Clinics (SMC)
Die im Folgenden aufgeführten Angaben beruhen mehrheitlich auf einer Mitgliederumfrage des Vereins SMC zwecks Erfassung struktureller und prozeduraler Merkmale der interdisziplinären Behandlung.
Hausärztinnen und Hausärzte sind häufig die erste Anlaufstelle für die Patientinnen und Patienten und deren Angehörigen und funktionieren als Hauptzuweisende für die Diagnostik und Therapie in den Memory Clinics (MC). Die Abläufe dieser Zusammenarbeit wurden im Rahmen der SMC Diagnostikempfehlungen im Sinne einer «Case finding»-Strategie beschrieben (3, 4).
Die Schweiz hat mit ca. 5.44 MCs pro 1 000 000 Einwohner eine im internationalen Vergleich hohe Dichte an spezialisierten interdisziplinären Versorgungseinheiten. Hinzu kommen Angebote ausserhalb des SMC-Netzwerks.
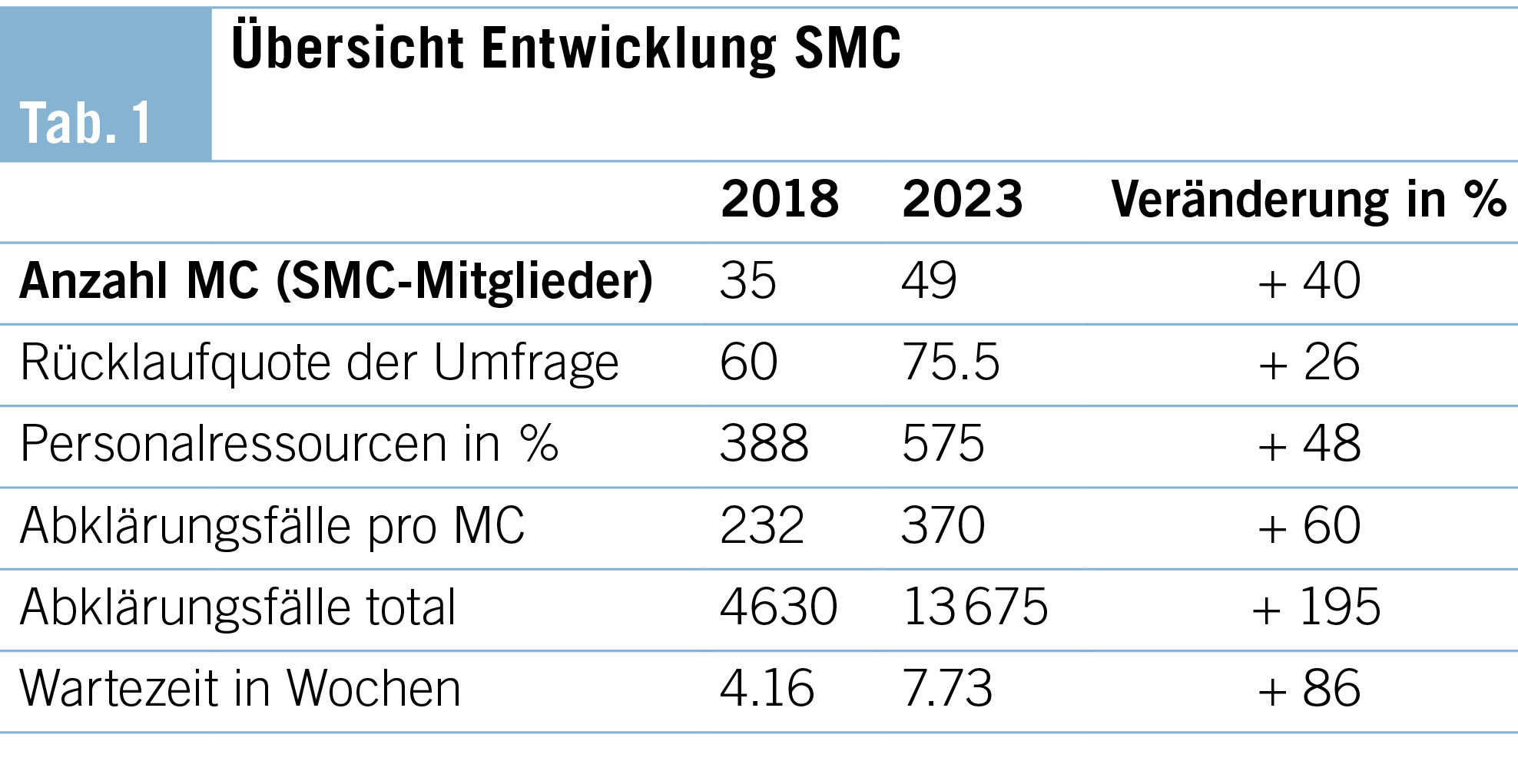
Die folgende Tab. 1 orientiert über die Entwicklung innerhalb des SMC-Netzwerks von 2018 bis 2023. Es lässt sich eine klare Zunahme der Anzahl an MC sowie der Personalressourcen pro MC festhalten bei allerdings gleichzeitig ansteigenden Wartezeiten.
Verfügbarkeit Diagnostik
Der Zugang zur Diagnostik ist insgesamt sehr gut. Neuropsychologische Untersuchungen pro MC und pro Jahr werden in 83 % aller Fälle durchgeführt. Alle MC haben innerhalb ihrer Institution oder über Kooperationen Zugang zu Laboruntersuchungen, MRI, FDG-PET, Liquordiagnostik und EEG, 89 % auch zu Amyloid-PET.
Diagnoseverteilung
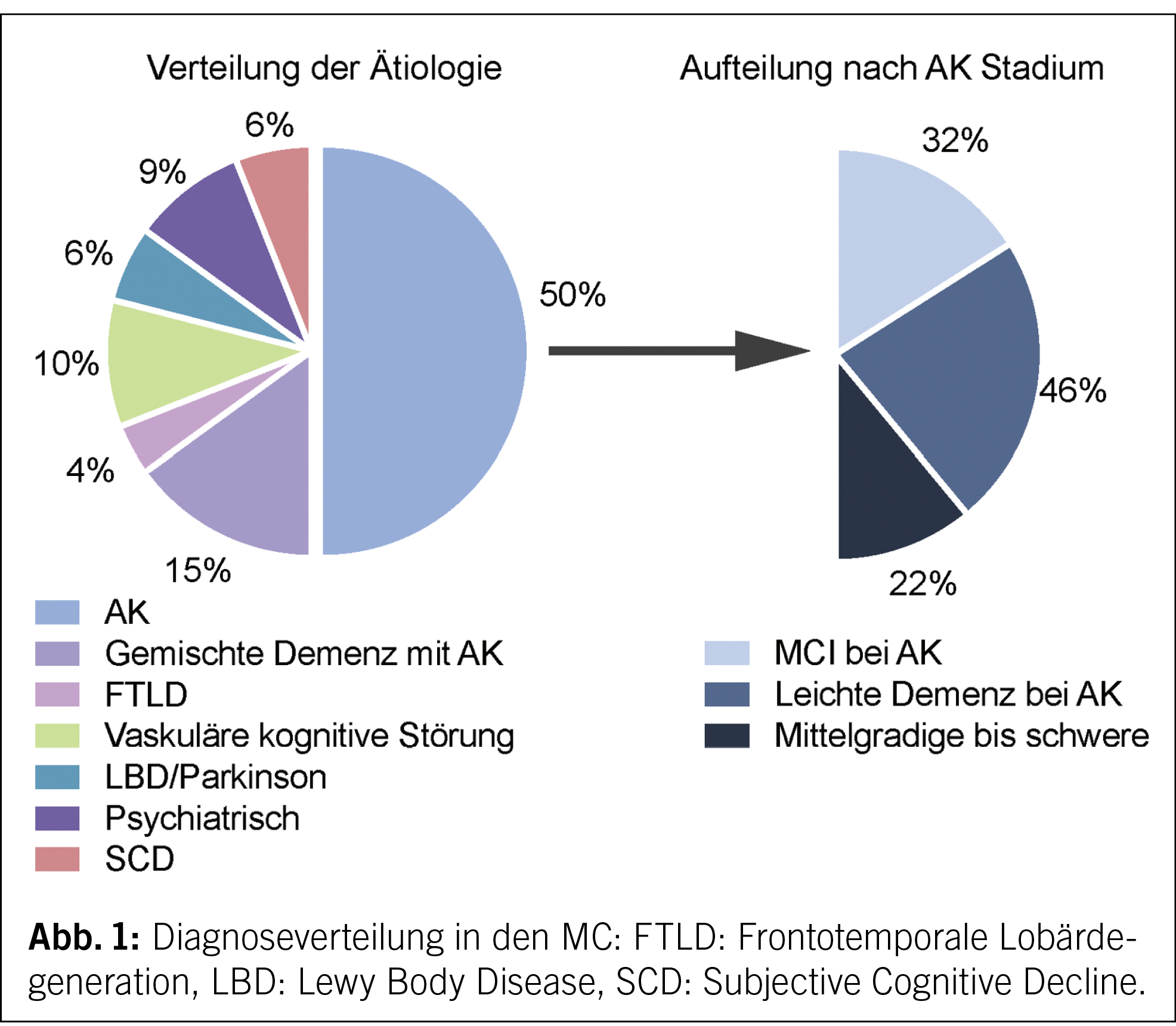
Die Verteilung der Diagnosen im Jahr 2023 wird in der Abbildung 1 dargestellt. Die Angaben basieren auf Schätzungen. In 65 % aller Fälle wird eine AK festgestellt. In 39 % der Fälle werden die Diagnosen MCI oder leichte Demenz bei AK gestellt.
Potenzielle Versorgungslücke im Kontext von AAT
Trotz der relativ hoch entwickelten Schweizer Infrastruktur im Hinblick auf die Versorgung von Demenzbetroffenen stellt sich die Frage, inwieweit durch die Zulassung einer AAT eine Versorgungslücke entstehen könnte. Hier gibt es noch einige Unbekannte, beispielsweise liegen noch wenige Daten zu klinischen Langzeiteffekten und zur Sicherheit bei längerer Anwendung vor. Dennoch ist bereits jetzt eine Einschätzung erforderlich, um abzuschätzen, ob die Schweiz in der Lage sein wird, diese Behandlungen zeitgerecht bereitzustellen.
Diagnostik
In der Schweiz wird von einer jährlichen Inzidenzrate von 32 900 Demenzerkrankungen ausgegangen. In den MC werden ca. 15 000 Fälle pro Jahr abgeklärt. Im Falle zunehmender Zuweisungen zur Frühdiagnostik im Kontext der neuen Therapiemöglichkeiten gehen die MC davon aus, dass durch Effizienzsteigerung und Ausbau der Angebote schätzungsweise 3000 zusätzliche Abklärungen schweizweit pro Jahr durchgeführt werden könnten.
Eine graduelle Erhöhung der Nachfrage an MC-Abklärungen auf 20 000 bis 25 000 pro Jahr (60–75 % der Jahresinzidenz) ist ein realistisches Szenario, was zunächst zu längeren Wartezeiten bis zur Erstabklärung führen könnte.
Therapie
Erste Daten aus der Versorgung zeigen, dass angesichts der aktuellen Anwendungsempfehlungen zum Einsatz der neuen Substanzen in einer AK-Population in den MC je nach angewandten Ein- und Ausschlusskriterien möglicherweise nur ca. 8 bis 17 % der Fälle für eine AAT infrage kommen (9, 10, 11). Für die MC in der Schweiz würde das aktuell bei einer Population mit beginnender AK von ca. 5850 Fällen (39 % der 15 000 MC-Fälle) näherungsweise 468 bis 995 potenzielle neue AAT-Patientinnen und -Patienten pro Jahr bedeuten. Diese Zahl könnte in der Folge zunehmender Frühdiagnostik im Verlauf ansteigen (siehe oben). Wie viele hiervon sich dann tatsächlich für eine Therapie entscheiden, kann gegenwärtig noch nicht abgeschätzt werden und wird stark von den Nutzen-Risiko-Bewertungen der Patientinnen und Patienten abhängen. Es ist wahrscheinlich, dass sich nur ein Bruchteil der infrage kommenden Patientinnen und Patienten auf eine AAT einlassen würde.
Ressourcen für die Durchführung von Infusionstherapien sind derzeit bei Weitem nicht in allen MC verfügbar. Inwiefern die Möglichkeit eines Aufbaus von Therapieplätzen in den MC-Netzwerken besteht, ist in 65 % noch unklar. In 32 % der MC werden 15 wöchentliche Therapieplätze direkt oder indirekt als verfügbar angezeigt, was einer durchschnittlichen Kapazität von ca. 180 Infusionstherapien pro Woche entspricht. Das ergibt in Abhängigkeit der Applikationsfrequenz eine Kapazität von jährlich 360 bis 720 AAT-Patientinnen und -Patienten. Die Infusionskapazität im MC-Netzwerk würde sich im Verlauf durch organisatorische Massnahmen und gezielte Kooperationen voraussichtlich erhöhen lassen. Darüber hinaus könnten zeitlich limitierte Anwendungen sowie sich in Entwicklung befindende subkutane Applikationsformen die Situation entlasten.
Überblick
Der antizipierte steigende Ressourcenbedarf für spezialisierte Abklärungen im Falle einer Zulassung neuer AAT steht im Kontrast zu den Ressourcenengpässen im Bereich Fachpersonal mit tendenziell steigenden Wartezeiten und der limitierten Ausbaukapazität auf ca. 18 000 Abklärungen pro Jahr. Die Schätzungen potenzieller Versorgungslücken betreffend die Kapazitäten für Infusionstherapien sind unsicher und reichen von 0 bis 635. Hier gehen wir aber längerfristig nicht von erheblichen Lücken aus. Der Zugang zur apparativen oder laborchemischen Zusatzdiagnostik scheint in der Schweiz wenig problematisch zu sein. Massnahmen, die zu einer Kompensation fehlender Ressourcen beitragen können, umfassen die Intensivierung der Kooperationen innerhalb und ausserhalb der jeweiligen Institutionen sowie diagnostische und therapeutische Weiterentwicklungen (siehe unten) (Tab. 2).
Massnahmen und Rahmenbedingungen
Aufgrund der notwendigen Fachkenntnisse, die lange Aus- und Weiterbildungszeiten erfordern, sowie dem generellen Fachkräftemangel im Gesundheitswesen erscheint eine rasche personelle Aufstockung zum Ausgleich der Versorgungslücke unrealistisch. Kontinuierliche Verbesserungsprozesse zur Erhöhung der Produktivität der bestehenden Fachkräfte wie Digitalisierung oder Delegation sowie das Eingehen von Kooperationen erscheinen zielführender. Zentral wird es sein, inwiefern eine präzise und effiziente Indikationsstellung bei schlanken Abklärungsprozessen gelingt und die Infusionskapazitäten ausgeweitet werden können. Hierzu sind unter anderem folgende Aspekte zu berücksichtigen:
- Nutzung neuer Biomarkertechnologien, wie z. B. Blutbiomarker und Augmentation durch künstliche Intelligenz
- Neue Formen der Zusammenarbeit zwischen der Grundversorgung und den MC
- Auf- und Ausbau von Infusionskapazitäten durch gezielte Kooperationen
- Zeitlich limitierte und subkutane Applikationsformen
- Effizientes Management möglicher Nebenwirkungen durch gezielte Kooperationen
Notwendige Rahmenbedingungen:
- Zentrale koordinierende Rolle der Demenzexpertinnen und -experten zur Sicherstellung der Behandlungs- und Indikationsqualität sowie hoher Stellenwert der sorgfältigen und patientenzentrierten Aufklärung sowie medizinethischer Aspekte
- Fachempfehlungen betreffend geeignete Diagnostik und Therapie sowie Erstellung von standardisierten Abläufen (Standard Operation Procedures)
- Verbesserte Datengrundlagen mittels Förderung der Versorgungsforschung sowie Entwicklung eines Registers
- Einheitliche Vorgehensweise bezüglich Kostengutspracheprozess für den Zeitraum zwischen einem allfälligen positiven Entscheid der Swissmedic und der Aufnahme auf die Spezialitätenliste
Schlussfolgerungen
Das Schweizer Gesundheitswesen wird nicht ohne Weiteres in der Lage sein, im Falle einer Zulassung einer AAT allen Patientinnen und Patienten innerhalb eines angemessenen Zeitraums den Zugang zu ermöglichen. Wichtige Anpassungen werden erforderlich sein. In Anbetracht unserer Analyse zeigt sich aber auch, dass wir über Strukturen und Massnahmen verfügen, um das Risiko zu minimieren, dass Patientinnen und Patienten ein Fortschreiten der Erkrankung erfahren, während sie auf eine spezialisierte Behandlung warten.
Die Bewältigung möglicher Kapazitätsengpässe stellt eine Herausforderung dar, die Massnahmen auf verschiedenen Ebenen erfordert. Insbesondere mangelnde personelle Ressourcen erschweren die Umsetzung des Auf- und Ausbaus weiterer Angebote. Hier sind Politik (national und kantonal), Universitäten, Spitäler/Kliniken, Fachgesellschaften, Weiterbildungsstätten und Führungskräfte gefordert.
Die Autorinnen und Autoren sind der Ansicht, dass im Fall einer Zulassung der Zugang zur AAT allen geeigneten und interessierten Patientinnen und Patienten ermöglicht werden sollte.
Key Messages
• Die (mögliche) Zulassung neuer monoklonaler Antikörpertherapien für die Alzheimer-Krankheit stellt die Gesundheitssysteme vor Herausforderungen, auch in der Schweiz.
• Unsere Analyse zeigt auf, dass wir in der Schweiz über gute Voraussetzungen verfügen, neue Entwicklungen in die bestehenden Versorgungsstrukturen zu integrieren.
• Im Fall einer Zulassung sollte der Zugang zur AAT allen geeigneten und interessierten Patientinnen und Patienten ermöglicht werden.
Abkürzungen
SMC Verein Swiss Memory Clinics
AAT Anti-Amyloid-Therapie
MCI Leichte kognitive Störung
AK Alzheimer-Krankheit
MC Memory Clinics
FTLD Frontotemporale Lobärdegeneration
LBD Lewy Body Disease
SCD Subjective Cognitive Declin
Version française
L’ autorisation éventuelle de nouvelles thérapies à base d’ anticorps monoclonaux pour la maladie d’ Alzheimer pose des défis aux systèmes de santé du monde entier. Dans le présent travail, l’ association Swiss Memory Clinics (SMC) procède à une analyse des ressources disponibles et identifie les éventuels points de tension dans leur déploiement. La gestion d’ éventuelles limitations en matière de capacités représente un défi qui nécessite des mesures à différents niveaux. Notre analyse montre aussi que nous disposons en Suisse de bonnes conditions pour intégrer de nouveaux développements dans les structures de soins existantes.
Mots clés: Maladie d’ Alzheimer, démence, thérapie, soins
Contexte
Actuellement, environ 156 900 personnes vivent avec une démence en Suisse, et ce chiffre devrait atteindre 315 000 personnes en 2050. Chaque année, 33 800 nouvelles démences sont diagnostiquées (1). Depuis sa création le 20 mai 2008, la SMC s’ engage dans toute la Suisse en faveur d’ un diagnostic et d’ un traitement de haute qualité et largement disponible des troubles neurocognitifs – en particulier des différentes formes de démence (2, 3, 4, 5).
Les thérapies anti-amyloïdes (AAT) ne sont pas encore disponibles en Suisse. Deux études de phase 3 avec les anticorps monoclonaux lecanemab (6) et donanemab (7) ont pu montrer des résultats positifs significatifs sur tous les critères d’ évaluation cliniques et paracliniques (p. ex. qualité de vie) dans le traitement des troubles cognitifs légers (MCI) et de la démence légère de la maladie d’ Alzheimer (MA) sur une période de 18 mois. Ces médicaments sont déjà utilisés dans certains pays (par exemple aux États-Unis, au Japon et en Chine). L’ Agence australienne des mèdicaments s’ est prononcée contre l’ autorisation du lecanemab. En Grande-Bretagne, l’ autorité d’ homologation s’ est prononcée en faveur d’ une autorisation en excluant les personnes présentant le plus grand risque d’ effets secondaires, mais le National Institute for Health and Care Excellence s’ est prononcé contre une prise en charge par le National Health Service pour des raisons médico-économiques. L’ Agence européenne des médicaments (EMA) s’ est elle aussi finalement prononcée en faveur d’ une autorisation du lecanemab après une procédure de réévaluation le 14 novembre 2024, en excluant les personnes présentant le plus grand risque d’ effets secondaires. En Suisse, les préparations sont actuellement soumises à la procédure d’ autorisation auprès de Swissmedic.
Les AAT nécessitent de nombreuses ressources du système de santé en ce qui concerne le diagnostic, l’ application des thérapies et le monitoring. Une analyse de Hlavka et al. menée dans six pays européens montre que des limitations au niveau des capacités pourraient conduire à ce que plus d’ un million de patients souffrant de troubles cognitifs légers dus à la MA évoluent vers le stade de la démence, alors qu’ ils sont sur une liste d’ attente pour un traitement spécialisé (8). Ce chiffre est toutefois nettement surestimé, car nous savons désormais que seule une minorité de la population éligible est susceptible de bénéficier de l’ AAT (voir ci-dessous).
Nous aimerions expliquer ci-dessous dans quelle mesure nous estimons que le système de santé suisse pourrait gérer l’ introduction d’ une telle thérapie.
Aperçu des Swiss Memory Clinics (SMC)
Les données présentées ci-après reposent pour la plupart sur une enquête menée par l’ association SMC auprès de ses membres afin de recenser les caractéristiques structurelles et procédurales du traitement interdisciplinaire.
Les médecins de famille sont souvent le premier point de contact pour les patients et leurs proches et fonctionnent comme les principaux référents pour le traitement dans les cliniques de la mémoire (MC). Les processus de cette collaboration ont été décrits dans le cadre des recommandations diagnostiques SMC au sens d’ une stratégie de « case finding » (3, 4).
Avec environ 5.44 MC pour 1 000 000 d’ habitants, la Suisse présente une densité élevée d’ unités de soins interdisciplinaires spécialisées en comparaison internationale. S’ y ajoutent des offres en dehors du réseau SMC.
Le tab. 1 ci-dessous présente l’ évolution au sein du réseau SMC entre 2018 et 2023. On constate une nette augmentation du nombre de MC et des ressources en personnel par MC accompagnée d’ une augmentation des délais d’ attente.
Disponibilité du diagnostic
L’ accès au diagnostic est globalement très bon. Des examens neuropsychologiques par MC et par an sont réalisés dans 83 % des cas. Tous les MC ont accès, au sein de leur institution ou par le biais de coopérations, aux examens de laboratoire, à l’ IRM, au FDG-PET, au diagnostic du LCR et à l’ EEG, 89 % ont également accès au PET amyloïde.
Répartition des diagnostics
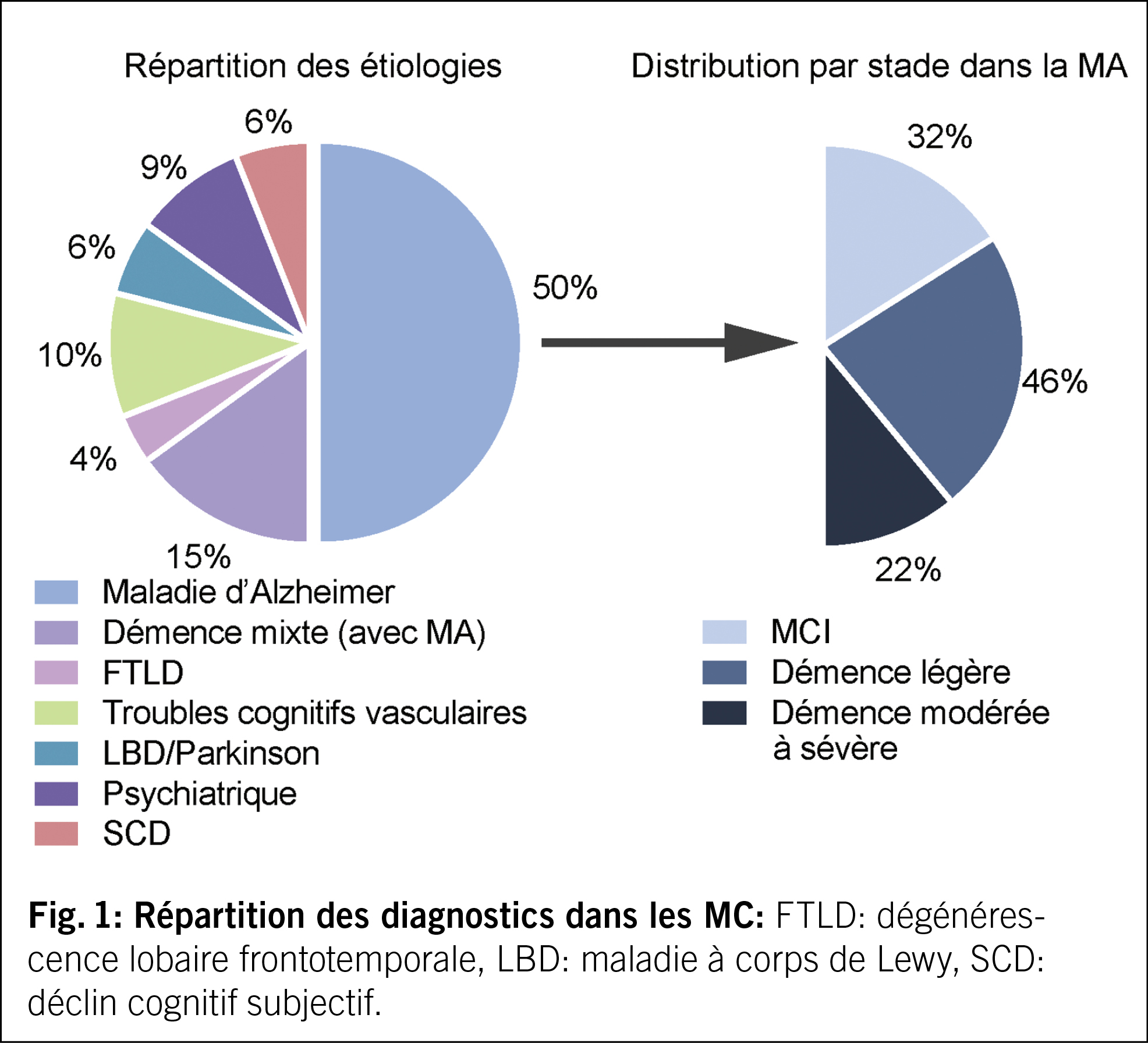
La répartition des diagnostics en 2023 est présentée dans la fig. 1. Les données sont basées sur des estimations. Une MA représente 65 % des cas. Dans 39 % la MA est un stade de MCI ou de démence légère.
Manque potentiel de soins dans le contexte de l’ AAT
Malgré l’ infrastructure suisse relativement développée en ce qui concerne les soins aux personnes atteintes de démence, la question se pose de savoir dans quelle mesure l’ autorisation d’ une AAT pourrait entraîner une limite dans la trajectoire des soins. Il y a encore quelques inconnues à ce sujet, par exemple on dispose encore de peu de données sur les effets cliniques à long terme et sur la sécurité en cas d’ utilisation prolongée. Néanmoins, une évaluation est d’ ores et déjà nécessaire pour estimer si la Suisse sera en mesure de fournir ces traitements en temps voulu.
Diagnostic
En Suisse, on estime que le taux d’ incidence annuel des démences est de 32 900. Environ 15 000 cas sont examinés chaque année dans les MC. En cas d’ augmentation des orientations vers le diagnostic précoce dans le contexte des nouvelles possibilités thérapeutiques, les MC estiment que l’ amélioration de l’ efficacité et l’ extension de l’ offre permettraient de réaliser 3000 examens supplémentaires par an dans toute la Suisse.
Une augmentation progressive de la demande de bilans MC jusqu’ à 20 000 à 25 000 par an (60–75 % de l’ incidence annuelle) est un scénario réaliste, ce qui pourrait dans un premier temps avoir une influence négative sur les délais d’ attente jusqu’ au premier bilan.
Traitement
Les premières données issues de la prise en charge montrent que, compte tenu des recommandations actuelles d’ utilisation des nouvelles substances dans une population de MA dans les MC, seuls environ 8 à 17 % des cas pourraient éventuellement être éligibles pour une AAT, selon les critères d’ inclusion et d’ exclusion appliqués (9, 10, 11). Pour les MC en Suisse, cela signifierait actuellement, pour une population initiale de MA d’ environ 5850 cas (39 % des 15 000 cas de MC), approximativement 468 à 995 nouveaux patients éligibles pour une AAT par an. Ce nombre pourrait augmenter au fur et à mesure que le diagnostic précoce se développe (voir ci-dessus). Il n’ est pas encore possible d’ estimer combien d’ entre eux consentiront effectivement pour un traitement et cela dépendra fortement des évaluations du rapport bénéfice/risque des groupes d’ intérêt concernés. Il est probable que seule une fraction des patients éligibles accepterait de suivre une AAT.
Les ressources pour la mise en œuvre de thérapies par perfusion sont loin d’ être disponibles dans toutes les MC. Dans 65 % des cas, on ne sait pas encore dans quelle mesure il est possible d’ implémenter des places de thérapie dans les réseaux MC. Dans 32 % des MC, 15 places de thérapie hebdomadaires sont directement ou indirectement indiquées comme disponibles, ce qui correspond à une capacité moyenne d’ environ 180 thérapies par perfusion par semaine. En fonction de la fréquence d’ application, cela donne une capacité annuelle de 360 à 720 patients AAT. La capacité de perfusion dans le réseau MC pourrait vraisemblablement être augmentée au fil du temps par des mesures organisationnelles et des coopérations ciblées. En outre, une durée de traitement limitée dans le temps ainsi que des formes d’ application sous-cutanées en cours de développement pourraient améliorer la situation.
Aperçu
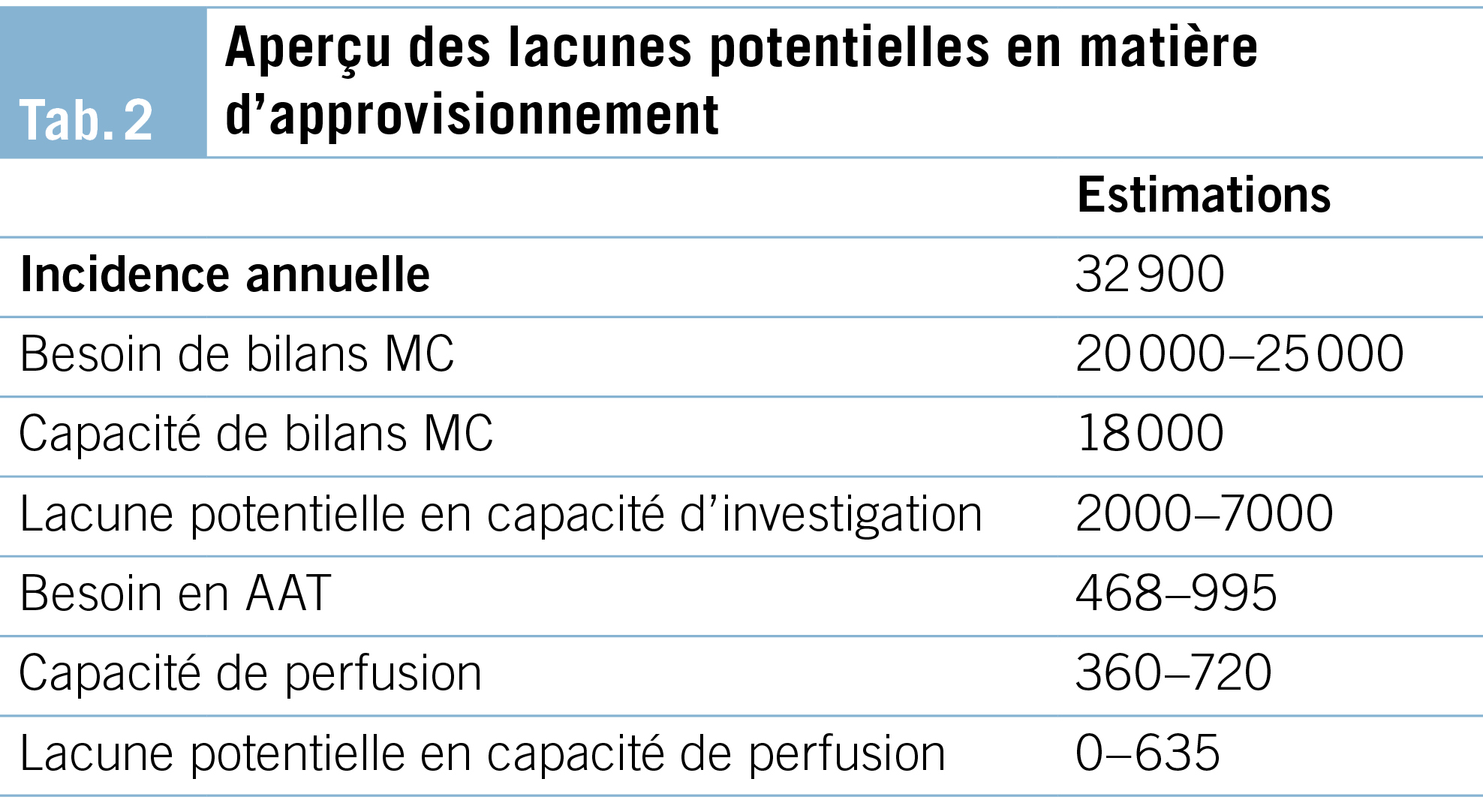
L’ augmentation anticipée des besoins en ressources pour les examens spécialisés en cas d’ autorisation de nouvelles AAT contraste avec les pénuries de ressources dans le domaine du personnel spécialisé, avec une tendance à l’ augmentation des temps d’ attente et une capacité d’ extension limitée à environ 18 000 de bilans par an. Les estimations des lacunes potentielles en matière de capacités pour les thérapies par perfusion sont incertaines et vont de 0 à 635. Nous ne prévoyons toutefois pas de lacunes importantes à long terme. L’ accès aux diagnostics complémentaires par appareillage ou par chimie de laboratoire semble poser peu de problèmes à la Suisse. Les mesures qui peuvent contribuer à compenser le manque de ressources comprennent l’ intensification des coopérations à l’ intérieur et à l’ extérieur des institutions respectives ainsi que les développements diagnostiques et thérapeutiques (voir ci-dessous, Tab. 2).
Mesures et conditions-cadres
En raison des connaissances spécialisées nécessaires, qui requièrent de longues périodes de formation et de perfectionnement, ainsi que de la pénurie générale de personnel qualifié dans le secteur de la santé, une augmentation rapide du personnel pour compenser le manque de soins semble irréaliste. Des processus d’ amélioration continue visant à augmenter la productivité des professionnels existants, tels que la numérisation ou la délégation, ainsi que la mise en place de coopérations semblent plus appropriés. Il sera essentiel de savoir dans quelle mesure il sera possible de poser des indications précises et efficaces avec des processus d’ évaluation allégés et d’ étendre les capacités de perfusion. Les aspects suivants doivent notamment être pris en compte :
- Utilisation de nouvelles technologies de biomarqueurs, comme les biomarqueurs sanguins et l’ augmentation par l’ intelligence artificielle.
- Nouvelles formes de collaboration entre les soins primaires et les MC.
- Mise en place et développement de capacités de perfusion par des coopérations ciblées.
- Formes d’ administration limitées dans le temps et par voie sous-cutanée.
- Gestion efficace des effets secondaires potentiels grâce à des coopérations ciblées.
Conditions cadres nécessaires :
- Rôle central de coordination des experts en démence pour garantir la qualité du traitement et de l’ indication, et grande importance accordée à une information minutieuse et centrée sur le patient ainsi qu’ aux aspects médico-éthiques.
- Recommandations professionnelles concernant le diagnostic et le traitement appropriés ainsi que l’ élaboration de procédures opératoires standard.
- Amélioration des données de base par la promotion de la recherche sur les soins et le développement d’ un registre.
- Procédure uniforme de garantie de prise en charge des coûts pour la période entre une éventuelle décision positive de Swissmedic et l’ admission sur la liste des spécialités.
Conclusions
Le système de santé suisse ne sera pas facilement en mesure d’ offrir un accès à tous les patients dans un délai raisonnable en cas d’ autorisation d’ une AAT. Des ajustements importants seront nécessaires. Au vu de notre analyse, il apparaît toutefois que nous disposons de structures et de mesures permettant de minimiser le risque que les patientes et les patients connaissent une progression de leur maladie en attendant un traitement spécialisé.
La gestion d’ éventuelles limitations en termes de capacités constitue un défi qui nécessite des mesures à différents niveaux. Le manque de ressources en personnel, notamment, rend difficile la mise en œuvre de la création et de l’ extension d’ autres offres. La politique (nationale et cantonale), les universités, les hôpitaux/cliniques, les sociétés de discipline médicale, les établissements de formation postgraduée et les cadres sont ici sollicités.
Les auteurs sont d’ avis qu’ en cas d’ autorisation, l’ accès à l’ AAT devrait être possible pour tous les patients éligibles et intéressés.
Messages à retenir
• L’ autorisation (éventuelle) de nouvelles thérapies à base d’ anticorps monoclonaux pour la maladie d’ Alzheimer pose des défis aux systèmes de santé, aussi en Suisse.
• Notre analyse montre que nous disposons en Suisse de bonnes conditions pour intégrer de nouveaux développements dans les structures de soins existantes.
• En cas d’ autorisation l’ accès à l’ AAT devrait être possible pour tous les patients éligibles et intéressés.
Abréviations
SMC Association Swiss Memory Clinics
AAT Thérapie anti-amyloïde
MCI Trouble cognitif léger
MA Maladie d’ Alzheimer
MC Memory Clinics
FTLD Dégénérescence lobaire frontotemporale
LBD Démence à corps de Lewy
SCD Déclin cognitif subjectif
Psychiatrische Dienste Aargau AG
Klinik für Konsiliar-, Alters- und Neuropsychiatrie
Husmatt 1
5405 Baden-Dättwil
rafael.meyer@pdag.ch
Schweizerische Vereinigung der Neuropsychologinnen und Neuropsychologen (SVNP)
Centre Leenaards de la mémoire
Département des neurosciences cliniques,
CHUV et UNIL
Chemin de Mont-Paisible 16
1011 Lausanne
Swiss Memory Clinics (SMC)
Schweizerische Fachgesellschaft für Geriatrie (SFGG)
Alzheimer Schweiz
Berner Spitalzentrum für Altersmedizin Siloah BESAS
Hôpitaux Universitaires de Genève
Klinik für Konsiliar-, Alters- und Neuropsychiatrie
Psychiatrische Dienste Aargau AG
Königsfelderstrasse 1
5210 Windisch
Swiss Memory Clinics (SMC)
Memory Clinic
Klinik für Neurologie
Universitätsspital Zürich
Swiss Memory Clinics (SMC)
Schweizerische Neurologische Gesellschaft (SNG)
Hôpitaux Universitaires de Genève
Spital Affoltern
Hôpitaux Universitaires de Genève
Société Professionnelle Suisse de Gériatrie (SPSG)
Swiss Memory Clinics (SMC)
Swiss Memory Clinics (SMC)
Schweizerische Gesellschaft für Alterspsychiatrie (SGAP)
Department of Adult Psychiatry and Psychotherapy
University of Zürich
Lenggstrasse 31
CH-8032 Zürich
Centre Leenaards de la mémoire
Département des neurosciences cliniques,
CHUV et UNIL
Chemin de Mont-Paisible 16
1011 Lausanne
Erwachsenenpsychiatrie Baselland
Bienentalstrasse 7, 4410 Liestal
daniel.sollberger@pbl.ch
Swiss Memory Clinics (SMC)
Schweizerische Neurologische Gesellschaft (SNG)
Die Autorinnen und Autoren dieser Publikation haben alle relevanten Informationen über mögliche Interessenkonflikte offengelegt. Sollten Sie weitere Informationen wünschen, wenden Sie sich bitte an die Geschäftsstelle unter: info@swissmemoryclinics.ch.
1. https://www.alzheimer-schweiz.ch/fileadmin/dam/Alzheimer_Schweiz/Dokumente/Ueber_Demenz/Zahlen-Fakten/Factsheet_DemenzCH_2024_DE.pdf
2. https://www.swissmemoryclinics.ch/smc-ueber-uns/portraet/
3. Bürge M, Bieri G, Brühlmeier M, Colombo F, et al. Die Empfehlungen der Swiss Memory Clinics für die Diagnostik der Demenzerkrankungen [Recommendations of Swiss Memory Clinics for the Diagnosis of Dementia]. Praxis (Bern 1994). 2018;107(8):435-451
4. Popp J, Meyer-Heim T, Bürge M, Ehrensperger M, et al. Die Empfehlungen der Swiss Memory Clinics für die Diagnostik der Demenzerkrankungen – ein Update. Swiss Memory Clinics, Nationale Plattform Demenz. 2024
5. Klöppel S, Meyer-Heim T, Ehrensperger M, Rüttimann A, et al. Therapieempfehlunwgen Demenz. Swiss Memory Clinics, Nationale Plattform Demenz. 2024
6. Van Dyck CH, Swanson CJ, Aisen P, Bateman RJ, et al. Lecanemab in Early Alzheimer’s Disease. N Engl J Med. 2023;388(1):9-21
7. Sims JR, Zimmer JA, Evans CD, Lu M, et al. Donanemab in Early Symptomatic Alzheimer Disease: The TRAILBLAZER-ALZ 2 Randomized Clinical Trial. JAMA. 2023;330(6):512-527
8. Hlavka JP, Mattke S, Liu JL. Assessing the Preparedness of the Health Care System Infrastructure in Six European Countries for an Alzheimer’s Treatment. Rand Health Q. 2019;8(3):2
9. Pittock RR, Aakre JA, Castillo AM, Ramanan VK, et al. Eligibility for Anti-Amyloid Treatment in a Population-Based Study of Cognitive Aging. Neurology. 2023;101(19):e1837-e1849
10. Chiabotti PS, Rouaud O, Allali G. Reader Response: Eligibility for Anti-Amyloid Treatment in a Population-Based Study of Cognitive Aging. Neurology. 2024;102(9):e209375.
11. Dobson R, Patterson K, Malik R, et al. Eligibility for antiamyloid treatment: preparing for disease-modifying therapies for Alzheimer’s disease. Journal of Neurology, Neurosurgery & Psychiatry. 2024;95:796-803.
PRAXIS
- Vol. 113
- Ausgabe 11-12
- Dezember 2024