- Das VEXAS-Syndrom – ein Chamäleon der entzündlichen Syndrome
Anamnese und Status
Ein 72-jähriger Patient wird aufgrund von Anämie und rezidivierenden orbitalen Entzündungen in unser Ambulatorium zur weiteren Abklärung zugewiesen. Nach einer initialen Blepharokonjunktivitis kam es im selben Monat zu einer bilateralen periorbitalen Zellulitis mit einer Begleitkonjunktivitis, welche antibiotisch behandelt wurde. Circa fünf Monate später erfolgte aufgrund einer Orbitaphlegmone des linken Auges eine erneute antibiotische Behandlung. Trotz des vorübergehenden Ansprechens auf Antibiotika trat ein Rezidiv rechtsseitig auf.
Bereits seit dem ersten Spitalaufenthalt wurde eine milde Anämie festgestellt. In der erweiterten Anamnese berichtete der Patient über einen Gewichtsverlust von 20 kg innerhalb der letzten sechs Monaten. Ferner wurde er aufgrund anhaltenden Fiebers über zwei Wochen in einem anderen Spital etwa sechs Monate zuvor hospitalisiert. Alle bildgebenden Verfahren sowie serologischen Untersuchungen lieferten keine wegweisenden Ergebnisse, und die Symptome besserten sich spontan. Der Patient leidet an arterieller Hypertonie sowie an einer substituierten Hypothyreose. Hinsichtlich Noxen bestand ein sistierter Nikotinkonsum mit fünf pack years, kein Alkohol- oder Drogenkonsum. Eine Koloskopie zur Krebsvorsorge, die vier Jahre zuvor durchgeführt wurde, ergab unauffällige Befunde. Die Familienanamnese war unauffällig. Zum Zeitpunkt der Überweisung war sowohl der internistische als auch der neurologische Status unauffällig.
Befunde
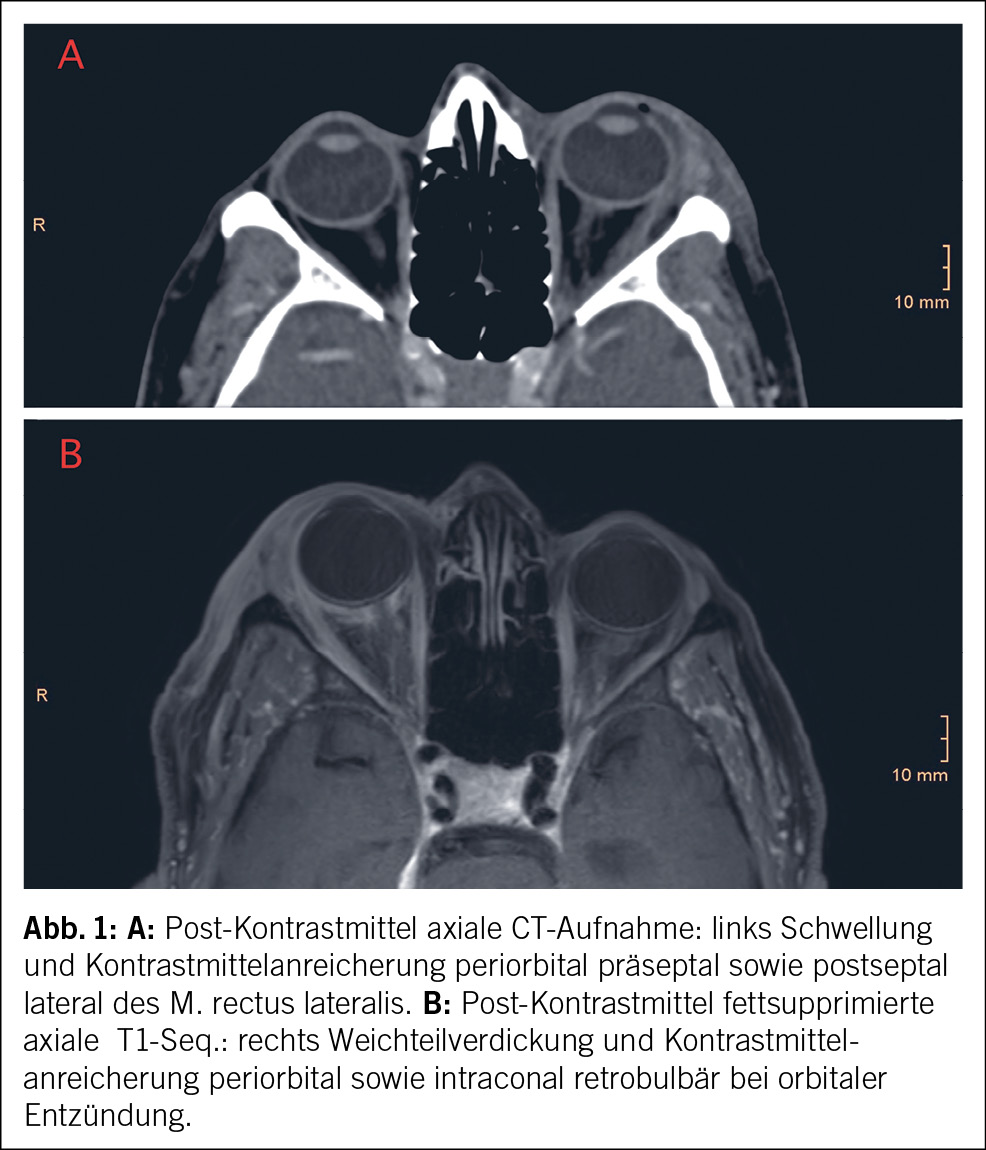
Im Hämatogramm fielen eine milde hyporegenerative normochrome und normozytäre Anämie (Hämoglobinwerte zwischen 110 g/l und 129 g/l), eine milde Thrombozytopenie (Thrombozyten 100–121 g/l) sowie eine Leukozytose (Leukozyten 15–17.3 g/l) auf. Der Gerinnungsstatus war unauffällig. Das mikroskopische Blutbild zeigte reichliche Vakuolen in den myeloiden Vorstufen. Ferner wurden schwankende CRP-Werte bis 74 g/l bei normwertigem Procalcitonin festgestellt. Die Substrate (Eisen, Vitamin B12, Folsäure) waren normwertig. Urinstatus und Urinsediment waren bland, ohne Hinweise auf eine Nephritis. In den weiteren serologischen Abklärungen waren die Komplementfaktoren sowie antinukleäre Antikörper und Anti-Neutrophile zytoplasmatische Antikörper negativ. Die ergänzende Eiweisselektrophorese im Serum und im Urin ergab einen normalen Befund. Die HIV-, Hepatitis-B- und Hepatitis-C-Serologien sowie der Quantiferon-Test zeigten sich negativ. In sämtlichen abgenommenen Blut- und Urinkulturen kam es zu keinem bakteriellen Wachstum. In den Bildgebungen zeigten sich keine Hinweise auf eine thorakoabdominale Raumforderung. Stattdessen wurde wiederholt eine orbitale Entzündung abwechselnder Lokalisation festgestellt (Abb. 1 A und B).
Differenzialdiagnostische Überlegungen und weitere Abklärungsschritte
Bei Fieber und unklarem Entzündungszustand ist die Differenzialdiagnose sehr breit. Nach Ausschluss einer Immunosuppression kann man die möglichen Ursachen in vier Gruppen unterteilen: infektiöse Erkrankungen, Neoplasien, entzündliche Erkrankungen und weitere Ursachen. Die weiteren Überlegungen richten sich nach den Befunden, die durch eine ausführliche Anamnese, körperliche Untersuchung, Basisuntersuchungen im Labor sowie Röntgen des Thorax und Ultraschall des Abdomens festgestellt wurden. Wie bereits aus den oben genannten Befunden hervorgeht, ergaben sich beim Patienten keine Hinweise auf eine infektiöse Genese.
In Zusammenschau der rezidivierenden orbitalen Entzündungen wurde mit dem Verdacht auf eine entzündliche Systemerkrankung eine empirische Steroidtherapie eingeleitet, unter welcher sich sowohl die Symptome verbesserten als auch die Entzündungsparameter abfielen. Die Reduktion der Steroidtherapie ging mit rasch steigenden CRP-Werten einher. Zur weiteren Abklärung des unklaren rezidivierenden Entzündungszustands wurde eine PET-CT veranlasst, bei der eine Grossgefässvaskulitis ausgeschlossen wurde.
Angesichts der Bizytopenie mit Anämie und Thrombozytopenie kam eine beginnende myeloproliferative Erkrankung infrage; differenzialdiagnostisch wurde aufgrund der Vakuolisierung im peripheren Blut sowie bei multiplen orbitalen Entzündungen das VEXAS-Syndrom als mögliche Diagnose in Betracht gezogen. Im Falle einer Vakuolisierung müssen jedoch weitere Differenzialdiagnosen wie ein myelodysplastisches Syndrom, eine Alkohol- oder Zinkintoxikation sowie ein Kupfermangel ausgeschlossen werden.
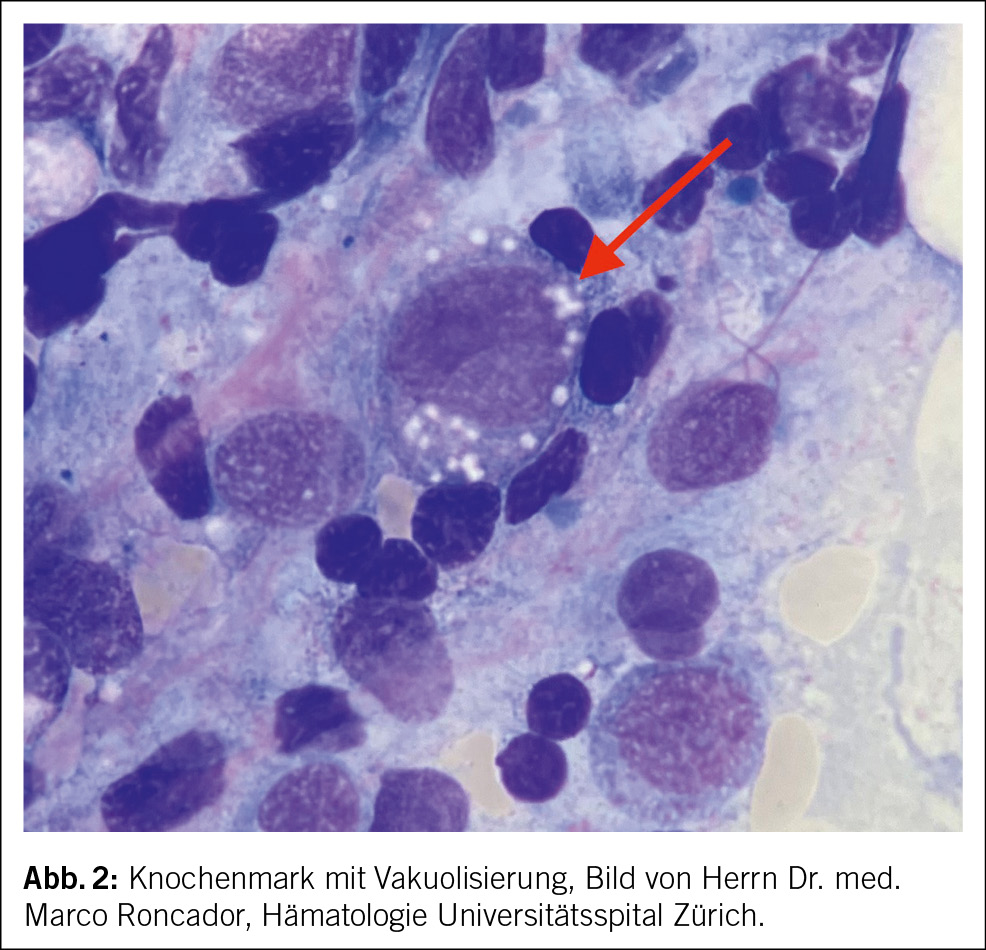
Bei diesem Patienten erfolgte somit als nächster Schritt eine Knochenmarkpunktion, die eine dysplasiefreie, ausreifende Hämatopoese zeigte. Auch hier fiel eine gehäufte Vakuolisierung der myeloischen und erythropoetischen Vorläuferzellen auf (Abb. 2). Die molekulargenetische Diagnostik konnte schliesslich eine pathogene Variante des UBA1-Gens nachweisen, womit die Diagnose eines VEXAS-Syndroms bestätigt wurde.
Diagnose
Das VEXAS-Syndrom
Das VEXAS-Syndrom ist eine autoinflammatorische Systemerkrankung, die erstmalig von Beck et al. bei 25 Männern mit Inflammation und Myelodysplasie im Jahr 2020 beschrieben wurde. Es betrifft überwiegend Männer mittleren bis höheren Alters und ist durch eine somatische Mutation im UBA1-Gen auf dem X-Chromosom gekennzeichnet, wodurch die Protein-Ubiquitinierung beeinträchtigt wird. Das Akronym VEXAS steht für «vacuoles, E1 enzyme, X-linked, autoinflammatory, somatic» (1). Die Mutation führt zu einer Dysfunktion des UBA1-Proteins, wodurch eine verminderte Ubiquitinierug resultiert und dadurch Signalwege des angeborenen Immunsystems inadäquat aktiviert werden.
Klinik
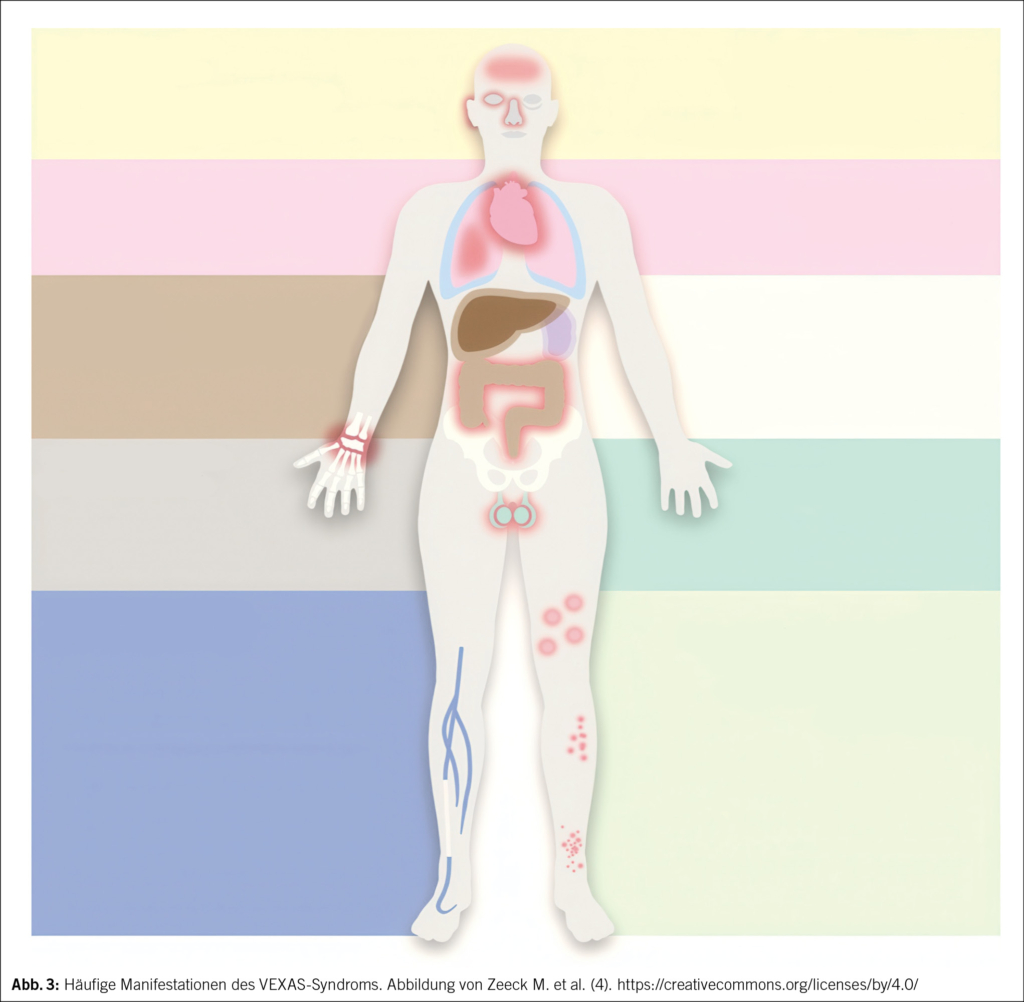
Zu den häufigsten Symptomen zählen Fieber, Gewichtsverlust und Lymphadenopathie sowie verschiedene hämatologische Manifestationen wie makrozytäre Anämie, Thrombozytopenie, rezidivierende Thrombosen und myelodysplastische Syndrome. Okuläre und orbitale Manifestationen, die initial bei etwa 28 % der Patienten auftreten, umfassen vor allem ein periorbitales Ödem, können sich aber auch als Dakryoadenitis, Blepharitis, Konjunktivitis und Augenmuskelmyositis bis hin zur orbitalen Zellulitis, Uveitis, Skleritis und Episkleritis präsentieren. Selten sind beide Augen simultan betroffen (2, 3). In der Studie von Vitale et al. wurde die okuläre/orbitale Beteiligung bei 92 % der Patienten als erstes Symptom des VEXAS-Syndroms beschrieben (3). Im Allgemeinen kann jedoch fast jedes Organ von der Erkrankung betroffen sein (Abb. 3) (4, 5). Insbesondere wird über rezidivierende Polychondritiden, pulmonale Infiltrate und Alveolitis sowie dermatologische Manifestationen wie kutane Vaskulitiden, das Sweet-Syndrom und das Erythema nodosum berichtet (4). In einer Studie von Lavialle et al. wird der Phänotyp der Erkrankung erweitert, indem zusätzlich Beschwerden im gastrointestinalen Trakt sowie Arthralgien im Rahmen des VEXAS-Syndroms identifiziert wurden. Darüber hinaus werden drei unterschiedliche Cluster vorgeschlagen. Im ersten Cluster finden sich Patienten mit Thrombosen und MDS, welche zusammen mit den Polychondritiden relativ häufig gleichzeitig auftreten können. Der zweite Cluster umfasst Patienten mit einem milderen Verlauf, die in der Regel weniger Fieber, Chondritiden und Thromboembolien aufweisen. Im dritten Cluster werden Patienten mit ausgeprägter Entzündung zusammengefasst; in diesem Fall sind häufig kutane Manifestationen und eine hohe Rezidivrate zu beobachten (6). Typischerweise liegt eine Vakuolisierung der Erythrozyten- und Granulozyten-Vorläuferzellen vor, wobei die genaue Pathogenese dieses Phänomens nicht vollständig aufgeklärt ist (7).
Diagnostik
Die Diagnose wird aufgrund des klinischen Verdachts und mittels Genetik durch Nachweis einer Mutation im UBA1-Gen gesichert. Bisher liegen keine konkreten Empfehlungen vor, wann eine Mutation im UBA1-Gen gesucht werden sollte. In der Publikation von Hagiya et al. werden Symptome und Befunde aufgeführt, bei denen eine Testung evaluiert werden sollte. Diese Kriterien sind in der Tab. 1 zusammengefasst (Tab. 1) (7). Die Vakuolisierung im peripheren Blut und im Knochenmark stellt ebenfalls einen sehr häufigen Befund dar. Bei der Beteiligung von erythroiden und myeloiden Vorläuferzellen scheint ein VEXAS-Syndrom wahrscheinlicher zu sein (8).

Therapie und Prognose
Zurzeit gibt es keinen Konsens über die Therapie, welche individualisiert an die Symptomatik erfolgen sollte. In der Literatur werden mehrere Ansätze vorgeschlagen. Insbesondere wird neben dem initialen Ansatz mit Glukokortikoiden, welche in der Regel zu einem vorübergehenden Ansprechen führen, über Azacytidine und JAK-Inhibitoren berichtet (9, 10).
Aktuelle Erkenntnisse deuten darauf hin, dass JAK-Inhibitoren und insbesondere Ruxolitinib, durch eine selektive Inhibition von JAK1 und JAK2, eine vielversprechende Wirkung zeigen. Unter dieser Therapie kann eine klinische und laborchemische Besserung erreicht werden, die eine nachhaltige Reduktion der Steroiddosis ermöglicht (11).
Ferner wurde ebenfalls häufig mit Immunosuppressiva wie Methotrexat, Tocilizumab und Anakinra behandelt. Jüngere Patienten respektive Patienten mit lebensbedrohlichen, nicht einstellbaren Entzündungszuständen wurden gelegentlich mit einer allogenen Stammzelltransplantation therapiert, wobei der Erfolg spärlich war (9, 10).
Aufgrund der multiplen schwerwiegenden Komplikationen besteht eine hohe Mortalität von bis zu 40 % (1).
Therapie und klinischer Verlauf
In diesem Fall wurde die initial eingeleitete Steroidtherapie fortgeführt und nach Diagnosestellung durch eine Therapie mit Methotrexat sowie dem JAK-Inhibitor Upadacitinib ergänzt. Zu Beginn wurde Methotrexat in einer Dosierung von 7,5 mg wöchentlich verabreicht, welche bei guter Verträglichkeit auf 15 mg wöchentlich gesteigert wurde. Nach Erhalt der Kostengutsprache wurde zusätzlich Upadacitinib in einer Dosis von 15 mg täglich verschrieben, welche im weiteren Verlauf auf 30 mg täglich erhöht wurde. Vor der Diagnosestellung erhielt der Patient bis zu 100 mg Prednison täglich, wobei wiederholt Ausschleichversuche durchgeführt wurden. Nach Einleitung der oben genannten immunsuppressiven Therapie konnte die Steroiddosis innerhalb von sechs Monaten in 2.5-mg-Schritten von 25 mg auf 5 mg reduziert werden.
Kommentar
Das VEXAS-Syndrom ist ein autoinflammatorisches Syndrom, welches erst in den letzten Jahren beschrieben wurde. Angesichts der Symptomvielfalt ist die Diagnosestellung oft schwierig und erfolgt dementsprechend häufig verzögert. Daher ist es wichtig, eine breite Öffentlichkeit zu erreichen, damit immer mehr Ärzte die Krankheit rechtzeitig erkennen können. Bei unklarem Entzündungszustand sollte das VEXAS in Betracht gezogen werden, insbesondere wenn eine Vakuolisierung der hämatopoeitischen Vorläuferzellen nachweisbar ist. Die Therapie ist noch nicht eindeutig definiert und sollte individuell für jeden Patienten gemäss klinischer Manifestation besprochen werden.
Abkürzungen
CRP C-reaktives Protein
HIV Human Immunodeficiency Virus
JAK Januskinase
MDS Myelodysplastisches Syndrom
MGUS Monoklonale Gammopathie unklarer Signifikanz
PET-CT Positronen-Emissions-Tomographie/Computertomographie
UBA1 Ubiquitin-like modifier activating enzyme 1
VEXAS vacuoles, E1 enzyme, X-linked, autoinflammatory, somatic
Historie
Manuskript eingegangen: 28.08.2024
Angenommen nach Revision: 03.12.2024
Verdankungen
Wir bedanken uns bei Frau Dr. med. Janna Pape für die sprachliche Revision sowie bei Herr Dr. med. Marco Roncador für die Hämatologiebilder.
Author Contributions
Konzept, Schreiben, Überprüfen, Editieren, dipl. Ärztin Elisa Leggeri; Radiologiebilder und Befunde, Überprüfen, KD Dr. med. Athina Pangalu; Supervision, Editieren, Überprüfen Prof. Dr. med. Florence Vallelian. Alle Autorinnen haben das eingereichte Manuskript gelesen und sind für alle Aspekte des Werkes mitverantwortlich.
Entzündungssprechstunde
Klinik und Poliklinik für Innere Medizin Universitätsspital Zürich
Rämistrasse 100
8091 Zürich
elisa.leggeri@usz.ch
Die Autorenschaft hat keine Interessenkonflikte im Zusammenhang mit diesem Artikel deklariert.
• Das VEXAS-Syndrom ist ein neu beschriebenes autoinflammatorisches Syndrom, welches durch eine Vielzahl an Symptomen und Befunden gekennzeichnet ist, die anderen Erkrankungen ähneln können.
• Zu den häufigsten Symptomen des VEXAS-Syndroms gehören Fieber, hämatologische Manifestationen (MDS, Thrombosen) sowie Polychondritiden und pulmonale Infiltrate. Orbitale/okuläre Beschwerden treten jedoch auch häufig als erste Manifestation des Syndroms auf. Das Syndrom kann nahezu jedes Organ betreffen, einschliesslich der Haut, des muskuloskelettalen und gastrointestinalen Systems und der Niere.
• Mit wachsender Kenntnis der Erkrankung lässt sich die Diagnose zunehmend schneller stellen.
1. Beck DB et. al.. Somatic Mutations in UBA1 and Severe Adult-Onset Autoinflammatory Disease. N Engl J Med. 2020 Dec 31;383(27):2628-2638. doi: 10.1056/NEJMoa2026834. Epub 2020 Oct 27. PMID: 33108101; PMCID: PMC7847551.
2. Abumanhal M, Leibovitch I, Zisapel M, Eviatar T, Edel Y, Ben Cnaan R. Ocular and orbital manifestations in VEXAS syndrome. Eye (Lond). 2024 Jun;38(9):1748-1754. doi: 10.1038/s41433-024-03014-3. Epub 2024 Mar 28. PMID: 38548942; PMCID: PMC11156927.
3. Vitale A, Caggiano V, Martin-Nares E et al. Orbital/ocular inflammatory involvement in VEXAS syndrome: Data from the international AIDA network VEXAS registry. Semin Arthritis Rheum. 2024 Jun;66:152430. doi: 10.1016/j.semarthrit.2024.152430. Epub 2024 Mar 18. PMID: 38554594.
4. Zeeck M, Kötter I, Krusche M. VEXAS-Syndrom [VEXAS syndrome]. Z Rheumatol. 2022 Nov;81(9):782-786. German. doi: 10.1007/s00393-022-01169-6. Epub 2022 Feb 18. PMID: 35179640; PMCID: PMC9646605.
5. Grayson PC, Patel BA, Young NS. VEXAS syndrome. Blood. 2021 Jul 1;137(26):3591-3594. doi: 10.1182/blood.2021011455. PMID: 33971000; PMCID: PMC8462403.
6. Georgin-Lavialle S, Terrier B, Guedon AF, Heiblig M et al. French VEXAS group; GFEV, GFM, CEREMAIA, MINHEMON. Further characterization of clinical and laboratory features in VEXAS syndrome: large-scale analysis of a multicentre case series of 116 French patients. Br J Dermatol. 2022 Mar;186(3):564-574. doi: 10.1111/bjd.20805. Epub 2021 Nov 28. PMID: 34632574.
7. Hagiya A, Siddiqi IN, Wang E, Lu CM. How I diagnose and manage VEXAS syndrome. Am J Clin Pathol. 2024 Mar 21:aqae017. doi: 10.1093/ajcp/aqae017. PMID: 38511841.
8. Hines AS, Koster MJ, Bock AR, et al. Targeted testing of bone marrow specimens with cytoplasmic vacuolization to identify previously undiagnosed cases of VEXAS syndrome. Rheumatology (Oxford). 2023 Dec 1;62(12):3947-3951. doi: 10.1093/rheumatology/kead245. PMID: 37228016.
9. Bourbon E, Heiblig M, Gerfaud Valentin M, et al. Therapeutic options in VEXAS syndrome: insights from a retrospective series. Blood. 2021 Jul 1;137(26):3682-3684. doi: 10.1182/blood.2020010177. PMID: 33619558.
10. Boyadzhieva Z, Ruffer N, Kötter I, Krusche M. How to treat VEXAS syndrome: a systematic review on effectiveness and safety of current treatment strategies. Rheumatology (Oxford). 2023 Nov 2;62(11):3518-3525. doi: 10.1093/rheumatology/kead240. PMID: 37233149.
11. Heiblig M, Ferrada MA, Koster MJ, et al. Ruxolitinib is more effective than other JAK inhibitors to treat VEXAS syndrome: a retrospective multicenter study. Blood. 2022 Aug 25;140(8):927-931. doi: 10.1182/blood.2022016642. Erratum in: Blood. 2023 Mar 30;141(13):1647. doi: 10.1182/blood.2023019982. PMID: 35609174; PMCID: PMC9412002.
PRAXIS
- Vol. 114
- Ausgabe 2
- Februar 2025





