- Eine seltene Ursache der Milzruptur
Die Milzruptur nach einer Koloskopie ist eine seltene, aber potenziell lebensbedrohliche Komplikation. Bei akuten Schmerzen im linken Oberbauch, arterieller Hypotonie bis hin zum hämorrhagischen Schock sollte daran gedacht werden. Die Diagnose erfolgt anhand einer Computertomographie oder sonographisch. Die Behandlung richtet sich nach dem Schweregrad und umfasst konservatives Management, arterielle Embolisation oder Splenektomie.
Schlüsselwörter: Koloskopie, Milzruptur, Milzblutung, atraumatische Milzruptur
Fallbeschreibung:
Die Zuweisung des 73-jährigen Patienten erfolgte zur Abklärung eines ungewollten Gewichtsverlusts von 12 kg innerhalb der letzten sechs Monate. Vorbekannt waren eine schwere chronisch obstruktive Lungenerkrankung (COPD) Stadium Gold III, Risikogruppe E bei persistierendem Nikotinabusus vom mehr als 100 pack years, eine periphere arterielle Verschlusskrankheit, ein low-grade Urothelkarzinom der Harnblase sowie ein chronischer Alkoholabusus. Vor 5 Jahren waren bei einer Koloskopie multiple Kolonpolypen bis ca. 25 mm aus dem Kolon ascendens, dem Kolon transversum, dem Kolon descendens und dem Rektum entfernt worden. Als Dauermedikation nahm der Patient Rosuvastatin, Enalapril, Calcium und Vitamin D ein, inhalierte regelmässig Indacterol/Glycopyrronium sowie Salbutamol bei Bedarf. Zudem bestand die Versorgung mit intermittierend 2 l Heimsauerstoff. Im Labor waren bei Eintritt das Blutbild, INR und Elektrolyte normwertig.
Bei bisher nicht wahrgenommener Nachkontrolle der 2018 erfolgten Kontrollkoloskopie sowie zur Abklärung des Gewichtsverlustes erfolgte eine Koloskopie.
2018 war die Koloskopie aufgrund der COPD ohne Sedation erfolgt, musste jedoch bei Schmerzexazerbation abgebrochen und unter Sedation wiederholt werden.
Aktuell entschied man sich aufgrund der schweren COPD zur Durchführung in Intubationsnarkose. Als Koloskopiegas wurde routinemässig CO2 verwendet. Es fand sich eine weitgehend unauffällige Koloskopie. Im Kolon ascendens wurde ein flacher sessiler Polyp von 18 mm Durchmesser nach Unterspritzung mit Methylenblau und verdünntem Adrenalin mit kalter Schlinge komplett entfernt, ein weiterer sessiler Polyp von 6 mm Durchmesser wurde ebenfalls im Kolon ascendens mittels Schlinge entfernt. Histologisch stellten sich diese als tubulovillöse Adenome der Dickdarmschleimhaut mit low-grade Dysplasie dar. Nach einer beschwerdefreien Nacht traten am Folgetag progrediente, kolikartige Abdominalschmerzen auf.
Ungefähr 24 Stunden nach der Koloskopie präsentierte sich der Patient kaltschweissig, hatte eine arterielle Hypotonie von 88/53 mmHg und eine Tachykardie von 135/min. Das Abdomen zeigte klinisch eine ubiquitäre Abwehrspannung und Défense. In der Blutuntersuchung zeigte sich ein Hämoglobinabfall von 136 g/l auf 93 g/l, ein Anstieg der Leukozyten von 6.19×103/µl auf 14.8×103/µl (Normwert 3.6–10.5×103/µl), die Thrombozyten lagen mit 232×103/µl im Normbereich (Normwert 150–370×103/µl), der INR mit 1.0 war ebenfalls normwertig.
Welche Differenzialdiagnose kommt eher nicht infrage?
a) Darmperforation
b) Gastrointestinale Blutung
c) Milzruptur
d) Postpolypektomie-Syndrom
e) Passagäre Nebenwirkung durch das bei der Koloskopie eingeleiteten Gases
Die Screeningkoloskopie ist eine Untersuchung mit einer geringen Komplikationsrate. Die häufigsten schweren Komplikationen sind Blutungen (1–2 %) und Perforationen des Gastrointestinaltraktes (0.1–0.2 %). Diese machen einen Hauptteil der Koloskopie-verursachten Mortalität aus, welche jedoch mit 0.006–0.5 % sehr gering ausfällt (1).
Die arterielle Hypotonie, Tachykardie und abdominelle Abwehrspannung wären für eine Perforation passend. Der Hämoglobinabfall würde eher auf eine gastrointestinale Blutung hinweisen. Hämatemesis, Blutabgang ab ano oder Teerstuhl waren jedoch nicht aufgetreten. Für eine gastrointestinale Blutung eher untypisch wäre auch die abdominelle Abwehrspannung.
Verletzungen der Milz durch eine Koloskopie sind mit etwa 0.004 % sehr selten (2).
Diese treten gewöhnlich innerhalb der ersten 24 Stunden nach Koloskopie auf, können sich aber auch mit bis zu 10 Tagen Verzögerung manifestieren. Bei der Untersuchung in Sedation können sehr frühe Symptome maskiert werden (3). Typische Symptome sind Schmerzen im linken Oberbauch, zum Teil mit Ausstrahlung in die linke Schulter mit Zunahme bei Inspiration (Kehr-Zeichen) und Peritonismus. Im Rahmen des Blutverlustes können vor allem eine arterielle Hypotonie und ein Abfall des Hämoglobinwertes beobachtet werden (2).
Das Postpolypektomie-Syndrom entsteht durch Setzen von transmuralen Verbrennungen der Darmwand durch Elektrokoagulation mit konsequenter Peritonitis, Schmerzen und lokaler Abwehrspannung (4).
Was wäre der nächste diagnostische Schritt?
a) Re-Koloskopie
b) Computertomographie
c) Ultraschall Abdomen
d) Gastroskopie
e) Laparotomie
führend. Die Computertomographie ist das diagnostische Mittel der Wahl. Hier kommen freie Luft, entzündliche Veränderungen, intraabdominale Flüssigkeit und Verletzungen intraabdominaler Organe zur Darstellung. Mit der Ultraschalluntersuchung kann freie Flüssigkeit dokumentiert werden, in diesem Fall ist die Differenzialdiagnose jedoch zu breit (5–6). Eine Ursache im oberen Gastrointestinaltrakt erscheint unwahrscheinlich, eine Gastroskopie ist daher nicht indiziert. Bei diesem kreislaufinstabilen Patienten sollte vor einer Laparotomie eine Computertomographie erfolgen, um zur Diagnose zu kommen.
In der Computertomographie (Abb. 1) konnte intraabdominal viel freies Blut dokumentiert werden. Ätiologisch zeigte sich eine Milzblutung mit grossem subkapsulärem Hämatom und eine aktive Blutung der Milz in die Bauchhöhle (Abb. 2 und 3), entsprechend einer Verletzung Grad IV nach der American Association for the Surgery of Trauma (AAST) grading scale for splenic lacerations (7). Diese Einteilung richtet sich nach der Grösse des subkapsulären Hämatoms, dem Vorhandensein eines Kapselrisses, dem Ausmass der Organlazeration und dem Vorhandensein einer aktiven Blutung.
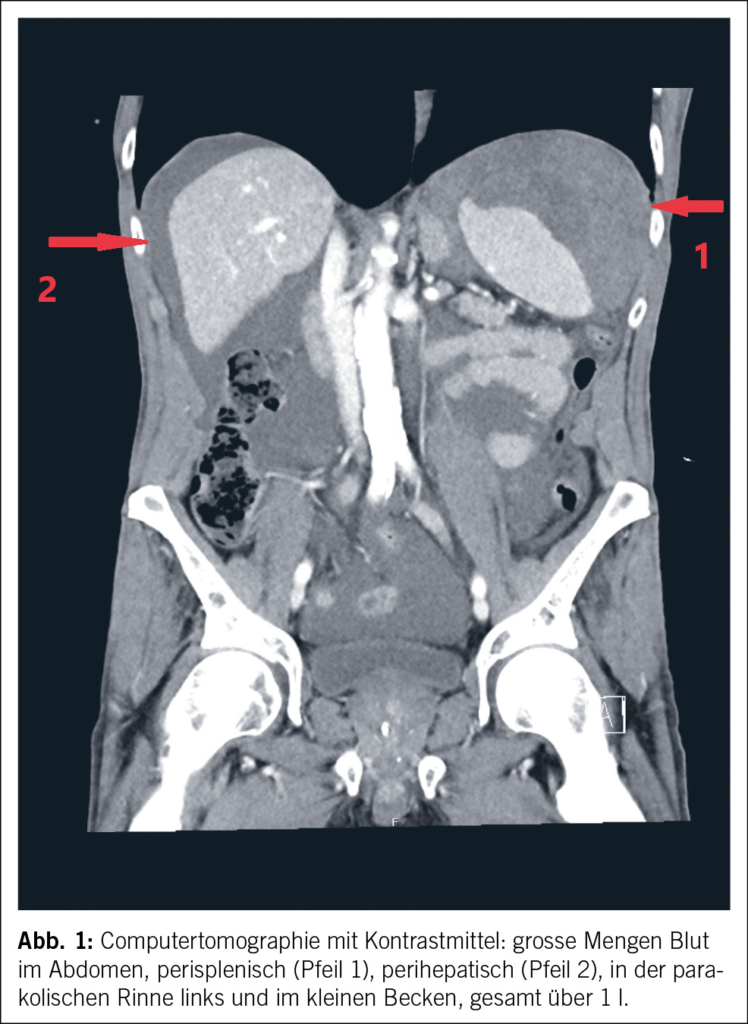
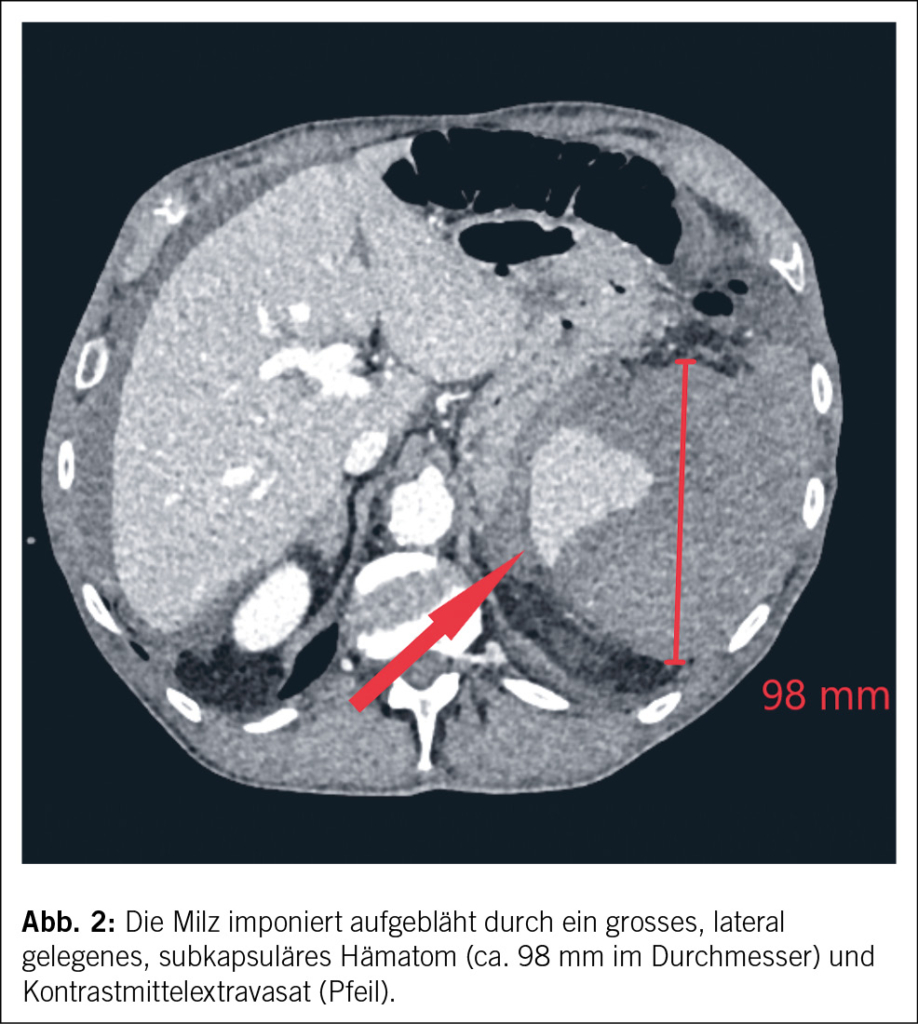
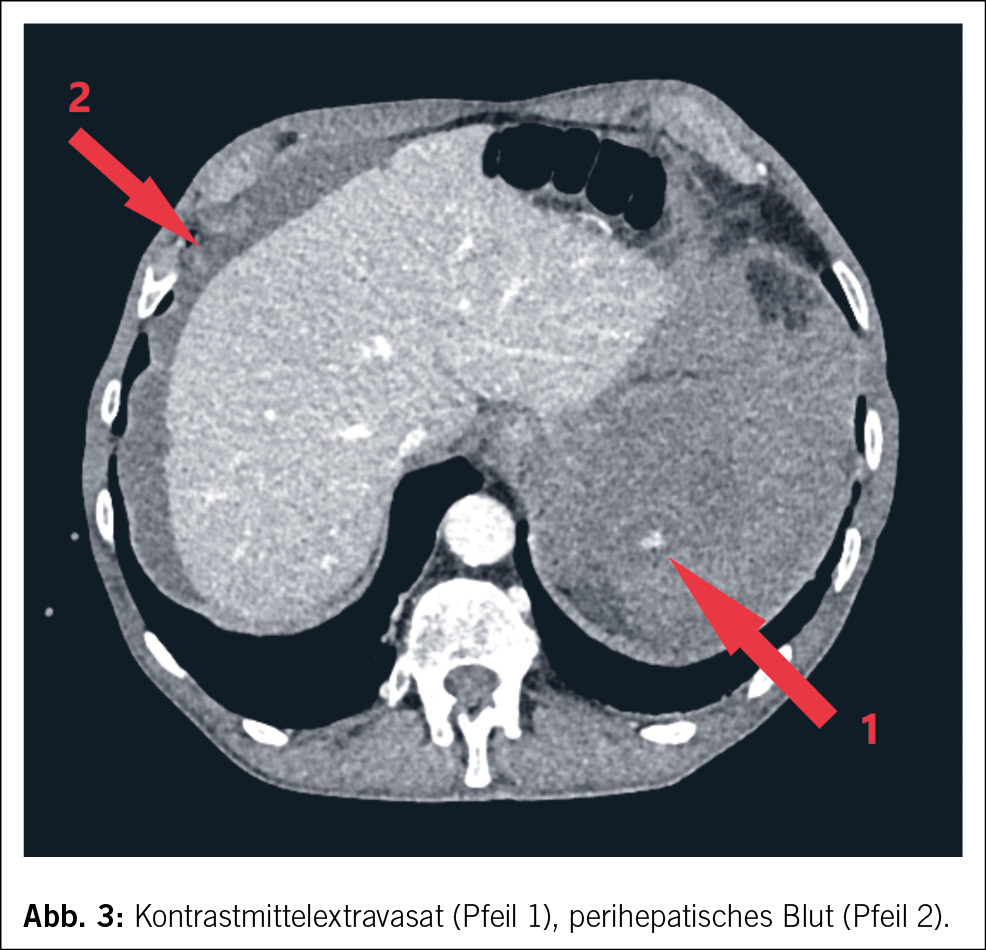
Was stellt einen Risikofaktor für eine Milzruptur während der Koloskopie dar?
a) Splenokolische Adhäsionen und Splenomegalie
b) Kardiovaskuläre Erkrankungen und Antikoagulation
c) Starke Distension des Dickdarms
d) Weibliches Geschlecht
e) Alle der oben genannten
Als Risikofaktoren für eine Verletzung der Milz während der Koloskopie werden einerseits splenokolische Adhäsionen nach Operationen oder Entzündungen, andererseits eine Splenomegalie (insbesondere > 15 cm), starke Distension des Dickdarms durch die eingeleitete Luft, weibliches Geschlecht, kardiovaskuläre Erkrankungen und orale Antikoagulation beschrieben (2). Polypektomien im Bereich der linken Kolonflexur und Untersuchungstechniken, die zur Torsion des splenokolischen Ligamentes führen oder ein kräftiger Druck von aussen, erhöhen das Risiko einer Blutung (8–9). Ursächlich beschrieben werden eine direkte Verletzung der Milz durch das Endoskop an der splenischen Flexur, vor allem bei Entnahme von Biopsien in diesem Bereich, ein Riss der Milzkapsel durch Zug am Ligamentum splenocolicum oder ein Riss der Milzkapsel durch Traktion von Adhäsionen zwischen Milz und Colon (2).
Im vorliegenden Fall lagen weder eine Splenomegalie noch splenokolische Adhäsionen vor. Gerinnungshemmende Medikamente wurden nicht eingenommen. Mit der peripheren arteriellen Verschlusskrankheit ist eine vaskuläre Erkrankung bekannt, bei ausgeprägtem Nikotinabusus ist eine Gefässpathologie anzunehmen. Ein externes Trauma erfolgte nicht. Als Ursache der Milzruptur kommt nach Ausschluss anderer Ursachen somit am ehesten die Koloskopie infrage.
Welcher therapeutische Schritt ist bei einer Milzruptur keine Option?
a) Analgesie, Flüssigkeitssubstitution
b) Bluttransfusionen, Tranexamsäure
c) Embolisation der Milzarterie
d) Koloskopische Versorgung der Milzruptur
e) Splenektomie
Die Therapie richtet sich nach dem klinischen Zustand des Patienten sowie dem Grad der Verletzung. Die Milzruptur ist eine äusserst seltene Komplikation nach Koloskopie (10). Spezifische Leitlinien existieren nicht, die Leitlinien für traumatische Milzläsionen sind nur bedingt anwendbar. Je nach Situation muss ein individuelles Vorgehen gewählt werden. Bei hämodynamisch stabilen Patienten kann ein konservativer Therapieversuch mittels Analgesie, intravenöser Flüssigkeitssubstitution und Bluttransfusionen unter Kontrolle von Vitalzeichen und Hämoglobin erfolgen. Bei Fortbestehen der Blutung beziehungsweise hämodynamischer Instabilität kann eine Embolisation der Arteria splenica erfolgen. Bei aktiver Blutung oder persistierender hämodynamischer Instabilität kann eine Splenektomie notwendig werden (11–12).
Der kreislaufinstabile Patient wurde auf die Intermediate Care Unit verlegt. Es wurden insgesamt 3 Erythrozytenkonzentrate und Tranexamsäure verabreicht. Bei inadäquatem Hämoglobinanstieg musste von einer weiterhin aktiven Blutung ausgegangen werden. Über die rechte Arteria femoralis communis erfolgte eine proximale Thermo-Embolisation der Arteria lienalis sowie das Einsetzen eines Vascular Plug.
Welches Procedere soll postinterventionell erfolgen?
a) Überwachung auf der Intermediate Care Abteilung oder Intensivstation
b) Intubation und Verlegung auf die Intensivstation für ein intensives Monitoring
c) Verlegung in ein Zentrumsspital zur Evaluation einer Splenektomie
d) Beobachtung auf einer Normalstation
e) Rasche Evaluation einer Splenektomie im Operationssaal
Postinterventionell wurde der stabile Patient zur Überwachung auf die Intensivstation verlegt. Er war fortan kreislaufstabil, sodass er auf die Normalstation verlegt werden konnte. Dies ist beachtlich, da in den überwiegenden Fällen der bisher beschriebenen Milzrupturen nach Koloskopie eine Splenektomie notwendig wurde. Im Verlauf kam es jedoch im Rahmen der COPD zu einer zunehmenden respiratorischen Verschlechterung. In Rücksprache mit dem Patienten und dessen Familie wurde auf eine rein symptomatische Behandlung umgestellt. Elf Tage nach Koloskopie verstarb der Patient aufgrund von respiratorischem Versagen im Rahmen der bekannten COPD.
Diskussion
In der Inneren Medizin ist die Milzruptur eine seltene Komplikation. Im Falle von hämatologischen Erkrankungen oder Infektionen, verbunden mit einer Splenomegalie, muss diese Komplikation bei zunehmenden, meist akut beginnenden Schmerzen im linken Oberbauch in Betracht gezogen werden. Klinisch kommt es neben den Schmerzen infolge des Blutverlustes zu einem hämorrhagischen Schock. Meist wird eine Milzruptur bei traumatologischen Notfällen beobachtet. Da es sich um eine seltene Komplikation handelt, besteht die Gefahr, dass die Diagnose verpasst beziehungsweise erst verspätet diagnostiziert wird.
Noch viel seltener ist die Milzruptur eine, praktisch immer lebensbedrohliche, Komplikation einer Koloskopie. Bei Abdominalschmerzen, insbesondere im linken Oberbauch mit Ausstrahlung in die linke Schulter, arterieller Hypotonie oder Hämoglobinabfall in den ersten zehn Tagen nach Koloskopie sollte an eine Milzruptur gedacht werden.
Splenokolische Adhäsionen, Splenomegalie, starke Distension des Dickdarms durch die bei der Koloskopie eingeleitete Luft, weibliches Geschlecht, kardiovaskuläre Erkrankungen und orale Antikoagulation stellen Risikofaktoren für eine Milzruptur bei Koloskopie dar, ebenso Polypektomien im Bereich der linken Kolonflexur und eine starke Torsion des splenokolischen Ligamentes beziehungsweise kräftiger Druck von aussen. Die Computertomographie ist die diagnostische Methode der Wahl. Aufgrund der Seltenheit der Erkrankung existieren keine spezifischen Leitlinien, die Therapie muss individuell gewählt werden. Leitlinien zur traumatischen Milzruptur können gegebenenfalls als Entscheidungshilfe dienen. Bei hämodynamisch stabilen Patienten kann ein konservativer Therapieversuch erfolgen. Bei persistierender Blutung und hämodynamischer Instabilität kann eine arterielle Embolisation oder Splenektomie notwendig werden.
Antworten
e, b, e, d, a
Danksagung
Wir bedanken uns bei der Radiologie des Kantonsspitals Graubünden für die computertomographischen Bildgebungen.
Leiter Palliative Care
Kantonsspital Graubünden
Loëstrasse 170 Chur
7000 Chur
cristian.camartin@ksgr.ch
Die Autorin und der Autor haben keine Interessenkonflikte im Zusammenhang mit diesem Artikel deklariert.
1. Coser RB, Dalio MB, Martins LCP, Alvarenga GF, Cruz CA, Imperiale AR, Padovese CC, Paulo GA, Teixeira Júnior JC. Colonoscopy complications: experience with 8968 consecutive patients in a single institution. Rev Col Bras Cir. 2018 Sep 17;45(4):e1858. Portuguese, English. doi: 10.1590/0100-6991e-20181858. PMID: 30231113.
2. de Vries J, Ronnen HR, Oomen AP, Linskens RK. Splenic rupture following colonoscopy, a rare complication. Neth J Med. 2009 Jun;67(6):230-3. PMID: 19749393.
3. Galanis I, Simou M. Splenic Injury After Colonoscopy in a 55-Year-Old Female Patient. Cureus. 2023 Feb 20;15(2):e35239. doi: 10.7759/cureus.35239. PMID: 36968869; PMCID: PMC10038689.
4. Zachou M, Pikramenos K, Mpetsios G, Lalla E, Panoutsakou M, Varytimiadis K, Karantanos P. Post-polypectomy coagulation syndrome: a tricky to diagnose hot snare problem that can be eliminated thanks to cold snare revolution. Arch Clin Cases. 2022 Dec 19;9(4):170-172. doi: 10.22551/2022.37.0904.10226. PMID: 36628162; PMCID: PMC9769077.
5. Olshaker JS, Deckleman C. Delayed presentation of splenic rupture after colonoscopy. J Emerg Med. 1999 May-Jun;17(3):455-7. doi: 10.1016/s0736-4679(99)00040-2. PMID: 10338238.
6. Janes SE, Cowan IA, Dijkstra B. A life threatening complication after colonoscopy. BMJ. 2005 Apr 16;330(7496):889-90. doi: 10.1136/bmj.330.7496.889. PMID: 15831876; PMCID: PMC556163.
7. Kozar RA, Crandall M, Shanmuganathan K, Zarzaur BL, Coburn M, Cribari C, Kaups K, Schuster K, Tominaga GT; AAST Patient Assessment Committee. Organ injury scaling 2018 update: Spleen, liver, and kidney. J Trauma Acute Care Surg. 2018 Dec;85(6):1119-1122. doi: 10.1097/TA.0000000000002058. Erratum in: J Trauma Acute Care Surg. 2019 Aug;87(2):512. PMID: 30462622.
8. Ahmed A, Eller PM, Schiffman FJ. Splenic rupture: an unusual complication of colonoscopy. Am J Gastroenterol. 1997 Jul;92(7):1201-4. PMID: 9219800.
9. Olshaker JS, Deckleman C. Delayed presentation of splenic rupture after colonoscopy. J Emerg Med. 1999 May-Jun;17(3):455-7. doi: 10.1016/s0736-4679(99)00040-2. PMID: 10338238.
10. Primavesi F, Holzinger J, Öfner D, Hutter J. Milzruptur nach Koloskopie: Fallserie und Literatur-Review (Splenic Rupture after Colonoscopy: Case Series and Review of the Literature). Zentralbl Chir. 2015 Aug;140(4):453-5. German. doi: 10.1055/s-0032-1328355. Epub 2013 Jul 3. PMID: 23824610.
11. Aparicio-López D, Sancho Pardo P, Lahuerta Lorente L, Cantín Blázquez S. Splenic rupture after colonoscopy for colorectal cancer screening. Rev Esp Enferm Dig. 2023 May;115(5):279-280. doi: 10.17235/reed.2022.9177/2022. PMID: 36263818.
12. Zappa MA, Aiolfi A, Antonini I, Musolino CD, Porta A. Splenic rupture following colonoscopy: Case report and literature review. Int J Surg Case Rep. 2016;21:118-20. doi: 10.1016/j.ijscr.2016.02.038. Epub 2016 Mar 4. PMID: 26971282; PMCID: PMC4802200.
PRAXIS
- Vol. 114
- Ausgabe 1
- Januar 2025






