- Oropouche-Virus nach Kuba-Reise
Anamnese
Ein 75-jähriger Mann stellte sich Ende Juni 2024 mit starken Kopfschmerzen, retrobulbären Augenschmerzen, orthostatischem Schwindel, Appetitlosigkeit, Nausea sowie Müdigkeit und Kraftlosigkeit auf unserer Notfallstation vor. Er berichtete, dass die Beschwerden vor etwa drei Tagen schleichend begonnen hätten. Vor zwei Tagen sei er mit seiner Partnerin von einer Reise aus Kuba zurückgekehrt, er habe sich in der Provinz Santiago de Cuba aufgehalten und sei von vielen Mücken gestochen worden. Zudem habe er vor etwa einer Woche für drei Tage ähnliche Symptome verspürt: Fieber, Nausea mit Emesis und Gliederschmerzen. Da die Symptome auf eine symptomatische Behandlung gut ansprachen, konnte er den Rückflug beschwerdefrei antreten.
Seine Partnerin erfuhr in der Vorwoche ähnliche Symptome (Fieber, Gliederschmerzen, Nausea), weitere Personen im nahen Umfeld sind nicht erkrankt. Die Partnerin des Patienten informierte uns im Verlauf über einen aktuellen Ausbruch des Oropouche-Fiebers in der bereisten Region in Kuba.
Nebendiagnostisch seien ein intermittierendes Vorhofflimmern und eine Prostatahyperplasie bekannt, regelmässig nehme er ASS Cardio und Tamsulin ein.
Status
Klinisch präsentierte sich der Patient hämodynamisch stabil, subfebril mit 37.5 °C. Er war zu allen Qualitäten orientiert und kooperativ, jedoch objektiv verlangsamt und mit einer Konzentrationsschwäche. Die Herz- und Lungenauskultation ergaben keine pathologischen Befunde. Es bestanden weder Meningismus noch fokal-neurologische Auffälligkeiten. An den Unterschenkeln hatte er viele reizlose Mückenstiche.
Befunde
Laborchemisch bestand bei Eintritt eine Thrombozytopenie 73 10E3/μl (Norm: 150–370 10E3/μl), normale Leukozyten 4.85 10E3/μl (3.6–10.5 10E3/μl), mit tiefen Lymphozyten 0.85 10E3/μl (1.1–4 10E3/μl) bzw. 17.5 % (20–44 %) und prozentual erhöhten Monozyten von 16.7 % (2–9.5 %). Das C-reaktive Protein (CRP) war 1.3mg/l (≤ 5 mg/l), die Alanin-Aminotransferase (ALT) leicht erhöht mit 91 U/l (≤ 35 U/l), die Aspartat-Aminotransferase (AST) normwertig.
In der durchgeführten Lumbalpunktion zeigte sich der Liquor klar mit erhöhten Leukozyten von 36/μl (≤ 5/μl), davon 25/μl mononukleäre und 11/μl polynukleäre. Die Multiplex-PCR-Analyse für neuroinvasive Erreger fiel negativ aus.
Differenzialdiagnostische Überlegungen
Aufgrund der Reiseanamnese veranlassten wir Serologien für das Dengue- (inklusive Dengue-NS1-Antigen), Zika- und Chikungunya-Virus. Kuba gilt als malariafrei. Für eine spezifische rt-PCR-Untersuchung auf das Oropouche-Virus wurde EDTA-Blut und Liquor an die Virologie des Unispitals Genf (HUG) gesandt.
Verlauf
Auf der Notfallstation begannen wir mit einer symptomatischen und empirischen intravenösen antibiotischen Therapie mit Amoxicillin und Ceftriaxon. Das Amoxicillin sistierten wir nach Erhalt des negativen Befundes für Listerien in der Multiplex-PCR aus dem Liquor. Nach Erhalt der positiven PCR-Serologie für das Oropouche-Virus am dritten Hospitalisationstag sistierten wir noch vor Erhalt des negativen Liquor-Serum-Indexes für Borrelien auch die Therapie mit Ceftriaxon. Im Verlauf bestätigte sich das Oropouche-Virus ebenfalls im Liquor. Die weitere
Behandlung erfolgte symptomatisch.
Bis zum Austritt persistierten Kopfschmerzen, eine starke Müdigkeit und rezidivierende Fieberschübe bis 38.5 °C. Die neurologischen Untersuchungen waren weitgehend unauffällig. Wegen passagerer Wortfindungsstörungen wurde eine Magnetresonanztomographie (MRT) des Schädels veranlasst, welche keine entzündlichen Veränderungen meningoenzephal und keine akute Ischämie zeigte. Die Thrombopenie persistierte bis zum Spitalaustritt, mit leicht steigender Tendenz auf 88 10E3/μl (150–370 10E3/μl). Bei anhaltender Erschöpfung wurde eine Neurorehabilitation aufgegleist, wobei sich der Patient gut erholen konnte. Zehn Tage nach dessen Austritt berichtete der Patient subjektiv, ca. 80 % der vorbestehenden Leistungsfähigkeit wiedererlangt zu haben.
Detaillierte Diagnose
Unseres Wissens ist es der erste gemeldete Fall einer Oropouche-Virus-Infektion in der Schweiz. Zwei weitere Fälle wurden Ende Mai / Anfang Juni 2024 in Italien bei Reiserückkehrern aus Kuba diagnostiziert (1). Gern unterstreichen wir die Wichtigkeit der Reiseanamnese sowie das Verbreitungsgebiet des Oropouche-Virus auf Mittel-/Südamerika, Kuba und andere karibische Länder auszuweiten.
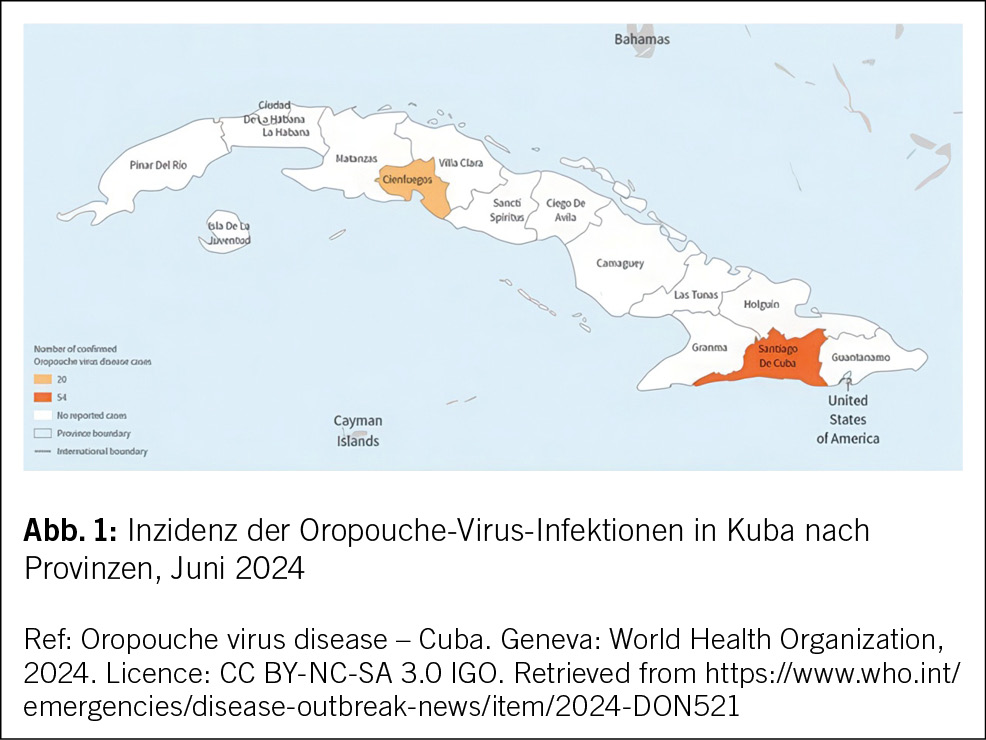
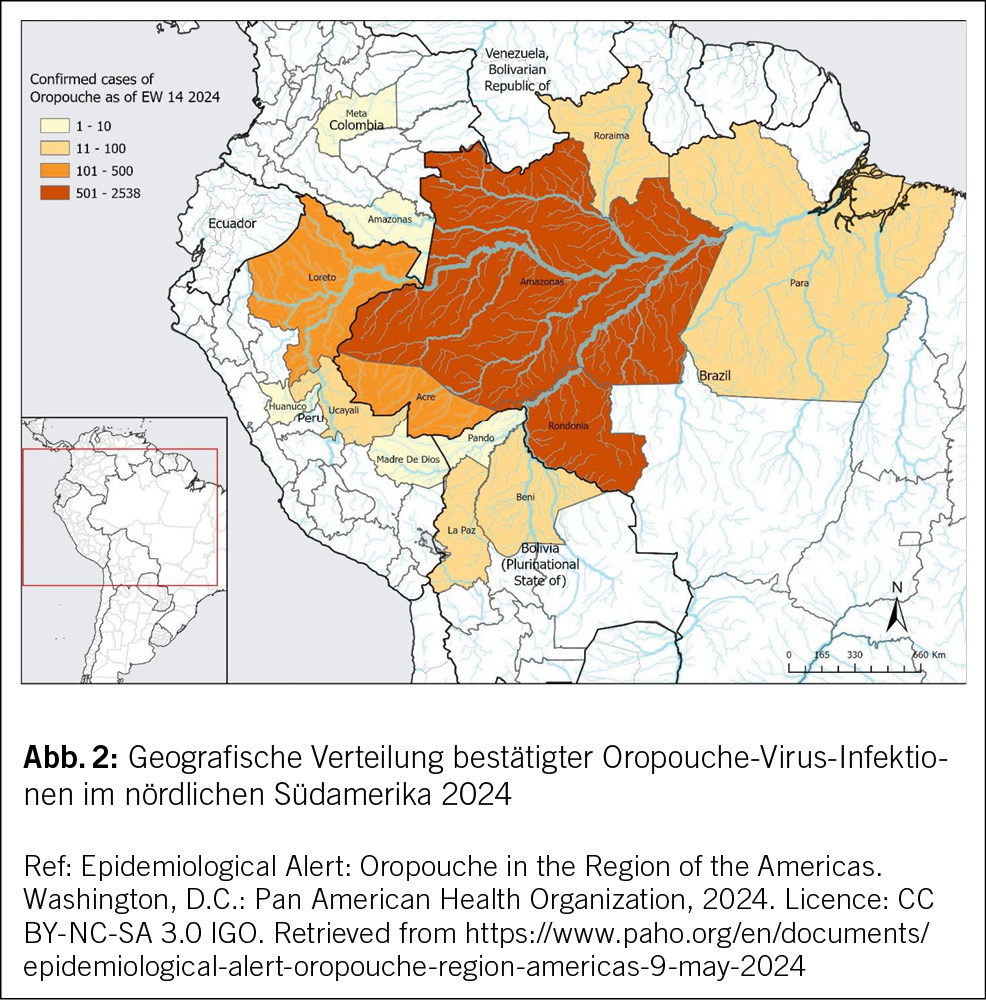
Das Oropouche-Virus wird durch Mückenstiche auf den Menschen übertragen. Am 27. Mai 2024 meldete das Gesundheitsministerium Kubas Ausbrüche des Oropouche-Virus-Fiebers in zwei Provinzen: Santiago de Cuba und Cienfuegos (Abb. 1) (2). Das Virus ist in vielen südamerikanischen Ländern, sowohl in ländlichen als auch in städtischen Gebieten, endemisch. Periodische Ausbrüche werden in Brasilien, Bolivien, Kolumbien, Ecuador, Französisch-Guayana, Panama, Peru und Trinidad und Tobago gemeldet (Abb. 2) (3).
Die Inkubationszeit der Oropouche-Virus-Infektion beträgt nach dem infektiösen Stich zwischen drei und zehn Tagen. Die Krankheit äussert sich meistens durch Fieber, Kopfschmerzen, Muskel- und Gliederschmerzen, seltener mit anhaltender Übelkeit und Erbrechen, einem Hautausschlag und dauert in der Regel drei bis sechs Tage. Ein Rückfall der Symptome tritt nach sieben bis vierzehn Tagen bei bis zu 60 % der Fälle auf (2, 4, 5). Laut den Centers for Disease Control and Prevention (CDC) entwickeln bis zu 4 % der Patienten neurologische Symptome wie Meningitis/Enzephalitis nach der initialen fieberhaften Erkrankung (4). Die genauen Mechanismen des biphasischen Verlaufs sind noch nicht vollständig verstanden. Einerseits könnte das Oropouche-Virus in immunprivilegierten Geweben oder solchen mit schlechter Virusclearance persistieren und eine zweite Freisetzung von Viruspartikeln bewirken. Ferner könnte eine überschiessende Reaktion der entzündungsfördernden Zytokine die zweite Krankheitsphase auslösen.
Die klinische Diagnose des Oropouche-Fiebers ist aufgrund der Ähnlichkeit der Krankheitssymptome, die durch andere mückenübertragene Viren wie Dengue, Zika und Chikungunya verursacht werden, nicht möglich. Der Nachweis des Virus kann in Serumproben während der ersten Infektionswoche erfolgen. Das Virus lässt sich in den ersten Tagen der Infektion leicht kultivieren und wird in der Regel nach dem fünften Tag nicht mehr nachgewiesen. Allerdings kann virale RNA noch einige Tage lang nachgewiesen werden, nachdem das Virus nicht mehr vorhanden ist. Gegen Ende der ersten Krankheitswoche bilden sich IgM-Antikörper, gefolgt von IgG-Antikörpern. Wobei es unseres Wissens nach zurzeit keine kommerzielle Serologie gibt. Ebenso gibt es keine spezifische antivirale Behandlung oder Impfung zur Verhinderung der Oropouche-Virus-Infektion (4, 5).
Abkürzungen:
ALT Alanin-Aminotransferase
ASS Acetylsalicylsäure
AST Aspartat-Aminotransferase
CRP C-reaktives Protein
EDTA Ethylendiamintetraazetat
HUG Hôpitaux Universitaire Genève
MRT Magnetresonanztomographie
(rt-)PCR (Reverse Transkriptase) polymerase chain reaction
Historie
Manuskript eingegangen: 02.09.2024
Angenommen nach Revision: 26.02.2025
Danksagung
Wir bedanken uns bei PD Dr. med. A. Neumayr, Leiter des Zentrums für Tropen- und Reisemedizin Basel, für die akademische Unterstützung sowie bei Alissa Schneller und Riccarda Capaul des Zentrallabors des KSGRs sowie Dr. Francisco Perez Rodriguez der Virologie des Unispitals Genf für deren Unterstützung bezüglich des Oropouche-Nachweises für den ersten Schweizer Fall.
Leitende Ärztin für Infektiologie
Kantonsspital Graubünden
Loëstrasse 170
7000 Chur
alexia.cusini@ksgr.ch
Die Autorenschaft hat keine Interessenkonflikte im Zusammenhang mit diesem Artikel deklariert.
• Eine Infektion mit dem Oropouche-Virus präsentiert sich mir Fieber/Schüttelfrost, häufig retrobulbären Kopfschmerzen, Muskel-/Gliederschmerzen und mittels Exanthem oder Nausea/Emesis. Etwa die Hälfte der Patienten zeigt nach ein bis zwei Wochen einen zweigipfligen Krankheitsverlauf.
• Wir empfehlen, an diese (noch) seltene virale Infektion bei Reiserückkehrern aus den Endemiegebieten mit Fieber zu denken, falls die Diagnostik für die Viren Dengue (Serologie und Dengue-NS1-Antigen) und die Serologie für Zika und Chikungunya negativ ausfällt. Die entsprechende Diagnostik für das Oropouche-Virus erfolgt mittels PCR aus dem Blut. Eine kommerzielle Serologie gibt es zurzeit (noch) nicht.
• Es gibt keine spezifische antivirale Behandlung oder Impfung zur Verhinderung der Oropouche-Virus-Erkrankung.
• Reisende in die Tropen sollen über Präventionsmassnahmen aufgeklärt werden: Mückenschutzmittel und -netze verwenden, helle und langärmlige Kleidung tragen.
1. Castilletti C, Mori A, Matucci A, Ronzoni N, Van Duffel L, Rossini G, et al. Oropouche fever cases diagnosed in Italy in two epidemiologically non-related travellers from Cuba, late May to early June 2024. Euro Surveill. 2024;29(26).
2. World Health Organization. Disease Outbreak News; Oropouche virus disease in Cuba [Internet]. 2024 June 11. Available from: https://www.who.int/emergencies/disease-outbreak-news/item/2024-DON521
3. World Health Organization. Epidemiological alert: Oropouche in the Region of the Americas. Geneva: World Health Organization; 2024 May 9. Available from: https://www.paho.org/en/documents/epidemiological-alert-oropouche-region-americas-9-may-2024
4. Centers for Disease Control and Prevention. Oropouche virus disease: Clinical overview [Internet]. Atlanta (GA): CDC; [cited 2025 Jan 14]. Available from: https://www.cdc.gov/oropouche/hcp/clinical-overview/index.html
5. Zhang Y, Liu X, Wu Z, Feng S, Lu K, Zhu W, et al. Oropouche virus: A neglected global arboviral threat. Virus Res. 2024;341:199318.
PRAXIS
- Vol. 114
- Ausgabe 3
- März 2025