- Tollwut-Update 2025: das Wichtigste in Kürze
Die Schweiz gilt seit mehr als 20 Jahren als frei von terrestrischer Tollwut. Dennoch sind die Themen Tollwut und Tollwutimpfung aktueller denn je. Dies einerseits, da der Impfstoffbedarf aufgrund zunehmender Mobilität von Mensch und Tier steigt und es andererseits immer wieder zu Impfstofflieferengpässen kommt. Unser Artikel beleuchtet die wichtigsten Punkte angesichts wachsender Herausforderungen.
Schlüsselwörter: Tollwut, Impfungen, Impfstofflieferengpass, Mobilität
Einführung
Tollwut ist eine neurotrope Infektionskrankheit, die durch Lyssaviren verursacht wird und eine Bedrohung für mehr als drei Milliarden Menschen im Globalen Süden und darüber hinaus darstellt (1). Weltweit kommt es jährlich zu rund 60 000 Todesfällen bei Menschen, wobei die Dunkelziffer vermutlich deutlich höher liegt. Kinder sind die am meisten gefährdete Bevölkerungsgruppe (2).
Tollwutviren können grundsätzlich alle Säugetiere befallen, Hauptreservoir sind terrestrische Carnivoren und Fledermäuse. Tollwut wird durch Speichel erkrankter Tiere über Bisse, Kratzer oder Schleimhautkontakt auf den Menschen übertragen. Die Inkubationszeit variiert sehr stark von Tagen bis Jahren, liegt jedoch häufig bei 1–3 Monaten und zeichnet sich durch eine initiale extraneurale Replikationsphase am Expositionsort aus. Ein Wettlauf gegen die Zeit beginnt, will man den Verlauf noch günstig beeinflussen. Die Viren werden entlang der Nervenbahnen retrograd bis zum Zentralnervensystem (ZNS) transportiert, wo es nach unspezifischen Prodromalsymptomen wie Fieber, Kopfschmerzen sowie wiederauftretenden Schmerzen oder Juckreiz an der Expositionsstelle zum Ausbruch der Tollwuterkrankung mit einer rasch fortschreitenden, akuten Enzephalitis kommt (3, 4). Tollwut beim Menschen kann entweder «furios» (Hydrophobie, Speichelfluss, Aggressivität, Muskelspasmen) oder «paralytisch» (aufsteigende Lähmung, Verlust von Reflexen, sensorische Symptome, Koma) verlaufen und führt innerhalb von wenigen Tagen nach Beginn der Symptomatik zum Tod (4). Es bestehen keine kurativen Möglichkeiten, wenn die Erkrankung einmal ausgebrochen ist.
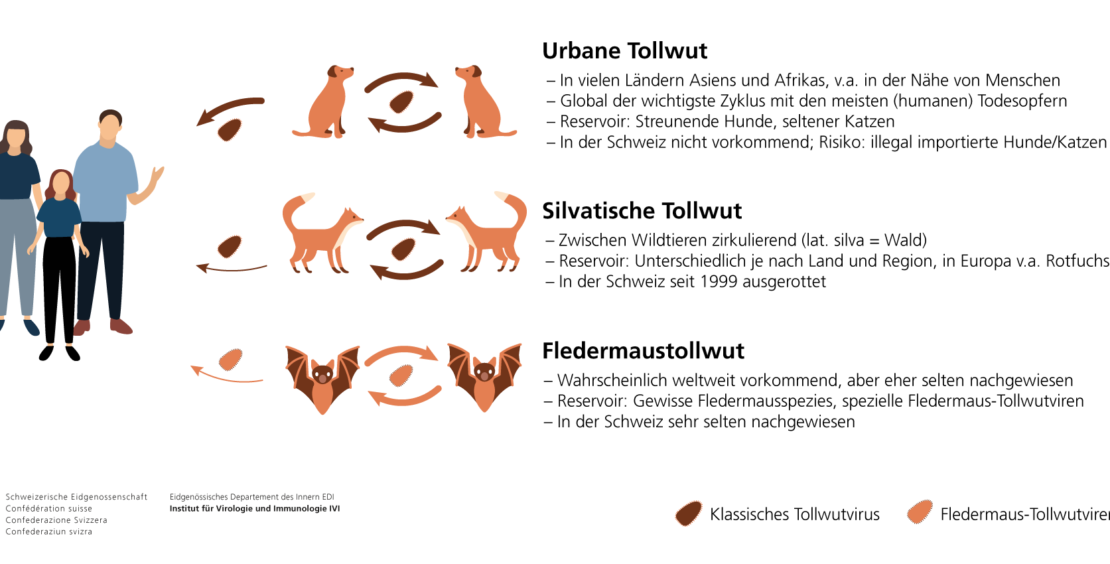
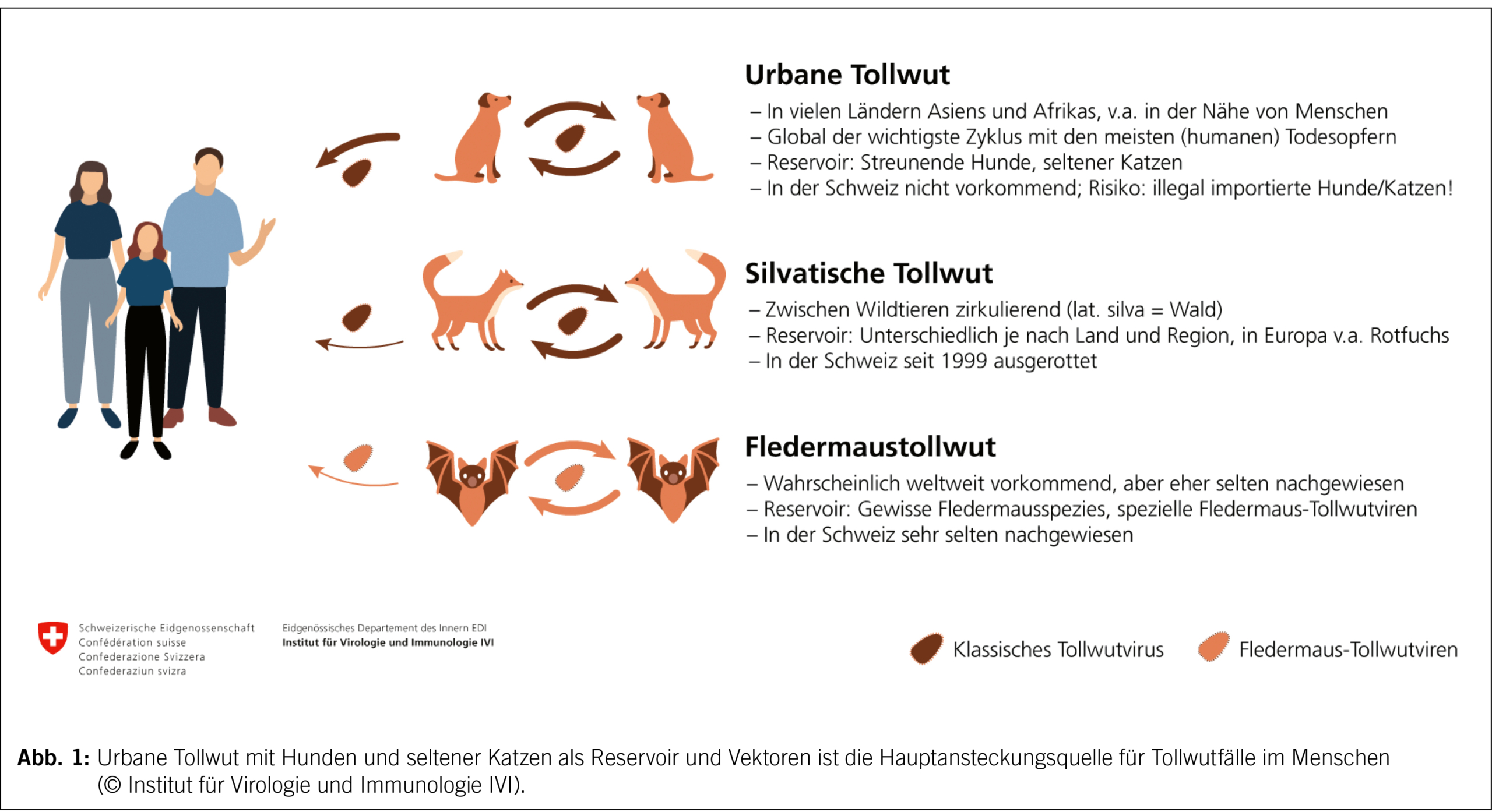
Für das Infektionsrisiko des Menschen sind die Reservoirtiere, in denen das Tollwutvirus zirkuliert, von Bedeutung (Abb. 1) (5): Die urbane Tollwut ist weltweit aufgrund der Nähe der Hunde zum Menschen für die allermeisten humanen Tollwutfälle verantwortlich. Obwohl sie in der Schweiz nicht mehr vorkommt, besteht das Risiko einer Einschleppung durch illegal importierte Tiere. Die silvatische Tollwut, welche in Wildtieren zirkuliert, fand in der Schweiz vor allem im Rotfuchs ein Reservoir und konnte durch Massenimpfaktionen ausgerottet werden. Diese beiden Übertragungszyklen werden zusammen als terrestrische Tollwut bezeichnet. Die Schweiz wurde 1999 als offiziell frei von terrestrischer Tollwut erklärt (6). Lediglich die Fledermaustollwut ist in der Schweiz noch selten zu finden. Seit 1992 wurde das Tollwutvirus bei insgesamt sechs Fledermäusen nachgewiesen, letztmals im September 2024 im Kanton Glarus (7).
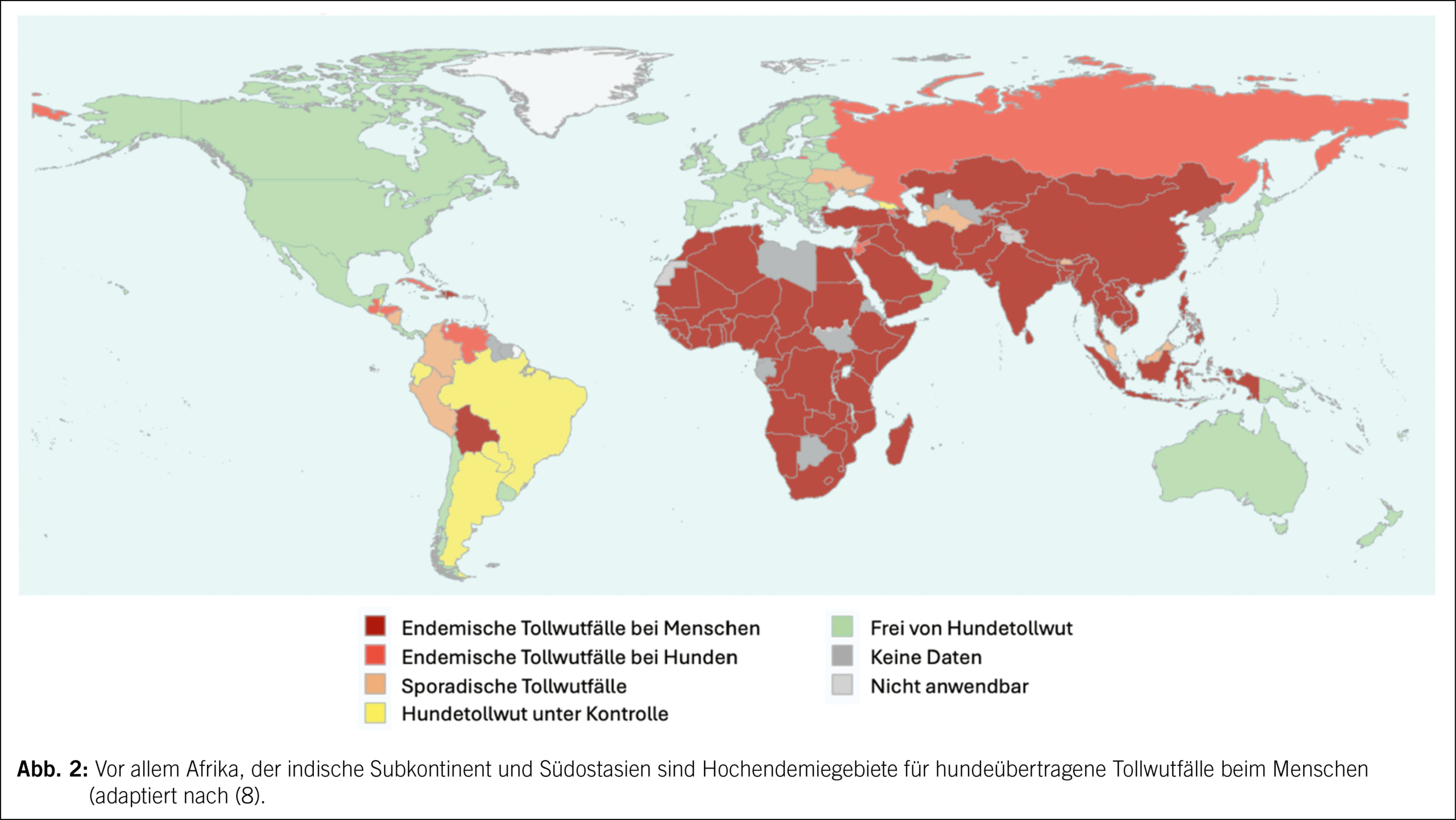
Tollwut kommt auf allen Kontinenten, ausser in der Antarktis, vor. Für die Abschätzung des Infektionsrisikos des Menschen ist aber primär die geografische Verbreitung der urbanen Tollwut relevant (Abb. 2) (8). Besonders der afrikanische Kontinent, der indische Subkontinent, Südostasien und Bolivien weisen endemisch humane Tollwutfälle auf, während Westeuropa und Nordamerika frei von urbaner Tollwut sind.
Tollwutprävention auf dem Hintergrund zunehmender Mobilität
Relevanz – eine Frage der Mobilität
In der Schweiz sind die Berührungspunkte mit Tollwut selten geworden. Ausser bei den beruflich exponierten Personen aus Veterinärmedizin, Tierpflege und Labor kommt das Risiko einer Tollwutinfektion primär im Kontext von Mobilität von Mensch und Tier zur Sprache. Besonders im durch urbane Tollwut stark betroffenen Globalen Süden (Abb. 2) liegen zunehmend frequentierte Destinationen für Familienreisen, humanitäre Einsätze, Forschungs- oder Expataufenthalte. In Reiseberatungen ist deshalb bei entsprechenden Reiseplänen die Besprechung der Tollwutprävention absolut zentral. Hierbei ist auch die kumulative Tollwutexposition der Summe der Reisen und Auslandsaufenthalte relevant. Tollwut wäre an sich durch Impfungen komplett verhinderbar. Da eine Tollwutimmunisierung durch das immunologische Gedächtnis einen lebenslangen Schutz gewährt, bietet sich somit eine niederschwellige Impfung bei entsprechender Mobilitätsanamnese an. So gehören präexpositionelle Tollwutimpfungen zu den am häufigsten verabreichten Reiseimpfungen.
Auch die Mobilität von Tieren aus Endemiegebieten in die Schweiz ist ein wichtiges Thema. Trotz klarer Vorgaben zur Einreise mit einem Tier in die Schweiz werden immer wieder Tiere illegal eingeführt. Aufgrund der potenziell langen Inkubationszeit kann das Tollwutrisiko deshalb auch in der Schweiz bei Kontakt mit einem Tier unsicherer Herkunft relevant sein.
Gute Kenntnisse über Tollwut und deren Prävention sind deshalb auch in der tollwutfreien Schweiz wichtig.
Aktive und passive Tollwutimpfstoffe
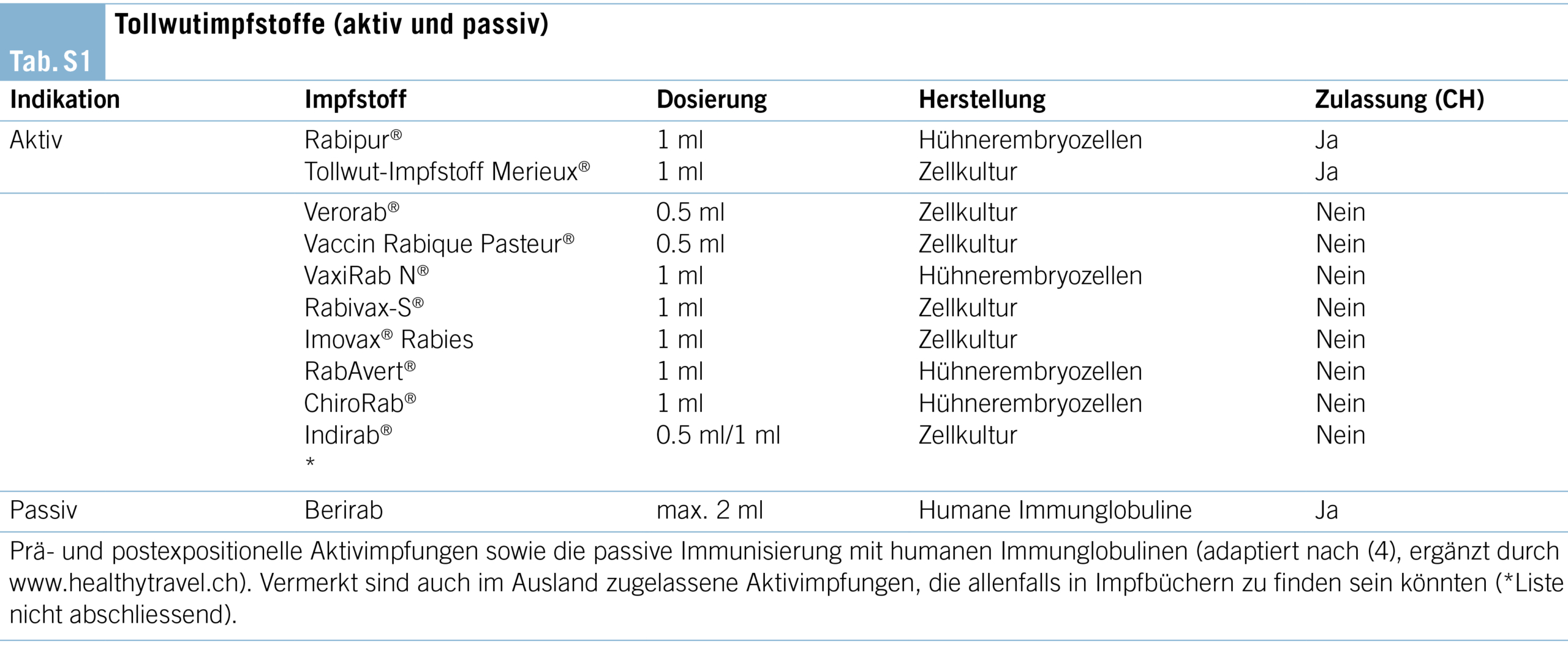
In der Schweiz sind zwei aktive Totimpfstoffe für die Prä- und Postexpositionsprophylaxe zugelassen: Rabipur® und Tollwut-Impfstoff Mérieux® (Tab. S1). Sie sind bezüglich Antigenmenge und Dosierung vergleichbar und somit bei Bedarf austauschbar (4). Es gibt aber auch eine Vielzahl von in anderen Ländern verwendeten Tollwutimpfstoffen, welche in der Praxis in Impfausweisen bei im Ausland durchgeführten Impfungen zu finden sind. Wenn solche Impfstoffe den WHO-Anforderungen für humane Tollwutimpfstoffe entsprechen (3), können begonnene Impfserien in der Regel mit den in der Schweiz verfügbaren Impfstoffen komplettiert werden.
Zur passiven Immunisierung, welche stets in Kombination mit einer aktiven Impfung erfolgen muss, ist in der Schweiz humanes Tollwut-Immunglobulin zugelassen, das lokal um die Wunde infiltriert wird. Diese Antikörper neutralisieren noch nicht gebundenes Virus im Bereich der Expositionsstelle, bis die aktive Impfung wirksam wird.
Von Ende 2023 bis Mitte 2024 bestand in der Schweiz und teils im umliegenden Ausland ein Lieferengpass für beide in der Schweiz zugelassenen Tollwutimpfstoffe, der sich nun langsam wieder auflöst. Aufgrund dieser Situation gelten offiziell immer noch Ersatzempfehlungen (9), bei denen – je nach Lagerbestand – eine Priorisierung der Impfindikation ausgesprochen wurde. Während es bei postexpositionellen Impfungen aufgrund der vitalen Indikation keine Einschränkung gibt, musste im ersten Halbjahr 2024 vor allem die präexpositionelle Impfindikation sehr sorgfältig abgewogen und zudem auf die impfstoffsparende intradermale Applikationsform ausgewichen werden. Diese spezielle Impftechnik wird von spezialisierten reisemedizinischen Zentren angeboten. Sie ist zudem ausserhalb der offiziellen Zulassung (off-label) und kommt in der Regel nicht bei Kindern, immunsupprimierten Personen und in postexpositionellen Situationen zum Zuge und gestaltet sich noch immer systemisch herausfordernd. Die Aufhebung der Ersatzempfehlung liegt in der Hand der Behörden.
Auf die je nach Situation unterschiedlichen Impfschemata wird im Folgenden im Detail eingegangen.
Tollwut – Präexpositionsprophylaxe (PrEP)
Am Anfang aller Prävention steht die Vermeidung eines Kontakts mit unbekannten, kranken oder toten Tieren. Bei Personen mit vorhersehbar relevantem Risiko einer Tollwutexposition muss eine Präexpositionsprophylaxe (PrEP) evaluiert werden. Für Reisende sind hierfür folgende Aspekte entscheidend:
- Individuelle Faktoren: Kinder, baldige oder schon bestehende Immunsuppression
- Berufliche Risikofaktoren: humanitäre Einsätze, Veterinärmedizin, Arbeit in Tierheimen oder Tierauffangstationen
- Sonstige Risikofaktoren: Wandern, Trekking, Velo-, Motorradfahren, Höhlenexpeditionen, lange Reisedauer, Reisen in abgelegene Regionen, fehlende lokale Verfügbarkeit von Tollwutimpfstoffen im Falle einer Exposition.
Wichtig ist darum, frühzeitig vor Reiseantritt das Risiko abzuschätzen und – bei entsprechender Indikation, aktuell auch unter Berücksichtigung der Ersatzempfehlung bei Impfstoffknappheit – die präexpositionelle Immunisierung einzuleiten.
Impfschema «vor dem Biss/Kratzer»
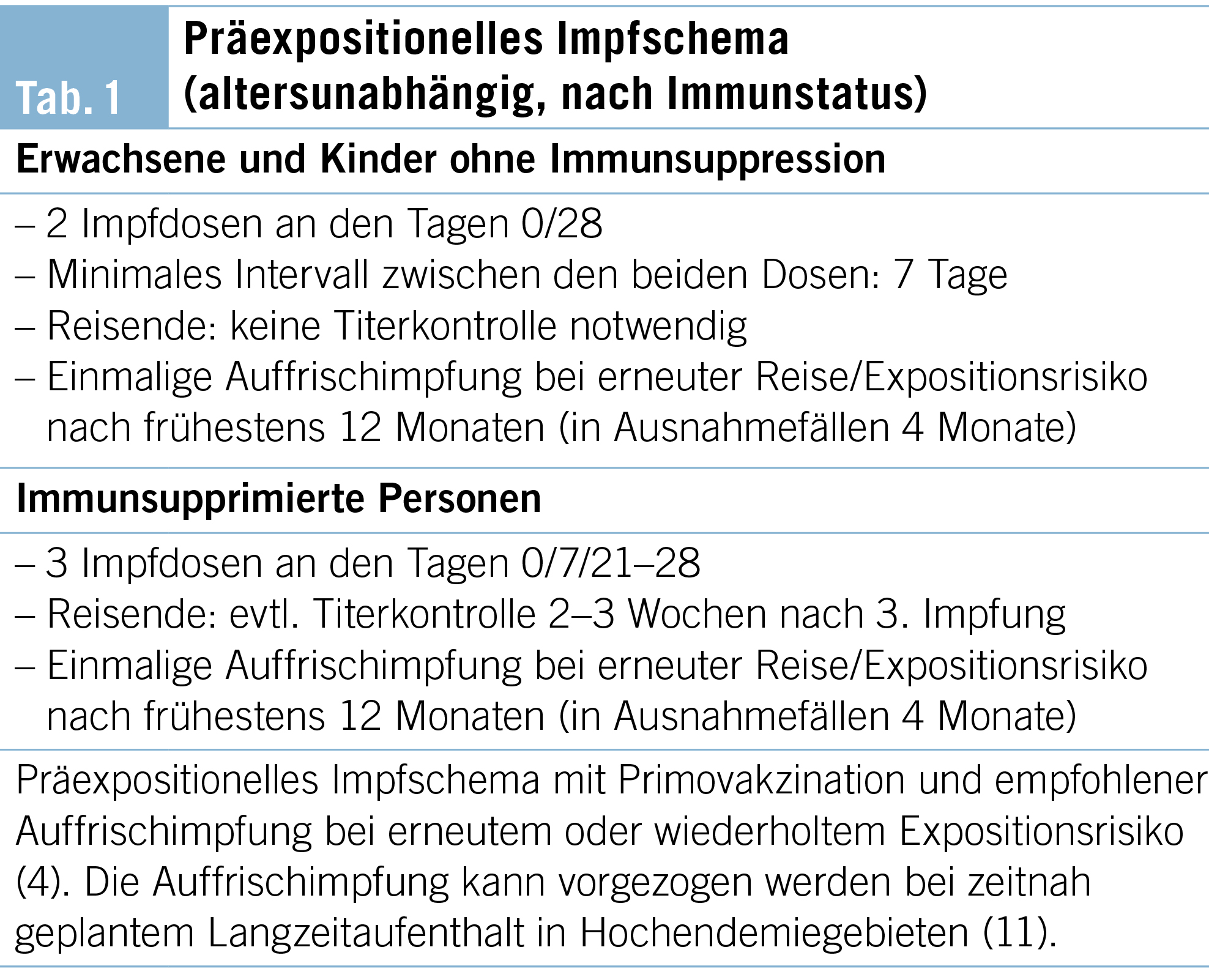
Eine PrEP beginnt mit der Primovakzination, die bei Immunkompetenten aus 2 und bei Immunkompromittierten aus 3 Impfdosen besteht (Tab. 1).
Da der Impfstoff altersunabhängig als hocheffektiv gilt und es praktisch kein Impfversagen gibt, braucht es keine routinemässigen Titerkontrollen (ausser bei beruflich exponierten und allenfalls bei immunsupprimierten Personen) (4). Für Reisende wird empfohlen, die Primovakzination spätestens 2 Wochen vor Abreise abzuschliessen, um mit vollem Impfschutz zu reisen. Bei Personen, die in < 7 Tagen verreisen oder aus anderen Gründen vor Abreise nicht die vollständige PrEP erhalten, kann die PrEP begonnen und zu einem späteren Zeitpunkt oder eventuell auch im Ausland abgeschlossen werden. Bereits eine erste Dosis führt zu einer guten Boosterantwort auf eine erneute Impfung im Rahmen einer Postexpositionsprophylaxe (10). Dennoch ist hier bei einer Exposition eine vollständige Postexpositionsprophylaxe indiziert (2).
Bei fortbestehendem oder erneutem Risiko wird gemäss Schweizer Empfehlungen einmalig eine Auffrischimpfung verabreicht, um den Langzeitimpfschutz zu optimieren (4). In der Reisemedizin ist dies bei erneuter Reise in ein Tollwutendemiegebiet der Fall. Das Intervall zur Primovakzination sollte mindestens 12 Monate (in Ausnahmefällen 4 Monate) (11) betragen, kann aber auch Jahre später sein.
Tollwut – Postexpositionsprophylaxe (PEP)
Beim infizierten Tier beginnt die Ausscheidung vom Virus mit dem Speichel in der Regel wenige Tage (bei Hund und Katze frühestens 10 Tage) vor klinischem Symptombeginn. Das Tier war also zum Zeitpunkt der Exposition des Menschen nicht infektiös, wenn es 10 Tage nach Exposition noch gesund ist (4).
Das Risiko einer Tollwuterkrankung nach Exposition gegenüber einem infizierten Tier hängt von verschiedenen Faktoren ab: Expositionsstelle am Körper, Ausprägung der Wunde, Viruslast in der Wunde, präexpositioneller Tollwutimpfstatus sowie Zugang zur Postexpositionsprophylaxe (PEP). Ohne Sofortmassnahmen liegt die Wahrscheinlichkeit einer Tollwuterkrankung bei ungeimpften Personen mit Exposition am Kopf bei 55%, an den oberen Extremitäten bei 22% und an den unteren Extremitäten bei 12% (2). So erklärt es sich auch, dass Kinder überdurchschnittlich durch tödlich verlaufende Tollwutinfektionen betroffen sind, zumal aufgrund der Körpergrösse Biss- oder Kratzwunden häufig in Kopfnähe passieren, was eine kürzere Inkubationszeit zur Folge hat. Zudem ist das Expositionsrisiko durch Spielen mit Tieren erhöht.
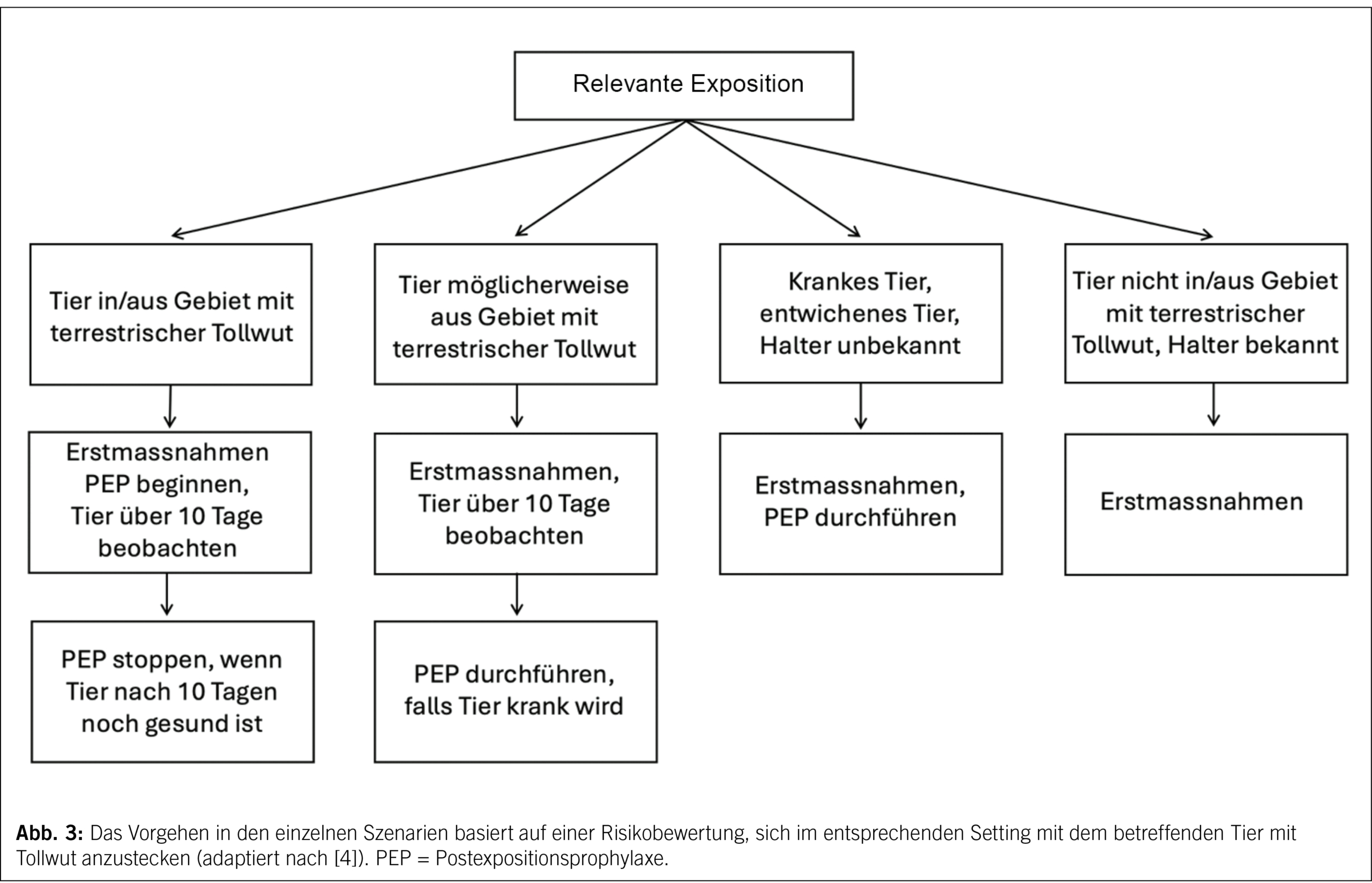
Das Vorgehen nach Exposition wird gemäss einer Risikobeurteilung festgelegt (Abb. 3) (4). Erfolgt die Exposition in einer Region mit Tollwutrisiko oder stammt das Tier aus einem enzootischen Gebiet, sollte unverzüglich eine PEP begonnen werden. Wenn nach Exposition die Möglichkeit besteht, das Tier über einen Zeitraum von 10 Tagen zu beobachten, und anschliessend durch einen Tierarzt bestätigt werden kann, dass dieses immer noch gesund ist, kann auf die letzte Impfdosis und die Titerkontrolle verzichtet werden. Im Zweifelsfall soll eine PEP begonnen werden, wenn initial nicht alle Informationen vorliegen. Die begonnene PEP kann immer abgebrochen werden, wenn im Verlauf eine potenzielle Tollwutexposition ausgeschlossen werden kann.
Erstmassnahmen nach Exposition
Tierkontakte in enzootischen Gebieten werden in Expositionskategorien eingeteilt (Tab. 2) (2). Eine Exposition liegt vor, wenn die Hautbarriere verletzt wurde oder ein Schleimhautkontakt mit Tierspeichel stattgefunden hat (Kategorie II und III). Hier ist eine Postexpositionsprophylaxe indiziert und sollte schnellstmöglich erfolgen, in jedem Fall aber vor Auftreten allfälliger Symptome.
Nach Exposition muss die Wunde – unabhängig vom Impfstatus – sofort während 15 Minuten mit viel Wasser und Seife ausgewaschen und grosszügig mit Povidon-Jod-Lösung desinfiziert werden. Tollwutviren sind von einer lipidhaltigen Hülle umgeben und durch Kontakt mit diesen Substanzen inaktivierbar. Reisenden wird empfohlen, Kernseife und jodhaltiges Desinfektionsmittel mitzunehmen, damit diese Massnahmen auch in abgelegenen Gebieten möglich sind. Dann sollte unverzüglich eine Ärztin/ein Arzt aufgesucht werden.
Impfschema «nach dem Biss/Kratzer»
Für den Ablauf der PEP ist entscheidend, ob eine Person vorgängig gegen Tollwut geimpft war (Abb. 4 A), also entweder als PrEP mindestens 2 Impfdosen oder eine vollständige PEP nach einer früheren Exposition erhalten hat. In diesem Fall reichen bei einer Exposition zwei Auffrischimpfungen im Abstand von 3 Tagen aus. Eine passive Immunisierung ist nicht notwendig, jedoch wird eine Titerkontrolle an Tag 14 empfohlen (4). In der Schweiz wird die Serologie in der Schweizerischen Tollwutzentrale am Institut für Virologie und Immunologie (IVI) in Bern, dem Nationalen Tollwut-Referenzlabor, durchgeführt.
Personen, die nicht oder unvollständig geimpft wurden (< 2 Impfdosen) oder deren Tollwutimpfstatus unbekannt ist, brauchen einen kompletten PEP-Impfzyklus (Abb. 4 B). Es werden 4 Einzeldosen (Tage 0/3/7/14) verabreicht und eine Titerkontrolle an Tag 21 durchgeführt (Impfschema Essen). Teilweise werden auch alternative PEP-Impfintervalle angewendet, wie beispielsweise das Impfschema Zagreb mit 1 Doppeldosis und 2 Einzeldosen (Tage 0/0/7/21) und Titerkontrolle an Tag 28 (alternativ Titerkontrolle bereits an Tag 21, gleichzeitig mit der 4. Impfdosis, um bei bereits ausreichendem Titer eine zusätzliche Konsultation zu sparen). Zusätzlich wird mit der ersten Aktivimpfung einmalig eine passive Immunisierung mit humanen Immunglobulinen empfohlen, die um die Wunde injiziert wird. Die Dosierung (maximal 20 IE/kg Körpergewicht) soll den anatomischen Gegebenheiten der Läsion angepasst werden. Eine Ampulle à 300 IE (2 ml) reicht auch bei Körpergewicht > 15 kg meist aus, ausser es handelt sich um sehr ausgedehnte oder multiple Verletzungen. Eine intramuskuläre Gabe von (allfällig verbleibenden) Immunglobulinen ist – ausser bei direkter Fledermaus- oder Schleimhautexposition – nicht indiziert, da dies den Schutz nur geringfügig erhöht (3). Wenn die Immunglobuline bei Impfbeginn nicht verfügbar sind, kann die Gabe bis zu 7 Tagen nachgeholt werden. Eine spätere Verabreichung ist nicht indiziert, zumal dies mit der durch die Aktivimpfung induzierten Antikörperbildung interferieren könnte (3, 4). Wurde im Rahmen eines früheren unvollständigen PrEP-Impfzyklus bereits einmalig eine Aktivimpfung verabreicht, braucht es einen kompletten aktiven PEP-Impfzyklus inklusive Immunglobulingabe.
In der Praxis zeigt sich immer wieder, dass Immunglobuline im Ausland teilweise schwierig, gar nicht oder nur mit einem erheblichen finanziellen Aufwand erhältlich sind. Häufig kehren dann exponierte Reisende direkt nach Exposition oder mit im Ausland begonnenen Aktivimpfserien in die Schweiz zurück und werden in Praxen und Spitälern vorstellig. In diesen Fällen kann das Prozedere anhand folgender Fragen festgelegt werden: Können vom zeitlichen Ablauf her noch Immunglobuline appliziert werden (Impfbeginn vor < 7 Tagen)? Wurde eine Impfserie im Ausland begonnen und mit welchem Impfstoff? Mit welchen Intervallen wurde das Aktivimpfschema begonnen, und wann sind die nächsten Impfdosen und der Titer fällig? Wie sehen die Wundverhältnisse aus respektive braucht es eine chirurgische Nachversorgung oder/und ein Antibiotikum? Besteht noch ein genügender Tetanusschutz?
Obwohl eine Exposition als Notfall gilt, ist es für eine PEP nie zu spät. Auch wenn erst Monate oder Jahre später – häufig im Rahmen einer ärztlichen Konsultation oder reisemedizinischen Beratung – über eine frühere Exposition berichtet wird, ist eine PEP noch angezeigt. Jährlich erhalten mehr als 29 Millionen Menschen weltweit eine PEP, womit geschätzt Hunderttausende von Todesfällen verhindert werden können (12).
Im Gegensatz zu anderen Infektionskrankheiten induziert Tollwut während der potenziell langen Inkubationszeit vor Symptombeginn keinerlei Immunantwort, und auch das Virus ist nicht nachweisbar. Eine labordiagnostische Abklärung eines Expositionsverdachtes ist deshalb nicht möglich.
Spezialfall Fledermauskontakt
Die Herausforderung bei Fledermauskontakten ist die häufig unklare Expositionssituation. Aufgrund der kleinen spitzen Zähne sind Bissspuren von Fledermäusen häufig nicht gut oder gar nicht sichtbar. Gerade nach Auffinden einer Fledermaus im Schlafzimmer, dem Aufscheuchen einer Fledermaus auf dem Dachboden oder einer akzidentellen Berührung beim Joggen oder Velofahren im Wald ist die Verunsicherung meist sehr gross.
Grundsätzlich gilt in der Schweiz folgendes Vorgehen: Bei Aufwachen mit einer lebenden oder toten Fledermaus in geschlossenen Räumen oder wenn Personen keine verlässlichen Angaben zur Art des Kontaktes machen können (Kinder!), muss von einer Exposition ausgegangen werden (Kategorie III). Eine PEP ist indiziert (Abb. 4). Bei ungeimpften Personen wird eine PEP inklusive Immunglobuline begonnen. Bei nicht sichtbarer Bissverletzung sollen die Immunglobuline intramuskulär – nicht in gleicher Extremität wie die aktive Impfung – verabreicht werden. Sofern vorhanden, können tote Fledermäuse zur Untersuchung an die Tollwutzentrale geschickt werden (Achtung: nur mit Handschuhen anfassen!). Falls die Untersuchung auf Tollwut negativ ausfällt, kann eine begonnene PEP abgebrochen werden. Bei Antreffen einer Fledermaus im Freien oder drinnen im Wachzustand, ohne Auftreten eines Bisses, sind keine Massnahmen erforderlich (4).
Bei Personen, die in dem Beruf oder der Freizeit mit Fledermäusen zu tun haben, die ins Ausland zu grossen Fledermauskolonien reisen oder Höhlenexpeditionen planen, ist eine PrEP angezeigt.
Ausblick
Bis zum Jahr 2030 sollen nach WHO-Bestrebungen keine humanen Tollwutfälle nach Hundebissen mehr zu verzeichnen sein («Zero by 30») (13). Dieses hohe Ziel kann durch Impfung der Menschen allein jedoch nicht erreicht werden, sondern es braucht die Unterbrechung der Transmission in den Endemiegebieten durch Massenimpfung der Hunde. Damit ist die Tollwut ein Paradebeispiel für «One Health», wo offensichtlich wird, dass Mensch, Tier und Umwelt eng miteinander verknüpft sind. Diese grossen Herausforderungen können nur angegangen werden, wenn das Bewusstsein für die Zusammenhänge besteht und die Synergien genutzt werden. Eine Immunisierung von mindestens 70% der Hunde gilt als effizienteste Methode, um Tollwutübertragungen auf den Menschen zu verhindern (14). Die Impfung der Hunde fällt zudem kostengünstiger aus als die PEP der Menschen nach Hundebiss, die sich viele in den Endemiegebieten nicht leisten können. Um dies realistisch umsetzen zu können, braucht es einen sicheren Zugang zu Tollwutimpfstoffen für Menschen und Tiere, eine koordinierte Impfung von Mensch und Tier sowie Informationskampagnen zur Reduktion des Expositionsrisikos und zu den Sofortmassnahmen nach Exposition (13).
Bis anhin waren wir in der Schweiz in einer privilegierten Situation, dass beruflich exponierte Personen, Reisende und andere einem Tollwutrisiko ausgesetzte Personen meist niederschwellig und erschwinglich geimpft werden konnten. Anders als in den am stärksten betroffenen Regionen der Welt gab es bei uns zuverlässig genügend Impfstoff. Durch wiederkehrende Lieferengpässe, wie derjenige im Jahr 2024, werden auch uns Hürden aufgezeigt, wie sie in gewissen Regionen im Globalen Süden an der Tagesordnung sind.
Danksagung
Wir bedanken uns bei Dr. med. vet. PhD Barbara Wieland (Leiterin Institut für Virologie und Immunologie IVI, Bern) für die kritische Durchsicht.
Zentrum für Reisemedizin der Universität Zürich
Departement Public & Global Health
Institut für Epidemiologie, Biostatistik und Prävention
Hirschengraben 84
8001 Zürich
alexia.anagnostopoulos@uzh.ch
Klinik für Infektiologie
Kantonsspital St. Gallen
Institut für Virologie und Immunologie IVI
Schweizerische Tollwutzentrale
Bern
Universitätsspital Bern, Klinik für Infektiologie
Freiburgstrasse 16p
3010 Bern
cornelia.staehelin@insel.ch
Zentrum für Reisemedizin der Universität Zürich
Departement Public & Global Health
Institut für Epidemiologie
Biostatistik und Prävention,
Universität Zürich
WHO Collaborating Centre for Travellers‘ Health
Die Autorinnen und der Autor haben keine Interessenkonflikte im Zusammenhang mit diesem Artikel deklariert.
• Die Schweiz ist frei von terrestrischer Tollwut, aber nicht von Fledermaustollwut.
• Das Tollwutrisiko in der Schweiz ist primär assoziiert mit Mobilität von Mensch und Tier, vor allem auch mit vermehrter Reisetätigkeit.
• Tollwut ist durch Impfungen vollständig verhinderbar (präexpositionell/postexpositionell).
• Bei Exposition immer so rasch wie möglich eine Postexpositionsprophylaxe (PEP) beginnen.
• Eine Exposition ist immer ein Notfall, aber für eine PEP ist es nie zu spät.
1. Mindekem R, Lechenne MS, Naissengar KS et al. Cost Description and Comparative Cost Efficiency of Post-Exposure Prophylaxis and Canine Mass Vaccination against Rabies in N’Djamena, Chad. Front Vet Sci. 2017;4:38
2. World Health Organization. Rabies vaccines: WHO position paper. Wkly Epidemiol Rec. 2018 Apr 19;93(16):201-19
3. World Health Organization. WHO Expert Consultation on Rabies. Third report. 2018.
4. Bundesamt für Gesundheit, Arbeitsgruppe Tollwut der Eidgenössischen Kommission für Impffragen. Prä- und postexpositionelle Tollwutprophylaxe beim Menschen – Richtlinien und Empfehlungen. 27.01.2021
5. Institut für Virologie und Immunologie (IVI), Universität Bern. Tollwutzentrale: Die Epidemiologie der Tollwut (cited 2023 11 08, accessed 2024 02 22). URL: https://www.ivi.admin.ch/ivi/de/home/tollwutzentrale/tollwut-ch.html
6. Zanoni RG, Kappeler A, Müller UM et al. Tollwutfreiheit der Schweiz nach 30 Jahren Fuchstollwut. Schweiz Arch Tierheilk. 2000;142(8):423-9
7. Bundesamt für Lebensmittelsicherheit und Veterinärwesen. Übersicht Tierseuchen: Tollwut beim Tier und beim Menschen (cited 2024 02 15, accessed 2024 11 22). URL: https://www.blv.admin.ch/blv/de/home/tiere/tierseuchen/uebersicht-seuchen/alle-tierseuchen/tollwut.html
8. World Health Organization. The Global Health Observatory – Rabies (accessed 2024 02 23). URL: https://www.who.int/data/gho/data/themes/topics/rabies
9. Bundesamt für Gesundheit, Eidgenössische Kommission für Impffragen. Krankheiten: Tollwut (cited 2024 02 05, accessed 2024 02 23). URL: https://www.bag.admin.ch/bag/de/home/krankheiten/krankheiten-im-ueberblick/tollwut.html
10. Overduin LA, Koopman JPR, Prins C et al. Boostability after single-visit pre-exposure prophylaxis with rabies vaccine: a randomised controlled non-inferiority trial. Lancet Infect Dis. 2024 Feb;24(2):206-216
11. Hatz C, Kling KK, Neumayr A et al. Neues Tollwutimpfschema in der Reisemedizin. Swiss Medical Forum. 2018;18(32):626-627
12. World Health Organization. Rabies: Key facts (cited 2023 09 20, accessed 2024 02 23). URL: https://www.who.int/news-room/fact-sheets/detail/rabies
13. World Health Organization. 10 facts on rabies. Wkly Epidemiol Rec. 2016 Oct 28;91(43):515-6
14. World Health Organization. Control of Neglected Tropical Diseases: Rabies (accessed 2024 03 05). URL: https://www.who.int/teams/control-of-neglected-tropical-diseases/rabies/animal-rabies
PRAXIS
- Vol. 113
- Ausgabe 11-12
- Dezember 2024