- Das funktionelle Kompartmentsyndrom – eine Ursache belastungsabhängiger Unterschenkelschmerzen
Das funktionelle Kompartmentsyndrom – auch bekannt als chronisches Logensyndrom oder chronic exertional compartment syndrome (CECS) – ist ein oftmals lang unerkannt bleibendes Krankheitsbild, welches in erster Linie junge, sportlich aktive Menschen im Alter zwischen 15 und 25 Jahren betrifft. Pathophysiologisch kommt es zu einem schmerzhaften Druckanstieg in einer oder mehreren Muskellogen, meist ausgelöst durch sportliche Aktivität wie Rennen oder Springen oder wiederholte zyklische Belastungen (z.B. Bergaufgehen). Am häufigsten sind die Unterschenkel betroffen; es sind aber auch Kompartmentsyndrome der Arme, Oberschenkel, Füsse und sogar der paravertebralen Muskulatur beschrieben. Typischerweise manifestiert sich das funktionelle Kompartmentsyndrom durch reproduzierbar unter Belastung auftretende Unterschenkelschmerzen, die nach Beendigung der Aktivität zügig zurückgehen und häufig beidseitig vorliegen. Zur eindeutigen Diagnosestellung ist eine intrakompartimentelle Druckmessung erforderlich. Differenzialdiagnostisch sind vor allem vaskuläre Entrapments, Wirbelsäulenpathologien und Myopathien zu berücksichtigen. Die konservativen Therapiemassnahmen umfassen Detonisierung der Muskulatur, Gang-/Laufschule, Belastungsmodifikation, Optimierung der Biomechanik, Kompressionsstrümpfe, Dry Needling und Botulinumtoxininjektionen. Sollten die Beschwerden persistieren, ist eine endoskopisch assistierte Fasziotomie ein komplikationsarmer chirurgischer Eingriff mit hoher Erfolgsrate.
Schlüsselwörter: Funktionelles Kompartmentsyndrom, chronisches Kompartmentsyndrom, chronisches Logensyndrom, chronic exertional compartment syndrome
Historisches
Die Erstbeschreibung des funktionellen Kompartmentsyndroms geht zurück auf den britischen Militärchirurgen Edward Adrian Wilson (* 23.07.1872, † 29.03. 1912).
Der Polarforscher, Arzt und Ornithologe war Teilnehmer der ersten grossen Antarktisexpeditionen, u.a. der Terra-Nova-Expedition unter Robert Falcon Scott, die am 18. Januar 1912 den Südpol erreichte. In seinem Tagebuch beschrieb er, dass er während einer der Expeditionen starke Schmerzen in den vorderen Anteilen beider Unterschenkel verspürte. Die Symptome intensivierten sich mit jedem erneuten Trip, verschwanden jedoch immer wieder im Rahmen der Ruhephase. Im Laufe der Zeit entstanden dann sogar Ruheschmerzen, ein Hinweis für den schleichenden Übergang in ein subakutes Kompartmentsyndrom.
Die erste Beschreibung in der medizinischen Fachliteratur datiert von 1945, als die Symptomatik eines Soldaten als «acute ischaemia of the anterior tibial muscle and the long extensor muscles of the toes» benannt wird (Horn CE JBJS Am 1945; 27:615–622). Als sportassoziiertes Krankheitsbild beschreibt Mavor 1956 erstmalig einen Fussballspieler und nennt das Krankheitsbild «The anterior tibial syndrome» (Mavor GE, JBJS Br 1956; 68:513–517).
Epidemiologie
Die Inzidenz belastungsabhängiger Unterschenkelschmerzen im Sport wird mit 12.8%–82.4% angegeben (Rajasekaran 2012), wobei ca. 27–33% davon auf das funktionelle Kompartmentsyndrom entfallen. Insbesondere Laufsportler sind betroffen, aber auch Mannschaftssportler aus Sportarten mit hohem Lauf- oder Sprunganteil wie Fussball, Handball, Hockey, Tennis oder Badminton. Gute Daten zur Häufigkeit liegen ausserdem aus dem Militär vor, da die Kohorte der Rekruten gut untersuchbar ist, standardisierte lange Märsche absolviert werden und die körperliche Belastung oftmals in kurzer Zeit stark gesteigert wird, was ein Auslöser für das CECS sein kann. Man findet Zahlen von 1/2000 Neuerkrankungen. In unserer eigenen täglichen Praxis mit Spezialisierung auf das CECS sehen wir jede Woche mehrere Athlet/-innen mit CECS, sodass eine hohe Dunkelziffer anzunehmen ist.
Anatomie und Pathophysiologie
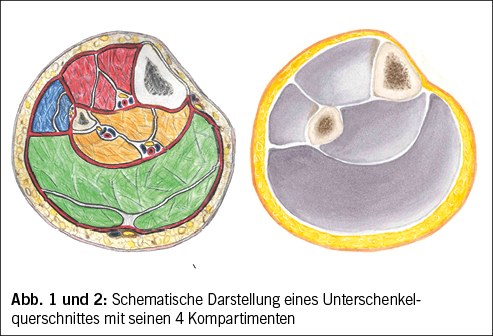
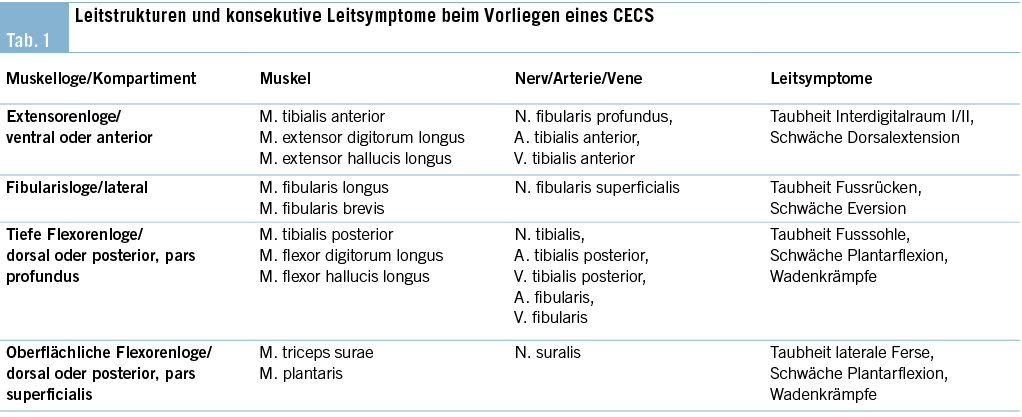
Der Unterschenkel wird durch die Faszien und die interossäre Membran zwischen Tibia und Fibula in insgesamt vier Kompartimente unterteilt (Abb. 1). Die anteriore Loge (rot) enthält die Extensorenmuskulatur sowie die A. und V. tibialis und den Nervus Peroneus profundus. Die fibulare Loge (blau) enthält die peroneale Muskelgruppe, die oberflächliche Beugerloge, den Triceps surae mit dem M. Plantaris und die tiefe Beugerlogen, die Zehenflexoren sowie den M. Tibialis posterior. Durch letztere laufen auch N. tibialis, A./V. tibialis posterior sowie A./V. fibularis. Eine Aufstellung aller Leitstrukturen und die konsekutiven Leitsymptome beim Vorliegen eines CECS kann der Tab. 1 entnommen werden.
Vom CECS abzugrenzen ist das akute Kompartmentsyndrom, bei dem es durch eine akute Volumenzunahme zu einer akuten Schmerzhaftigkeit durch den Druckanstieg im Kompartiment kommt. Am häufigsten tritt dies im Rahmen einer Einblutung durch eine grössere Verletzung, z.B. einer Unterschenkelfraktur, auf. Das akute Kompartmentsyndrom ist ein medizinischer Notfall, dem eine sofortige operative Versorgung zugeführt werden muss, da sonst irreversible Schäden der Muskulatur und der Nerven auftreten können.
Pathophysiologie und Klinik
Das CECS tritt gehäuft im Alter von 15–25 Jahren auf mit einem zweiten Plateau um das 50. Lebensjahr. Pathophysiologisch kommt es beim CECS zu einem schmerzhaften Druckanstieg in einer oder mehreren Muskellogen, meist ausgelöst durch sportliche Aktivität oder wiederholten zyklischen Belastungen. Am häufigsten sind die Unterschenkel betroffen; es sind aber auch Kompartmentsyndrome der Arme, Oberschenkel, Füsse und sogar der paravertebralen Muskulatur beschrieben.
Der genaue Pathomechanimus ist zwar noch nicht abschliessend geklärt, aber ein Circulus vitiosus durch ein Missverhältnis der nur bedingt dehnbaren Faszien und der Muskulatur, die unter Belastung eine Volumenzunahme von 20% erfahren kann, gilt als gesichert. Konkret führt offensichtlich der gesteigerte Blutfluss unter Belastung zu einer Volumenzunahme der Muskulatur. Dies hat einen Anstieg des intrakompartimentellen Druckes zur Folge, sodass die kleinsten Gefässe (Kapillaren) abgedrückt werden. Die weitere Folge ist eine Ischämie des Muskelgewebes mit Schmerzen, Krampfgefühl und Muskelschwäche, welche wiederum die Mikrozirkulationsstörungen verstärkt und auch das Ödem.
Als Risikofaktoren für das Auftreten eines CECS gelten eine rasche Muskelhypertrophie entweder durch intensives Training oder durch Einnahme von Anabolika oder Kreatinsupplementation, eine Faszienverdickung (z.B. nach Traumata oder durch chronifizierte Entzündungsprozesse), Mikrozirkulationsstörungen oder Ödeme bei venösem Rückstau sowie eine erhöhte Bindegewebesteifigkeit, z.B. im Rahmen einer Sklerodermie.
Klinisch manifestiert sich das funktionelle Kompartmentsyndrom einerseits durch belastungsinduzierte Schmerzen, welche bei Beendigung der Aktivität mit konsekutivem Druckabfall meist zügig zurückgehen, andererseits auch durch Krämpfe, schnellere Muskelermüdung und Funktionseinschränkungen. Viele Patienten beschreiben auch ein massives Druckgefühl («So, als würde mein Unterschenkel gleich platzen.»). Bei der auslösenden Aktivität handelt es sich zumeist um Laufen, Springen oder zügiges Bergaufgehen. Radfahren geht hingegen zumeist problemlos. Am häufigsten ist das anteriore oder das tiefe posteriore Kompartiment betroffen, und oft bestehen bilaterale Beschwerden – in der Literatur finden sich Angaben von 63–95%. Da die Symptome beim tiefen posterioren Kompartiment meist diffuser und uneindeutiger sind, kann spekuliert werden, dass hier die Dunkelziffer sogar noch höher liegt und dieses somit am häufigsten betroffen sein könnte. Bei etwa einem Drittel der Patienten verursacht nur eine Muskelloge Beschwerden, während bei den anderen zwei Dritteln zwei oder mehr Muskellogen betroffen sind. Wenn die Schmerzen intensiver provoziert werden, halten sie oft auch nach Belastungsende noch an; oder sie treten schneller wieder auf, sobald die Belastung wieder aufgenommen wird. Bei stark erhöhtem Druck kann es auch zu einer Beeinträchtigung der Blutzirkulation oder der Innervation kommen, mit konsekutiver Schwellneigung oder Parästhesien im entsprechenden Versorgungsgebiet. Insbesondere wenn die Symptomatik schon länger besteht, können die Beschwerden auch schon bei einfachen Alltagsbelastungen wie Bergaufgehen oder Treppensteigen auftreten und damit eine Claudicatio-ähnliche Symptomatik hervorrufen. Athleten sind in der Ausübung ihres Sports teils massiv eingeschränkt und geben den Sport manchmal sogar ganz auf – vor allem wenn die Symptomatik zu lange nicht diagnostiziert wird. Die mittlere Dauer bis zur Diagnosestellung wird mit 18 bis 22 Monaten angegeben.
(Differential-) Diagnostik
Der wichtigste Baustein in der Diagnostik ist bereits die Anamnese, die wie vorgängig beschrieben sehr charakteristische Informationen beinhaltet. Die Standard-Bildgebung bleibt – aufgrund der funktionellen Natur der Beschwerden – meist unauffällig. Eine Magnetresonanztomographie (MRT) direkt nach Ausübung der auslösenden Belastungen zeigt oft ein Muskelödem in der betroffenen Loge. Ausserdem dient sie dem Ausschluss von Differenzialdiagnosen wie dem medialen tibialen Stresssyndrom im Falle der anterioren Loge. Zur eindeutigen Diagnosestellung ist eine intrakompartimentelle Druckmessung unter und nach Belastung erforderlich. Hierfür wird nach örtlicher Betäubung ein Präzisionsdruckkatheter unter sonographischer Kontrolle in die entsprechende Loge implantiert und dann so fixiert, dass sportliche Belastungen möglich sind. Die Druckdifferenz vor und nach der Belastung ist entscheidend für die Diagnosestellung.
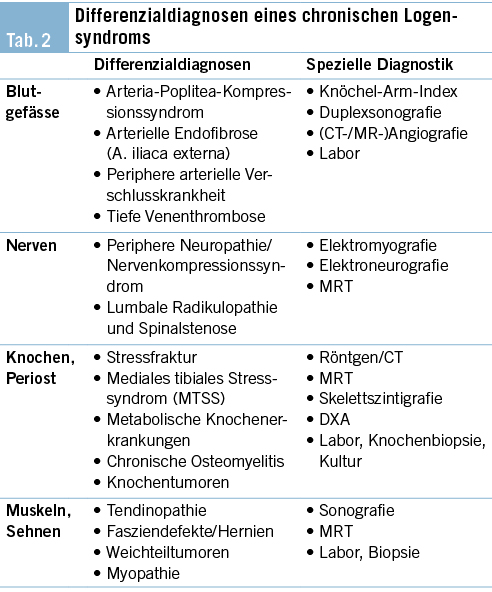
In der Differentialdiagnose sind vor allem vaskuläre Pathologien zu berücksichtigen, zu denen Einengungen der Gefässe, vor allem das arterielle popliteale Entrapment, zählen, aber auch endovaskuläre Ursachen wie Endofibrose/Artherosklerose und venöse Pathologien (Gähwiler et al. 2020). Neurale Kompressionssyndrome können zentral z. B. im Rahmen von Wirbelsäulenpathologien entstehen oder peripher durch Engstellen im Nervenverlauf. Eine bilaterale Manifestation ist dabei jedoch selten. Weiterhin zu berücksichtigen sind Muskelerkrankungen (posttraumatisch, inflammatorisch oder neoplastisch) sowie knöcherne Ursachen wie die «Shins splints» als (peri-)ossäre Stressreaktionen. Tab. 2 fasst die wichtigsten Differentialdiagnosen zusammen und zeigt die diagnostischen Möglichkeiten (aus Recktenwald Dissertation 2019).
Therapie
Da es sich um ein funktionelles Problem handelt, kann durch Reduktion der auslösenden Faktoren eine Besserung erreicht werden. Dies betrifft in erster Linie das Training aber auch trainingsrelevante Faktoren. Durch einen Wechsel des Schuhwerks kann die Belastung in bestimmten Kompartimenten beeinflusst werden. So helfen medial gestützte Schuhe bei der Entlastung des M. tibialis posterior, und eine grössere Sprengung des Schuhs entlastet das anteriore Kompartiment. Auch eine spezielle Gang-/Laufschule ist erfolgversprechend. Beim anterioren Kompartment kann eine Reduktion der Schrittlänge bei Erhöhung der Schrittfrequenz helfen. Der Fuss sollte nicht vor dem Körperschwerpunkt aufgesetzt und nicht zu sehr dorsalflektiert werden. Eine Umstellung auf Mittelfusslaufen ist ebenfalls möglich.
Die Detonisierung der Muskulatur kann erreicht werden durch Massagen, Dry Needling, Foam rolling, Dehnung sowie Thermotherapie oder Stosswellentherapie. Natürlich sind auch detonisierende Medikamente wie Sirdalud oder Mydocalm oder Injektionen denkbar. Die Extremvariante wären Botulinumtoxininjektionen. Auf Muskelwachstum induzierende Massnahmen sollte streng verzichtet werden. Dazu zählt auch die Einnahme von Kreatin und Proteinsupplementen. Kompressionsstrümpfe können etwas Linderung bringen, werden in vielen Fällen aber auch gar nicht toleriert.
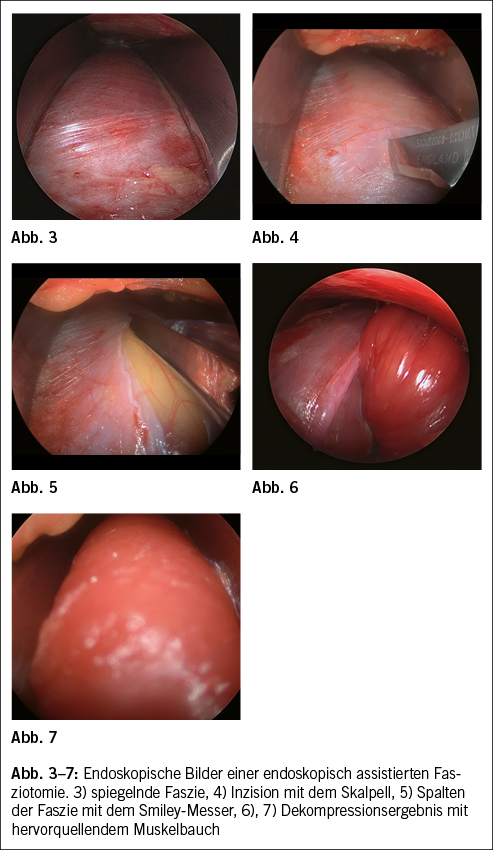
Bei erfolgloser konservativer Therapie ist eine Operation indiziert. Bei dieser werden die Faszien der betroffenen Kompartimente gespalten, um der Muskulatur mehr Platz zu verschaffen. Die Operation kann minimal-invasiv erfolgen, ist sehr schonend und gut verträglich und in der Hand eines versierten Chirurgen oder einer versierten Chirurgin komplikationsarm. Die Abb. 3–7 zeigen endoskopische Aufnahmen einer solchen Operation. Bei korrekter Diagnose quillt die Muskulatur bei der Spaltung massiv hervor, teilweise direkt nach der Stichinzision mit dem Messer. 2 Wochen nach der Operation können die Patienten den Alltagsaktivitäten nachgehen und nach 4 Wochen das Lauftraining wieder aufnehmen. Rezidive kommen vor in einer Häufigkeit zwischen 10 und 20%.
Fazit
Das funktionelle Kompartmentsyndrom ist ein gut behandelbares Krankheitsbild, welches primär junge, sportlich aktive Menschen betrifft, aber auch sekundär auftreten kann, u.a. nach Traumata oder bei chronisch venöser Insuffizienz oder Reperfusion. Belastungsabhängige Unterschenkelschmerzen, Muskelkrämpfe, Parästhesien oder ein Druckgefühl, welche mit Belastungsabbruch schnell sistieren, sollen hellhörig machen und weitere Abklärungen nach sich ziehen. Da die Patienten oft in ihrer Sportfähigkeit sehr beeinträchtigt sind, sollte bei typischer Klinik zeitnah eine Überweisung zum Spezialisten erfolgen. Die endoskopisch assistierte Fasziotomie ist eine komplikationsarme Operation, welche den Patienten bei frustraner konservativer Therapie Lebensqualität und Sportfähigkeit zurückgibt.
ALTIUS Swiss Sportmed Center
Habich-Dietschy Strasse 5A
4310 Rheinfelden
anja.hirschmueller@altius.ag
Allgemeinärztliche Praxis
Östersund
Schweden
Spital Lachen
Lachen
Schweiz
ALTIUS Swiss Sportmed Center
Rheinfelden
Schweiz
Die Autorenschaft hat keine Interessenkonflikte im Zusammenhang mit diesem Artikel deklariert.
Historisches
Die Erstbeschreibung des funktionellen Kompartmentsyndroms geht zurück auf den britischen Militärchirurgen Edward Adrian Wilson (* 23.07.1872, † 29.03. 1912).
Der Polarforscher, Arzt und Ornithologe war Teilnehmer der ersten grossen Antarktisexpeditionen, u.a. der Terra-Nova-Expedition unter Robert Falcon Scott, die am 18. Januar 1912 den Südpol erreichte. In seinem Tagebuch beschrieb er, dass er während einer der Expeditionen starke Schmerzen in den vorderen Anteilen beider Unterschenkel verspürte. Die Symptome intensivierten sich mit jedem erneuten Trip, verschwanden jedoch immer wieder im Rahmen der Ruhephase. Im Laufe der Zeit entstanden dann sogar Ruheschmerzen, ein Hinweis für den schleichenden Übergang in ein subakutes Kompartmentsyndrom.
Die erste Beschreibung in der medizinischen Fachliteratur datiert von 1945, als die Symptomatik eines Soldaten als «acute ischaemia of the anterior tibial muscle and the long extensor muscles of the toes» benannt wird (Horn CE JBJS Am 1945; 27:615–622). Als sportassoziiertes Krankheitsbild beschreibt Mavor 1956 erstmalig einen Fussballspieler und nennt das Krankheitsbild «The anterior tibial syndrome» (Mavor GE, JBJS Br 1956; 68:513–517).
Epidemiologie
Die Inzidenz belastungsabhängiger Unterschenkelschmerzen im Sport wird mit 12.8%–82.4% angegeben (Rajasekaran 2012), wobei ca. 27–33% davon auf das funktionelle Kompartmentsyndrom entfallen. Insbesondere Laufsportler sind betroffen, aber auch Mannschaftssportler aus Sportarten mit hohem Lauf- oder Sprunganteil wie Fussball, Handball, Hockey, Tennis oder Badminton. Gute Daten zur Häufigkeit liegen ausserdem aus dem Militär vor, da die Kohorte der Rekruten gut untersuchbar ist, standardisierte lange Märsche absolviert werden und die körperliche Belastung oftmals in kurzer Zeit stark gesteigert wird, was ein Auslöser für das CECS sein kann. Man findet Zahlen von 1/2000 Neuerkrankungen. In unserer eigenen täglichen Praxis mit Spezialisierung auf das CECS sehen wir jede Woche mehrere Athlet/-innen mit CECS, sodass eine hohe Dunkelziffer anzunehmen ist.
Anatomie und Pathophysiologie
Der Unterschenkel wird durch die Faszien und die interossäre Membran zwischen Tibia und Fibula in insgesamt vier Kompartimente unterteilt (Abb. 1). Die anteriore Loge (rot) enthält die Extensorenmuskulatur sowie die A. und V. tibialis und den Nervus Peroneus profundus. Die fibulare Loge (blau) enthält die peroneale Muskelgruppe, die oberflächliche Beugerloge, den Triceps surae mit dem M. Plantaris und die tiefe Beugerlogen, die Zehenflexoren sowie den M. Tibialis posterior. Durch letztere laufen auch N. tibialis, A./V. tibialis posterior sowie A./V. fibularis. Eine Aufstellung aller Leitstrukturen und die konsekutiven Leitsymptome beim Vorliegen eines CECS kann der Tab. 1 entnommen werden.
Vom CECS abzugrenzen ist das akute Kompartmentsyndrom, bei dem es durch eine akute Volumenzunahme zu einer akuten Schmerzhaftigkeit durch den Druckanstieg im Kompartiment kommt. Am häufigsten tritt dies im Rahmen einer Einblutung durch eine grössere Verletzung, z. B. einer Unterschenkelfraktur, auf. Das akute Kompartmentsyndrom ist ein medizinischer Notfall, dem eine sofortige operative Versorgung zugeführt werden muss, da sonst irreversible Schäden der Muskulatur und der Nerven auftreten können.
Pathophysiologie und Klinik
Das CECS tritt gehäuft im Alter von 15–25 Jahren auf mit einem zweiten Plateau um das 50. Lebensjahr. Pathophysiologisch kommt es beim CECS zu einem schmerzhaften Druckanstieg in einer oder mehreren Muskellogen, meist ausgelöst durch sportliche Aktivität oder wiederholten zyklischen Belastungen. Am häufigsten sind die Unterschenkel betroffen; es sind aber auch Kompartmentsyndrome der Arme, Oberschenkel, Füsse und sogar der paravertebralen Muskulatur beschrieben.
Der genaue Pathomechanimus ist zwar noch nicht abschliessend geklärt, aber ein Circulus vitiosus durch ein Missverhältnis der nur bedingt dehnbaren Faszien und der Muskulatur, die unter Belastung eine Volumenzunahme von 20% erfahren kann, gilt als gesichert. Konkret führt offensichtlich der gesteigerte Blutfluss unter Belastung zu einer Volumenzunahme der Muskulatur. Dies hat einen Anstieg des intrakompartimentellen Druckes zur Folge, sodass die kleinsten Gefässe (Kapillaren) abgedrückt werden. Die weitere Folge ist eine Ischämie des Muskelgewebes mit Schmerzen, Krampfgefühl und Muskelschwäche, welche wiederum die Mikrozirkulationsstörungen verstärkt und auch das Ödem.
Als Risikofaktoren für das Auftreten eines CECS gelten eine rasche Muskelhypertrophie entweder durch intensives Training oder durch Einnahme von Anabolika oder Kreatinsupplementation, eine Faszienverdickung (z.B. nach Traumata oder durch chronifizierte Entzündungsprozesse), Mikrozirkulationsstörungen oder Ödeme bei venösem Rückstau sowie eine erhöhte Bindegewebesteifigkeit, z.B. im Rahmen einer Sklerodermie.
Klinisch manifestiert sich das funktionelle Kompartmentsyndrom einerseits durch belastungsinduzierte Schmerzen, welche bei Beendigung der Aktivität mit konsekutivem Druckabfall meist zügig zurückgehen, andererseits auch durch Krämpfe, schnellere Muskelermüdung und Funktionseinschränkungen. Viele Patienten beschreiben auch ein massives Druckgefühl («So, als würde mein Unterschenkel gleich platzen.»). Bei der auslösenden Aktivität handelt es sich zumeist um Laufen, Springen oder zügiges Bergaufgehen. Radfahren geht hingegen zumeist problemlos. Am häufigsten ist das anteriore oder das tiefe posteriore Kompartiment betroffen, und oft bestehen bilaterale Beschwerden – in der Literatur finden sich Angaben von 63–95%. Da die Symptome beim tiefen posterioren Kompartiment meist diffuser und uneindeutiger sind, kann spekuliert werden, dass hier die Dunkelziffer sogar noch höher liegt und dieses somit am häufigsten betroffen sein könnte. Bei etwa einem Drittel der Patienten verursacht nur eine Muskelloge Beschwerden, während bei den anderen zwei Dritteln zwei oder mehr Muskellogen betroffen sind. Wenn die Schmerzen intensiver provoziert werden, halten sie oft auch nach Belastungsende noch an; oder sie treten schneller wieder auf, sobald die Belastung wieder aufgenommen wird. Bei stark erhöhtem Druck kann es auch zu einer Beeinträchtigung der Blutzirkulation oder der Innervation kommen, mit konsekutiver Schwellneigung oder Parästhesien im entsprechenden Versorgungsgebiet. Insbesondere wenn die Symptomatik schon länger besteht, können die Beschwerden auch schon bei einfachen Alltagsbelastungen wie Bergaufgehen oder Treppensteigen auftreten und damit eine Claudicatio-ähnliche Symptomatik hervorrufen. Athleten sind in der Ausübung ihres Sports teils massiv eingeschränkt und geben den Sport manchmal sogar ganz auf – vor allem wenn die Symptomatik zu lange nicht diagnostiziert wird. Die mittlere Dauer bis zur Diagnosestellung wird mit 18 bis 22 Monaten angegeben.
(Differential-) Diagnostik
Der wichtigste Baustein in der Diagnostik ist bereits die Anamnese, die wie vorgängig beschrieben sehr charakteristische Informationen beinhaltet. Die Standard-Bildgebung bleibt – aufgrund der funktionellen Natur der Beschwerden – meist unauffällig. Eine Magnetresonanztomographie (MRT) direkt nach Ausübung der auslösenden Belastungen zeigt oft ein Muskelödem in der betroffenen Loge. Ausserdem dient sie dem Ausschluss von Differenzialdiagnosen wie dem medialen tibialen Stresssyndrom im Falle der anterioren Loge. Zur eindeutigen Diagnosestellung ist eine intrakompartimentelle Druckmessung unter und nach Belastung erforderlich. Hierfür wird nach örtlicher Betäubung ein Präzisionsdruckkatheter unter sonographischer Kontrolle in die entsprechende Loge implantiert und dann so fixiert, dass sportliche Belastungen möglich sind. Die Druckdifferenz vor und nach der Belastung ist entscheidend für die Diagnosestellung.
In der Differentialdiagnose sind vor allem vaskuläre Pathologien zu berücksichtigen, zu denen Einengungen der Gefässe, vor allem das arterielle popliteale Entrapment, zählen, aber auch endovaskuläre Ursachen wie Endofibrose/Artherosklerose und venöse Pathologien (Gähwiler et al. 2020). Neurale Kompressionssyndrome können zentral z. B. im Rahmen von Wirbelsäulenpathologien entstehen oder peripher durch Engstellen im Nervenverlauf. Eine bilaterale Manifestation ist dabei jedoch selten. Weiterhin zu berücksichtigen sind Muskelerkrankungen (posttraumatisch, inflammatorisch oder neoplastisch) sowie knöcherne Ursachen wie die «Shins splints» als (peri-)ossäre Stressreaktionen. Tab. 2 fasst die wichtigsten Differentialdiagnosen zusammen und zeigt die diagnostischen Möglichkeiten (aus Recktenwald Dissertation 2019).
Therapie
Da es sich um ein funktionelles Problem handelt, kann durch Reduktion der auslösenden Faktoren eine Besserung erreicht werden. Dies betrifft in erster Linie das Training aber auch trainingsrelevante Faktoren. Durch einen Wechsel des Schuhwerks kann die Belastung in bestimmten Kompartimenten beeinflusst werden. So helfen medial gestützte Schuhe bei der Entlastung des M. tibialis posterior, und eine grössere Sprengung des Schuhs entlastet das anteriore Kompartiment. Auch eine spezielle Gang-/Laufschule ist erfolgversprechend. Beim anterioren Kompartment kann eine Reduktion der Schrittlänge bei Erhöhung der Schrittfrequenz helfen. Der Fuss sollte nicht vor dem Körperschwerpunkt aufgesetzt und nicht zu sehr dorsalflektiert werden. Eine Umstellung auf Mittelfusslaufen ist ebenfalls möglich.
Die Detonisierung der Muskulatur kann erreicht werden durch Massagen, Dry Needling, Foam rolling, Dehnung sowie Thermotherapie oder Stosswellentherapie. Natürlich sind auch detonisierende Medikamente wie Sirdalud oder Mydocalm oder Injektionen denkbar. Die Extremvariante wären Botulinumtoxininjektionen. Auf Muskelwachstum induzierende Massnahmen sollte streng verzichtet werden. Dazu zählt auch die Einnahme von Kreatin und Proteinsupplementen. Kompressionsstrümpfe können etwas Linderung bringen, werden in vielen Fällen aber auch gar nicht toleriert.
Bei erfolgloser konservativer Therapie ist eine Operation indiziert. Bei dieser werden die Faszien der betroffenen Kompartimente gespalten, um der Muskulatur mehr Platz zu verschaffen. Die Operation kann minimal-invasiv erfolgen, ist sehr schonend und gut verträglich und in der Hand eines versierten Chirurgen oder einer versierten Chirurgin komplikationsarm. Die Abb. 3–7 zeigen endoskopische Aufnahmen einer solchen Operation. Bei korrekter Diagnose quillt die Muskulatur bei der Spaltung massiv hervor, teilweise direkt nach der Stichinzision mit dem Messer. 2 Wochen nach der Operation können die Patienten den Alltagsaktivitäten nachgehen und nach 4 Wochen das Lauftraining wieder aufnehmen. Rezidive kommen vor in einer Häufigkeit zwischen 10 und 20%.
Fazit
Das funktionelle Kompartmentsyndrom ist ein gut behandelbares Krankheitsbild, welches primär junge, sportlich aktive Menschen betrifft, aber auch sekundär auftreten kann, u.a. nach Traumata oder bei chronisch venöser Insuffizienz oder Reperfusion. Belastungsabhängige Unterschenkelschmerzen, Muskelkrämpfe, Parästhesien oder ein Druckgefühl, welche mit Belastungsabbruch schnell sistieren, sollen hellhörig machen und weitere Abklärungen nach sich ziehen. Da die Patienten oft in ihrer Sportfähigkeit sehr beeinträchtigt sind, sollte bei typischer Klinik zeitnah eine Überweisung zum Spezialisten erfolgen. Die endoskopisch assistierte Fasziotomie ist eine komplikationsarme Operation, welche den Patienten bei frustraner konservativer Therapie Lebensqualität und Sportfähigkeit zurückgibt.
Therapeutische Umschau
- Vol. 81
- Ausgabe 7
- Dezember 2024