- Dyspnoe bei Dekonditionierung und die Rolle der Rehabilitation
Die 63-jährige Patientin wird nach einer schweren COPD-Exazerbation, welche einen Intensivstationsaufenthalt mit nicht-invasiver Beatmung nötig machte, zur ambulanten pulmonalen Rehabilitation zugewiesen. Die Patientin wurde initial mit vermehrter Atemnot und produktivem Husten ins Spital zugewiesen. Vor der Hospitalisation war die alleinstehende, selbstständige Raucherin fähig ihren Haushalt ohne Unterstützung zu führen und konnte allen Aktivitäten des täglichen Lebens nachgehen. Nach einem fünftägigen Aufenthalt auf der Intensivstation mit nicht-invasiver Beatmung sowie Therapie mit systemischen Steroiden und Antibiotika konnte sie mit supplementärem Sauerstoff auf die Bettenstation verlegt werden. Aufgrund persistierender Atemnot und Beinschwäche musste sie am Rollator gehend, nach wenigen Metern eine Pause einlegen. Während der ambulanten pulmonalen Rehabilitation verbesserte sich subjektiv die Dyspnoe und die Sechs-Minuten-Gehstrecke konnte sie von 213 Meter auf 452 Meter mehr als verdoppeln. Was war geschehen? Warum hat sich die Leistungsfähigkeit verbessert und nahm die Atemnot deutlich ab?
Wie funktioniert pulmonale Rehabilitation?
Wie kommt es zu einer Verbesserung der Leistungsfähigkeit und Reduktion der Dyspnoe bei einer Patientin mit schwerer COPD? Was bewirkt die pulmonale Rehabilitation? Liegt es an der Verbesserung des Schlagvolumens des Herzens, dass sich unter dem Training die Leistungsfähigkeit verbessert? Verringert sich die dynamische Überblähung durch das Training? Nimmt mit dem Training die Mitochondriendichte in der Muskulatur oder gar die Dichte der Kapillaren zu? Hat die Patientin weniger Angst und toleriert die Dyspnoe dadurch besser? Es sind komplexe und im Detail noch nicht ganz verstanden Prozesse, welche hier zusammenspielen.
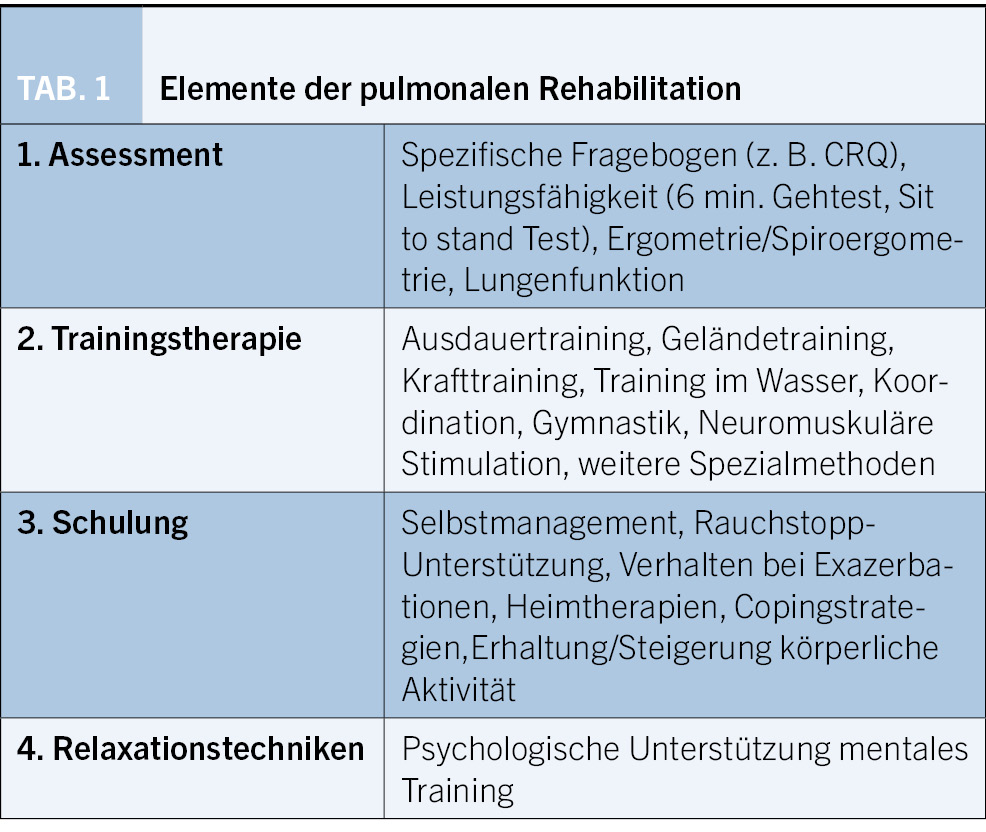
Die Pulmonale Rehabilitation ist eine umfassende Intervention, die auf einer sorgfältigen Patientenauswahl beruht und mehrere, auf den Patienten zugeschnittene Therapieformen umfasst. Die wesentlichen Elemente sind: körperliches Training sowie Schulung und Verhaltensänderungen. Alles mit dem Ziel, den physischen und psychischen Zustand der Patienten mit chronischen Lungenkrankheiten zu verbessern und eine langfristige Änderung des Gesundheitsverhaltenherbeizuführen [1].
In der aktuellen COPD-GOLD-2022-Empfehlung wird die pulmonale Rehabilitation als diejenige therapeutische Massnahme herausgestrichen, welche am wirkungsvollsten die Atemnot bei COPD lindern kann. Neben der Reduktion der Dyspnoe wird auch die Lebensqualität deutlich verbessert (Evidenzlevel 1). Nach wie vor wird aber die pulmonale Rehabilitation, sei es ambulant oder stationär, viel zu wenig angeordnet. Eher wird ein Rezept für Bronchodilatatoren und inhalative Steroide als eine Anmeldung für eine pulmonale Rehabilitation ausgefüllt. Bei chronischen nicht heilbaren Krankheiten wie bei der COPD, sollte primär der Behandlungsfokus auf die Lebensqualität und auf die Bewältigung der Erkrankung im Alltag gelegt werden. Hierfür ist die umfassende Intervention, welche die pulmonale Rehabilitation darstellt, sehr geeignet. Unter Tabelle 1 sind die wesentlichen Elemente der pulmonalen Rehabilitation zusammengefasst.
Pathophysiologie
Die zugrundeliegende Pathophysiologie, warum die Rehabilitation solche eindrücklichen Effekte erreichen kann, beruht auf verschiedenen Effekten.
Das Herzstück der pulmonalen Rehabilitation ist das körperliche Training. Dieses umfasst Ausdauer- und Krafttraining. Warum das körperliche Training eine Verbesserung der Atemnot, der Angst und Depression und der Lebensqualität herbeiführt ist nicht gänzlich verstanden. Das körperliche Training führt trotz der pulmonalen Limitation zu einer Stärkung der Muskulatur, ohne eigentliche Verbesserung der Lungenfunktion. Dies hat zur Folge, dass die Muskulatur mit der gleichen Menge an angebotenem Sauerstoff eine verbesserte und effizientere Leistung erbringen kann. Dies wiederum führt zu einer Reduktion des ventilatorischen Verbrauchs und der Atemarbeit. Es kommt zu einer Reduktion der dynamischen Überblähung, welche normalerweise die Patienten zu einem vorzeitigen Abbruch ihrer Arbeit zwingt, da die Überblähung hauptsächlich für das Empfinden der Dyspnoe verantwortlich ist. Die pulmonale Rehabilitation wirkt aber auch noch über andere, weniger gut verstandene Mechanismen. Körperliches Training führt auch zu einer verminderten Wahrnehmung der Dsypnoe. Es wird auch von einer «Desensibilisierung» der Atemnot gesprochen. Wie dies funktioniert, kann nur vermutet werden. Der antidepressive Effekt eines Trainings kann dazu beitragen, dass die Atemnot besser toleriert wird. Die soziale Interaktion und damit verbundene Ablenkung von der Atemnot, wenn in einer Gruppe trainiert wird, spielt ebenfalls eine mögliche Rolle [2].
Muskeldysfunktion bei COPD
Ein wichtiger Aspekt, warum COPD-Patienten weniger leistungsfähig sind, ist eine Störung der Muskelfunktion. Hiervon ist vor allem die Beinmuskulatur betroffen. Nicht selten berichten die Patienten, dass der limitierende Faktor die Ermüdung der Beine und nicht die Atmung sei. Diverse Studien konnten zeigen, dass die Muskeldysfunktion auf verschiedenen Faktoren beruht. Einerseits kommt es zu einer beschleunigten Muskelatrophie und zu einer Verschiebung der Zusammensetzung der Muskelfasern, welche über den natürlichen Alterungsprozess hinausgehen. Daneben beobachtet man eine verminderte oxydative Kapazität, eine verminderte Kapillarendichte in der Muskulatur und eine verminderte Anzahl von Mitochondrien und deren Funktion. Dies führt zu einer Abnahme von Kraft und Ausdauer. Weiter spielen entzündliche Prozesse, der Sauerstoffmangel, eine gestörte Energiebilanz, der Kortikosteroid-Gebrauch und ein allfälliger Vitamin-D-Mangel eine Rolle bei der Entstehung der Muskeldysfunktion bei COPD-Patienten [3]. Mit dem Trainingsprogramm kann die Muskelfunktion der Beine und auch die Morphologie der Muskulatur deutlich gebessert werden. Nach einem Trainingsprogramm, welches mindestens über einen Zeitraum von acht Wochen geht, verbessert sich nachweislich die Kraft, Ausdauer und die Ermüdbarkeit. Es kommt auch zu einer Zunahme der Muskelquerschnittsfläche im Quadrizeps.
Damit dass körperliche Training auch wirksam ist, muss es genug lang und intensiv durchgeführt werden. Ambulante Therapien umfassen in der Regel 2-3 Einheiten pro Woche, stationär sind es 5 pro Woche. Die einzelnen Einheiten sollten 1-4 Stunden dauern. Trainingseinheiten mit höherer Intensität führen zu höherem Effekt. Da Patienten mit chronischen Lungenerkrankungen häufig ein intensiveres Training nicht tolerieren, kann mit einem Intervalltraining entgegengewirkt werden, so dass sich die dynamische Überblähung in den Pausen etwas zurückbildet.
Wahrnehmung der Atemnot
Anstrengungsdyspnoe und Leistungsintoleranz beeinflussen die physische Aktivität, die Lebensqualität und am Ende auch das Überleben der Patienten mit COPD. Das unangenehme Empfinden der Atemnot, welche die Patienten zwingt, die Arbeit abzubrechen oder zu verlangsamen hat mit der dynamischen Überblähung zu tun. Mit dem Fortschreiten der Erkrankung kommt es bereits in Ruhe zu einer Reduktion der Inspirationskapazität (IC) beziehungsweise zu einer Erhöhung der Atemmittellage und zu einer Zunahme der Überblähung. Unter Belastung kann bei COPD-Patienten im Gegensatz zu Menschen mit normaler Lungenfunktion das Atemzugvolumen (VT) nicht erhöht werden. Mit zunehmender Belastung kommt es sogar zu einer Abnahme des Atemzugvolumens und zu einer progressiven Abnahme der Inspirationskapazität. Der Punkt, wo das VT näher an die IC herankommt, ist wichtig für die Entstehung der Atemnot. Dem erhöhten inspiratorischen Bedarf, welcher über die neuronalen Afferenzen ans Atemzentrum geleitet werden, kann nicht mit einer adäquaten Antwort durch die Atemmechanik geantwortet werden, so dass es zu einer Dysbalance zwischen den afferenten und efferenten Signalen kommt, welche im Atemzentrum verarbeitet werden. Dies wird auch als neuromuskuläre Dissoziation bezeichnet. Sobald unter Belastung das Atemzugvolumen zirka 70-80% der Inspirationskapazität erreicht hat, kommt es interessanterweise zu einer abrupten Steigerung der Atemnot in intolerable Bereiche und die Patienten müssen die Arbeit abbrechen [4]. Mit einem guten körperlichen Training, Einsatz der Lippenbremse und einer optimalen Bronchodilatation mit inhalativen Medikamenten, kann dieser Punkt verschoben werden, und die Patienten verspüren weniger rasch Atemnot.
Ein weiterer Aspekt, um das unangenehme Gefühl der Atemnot zu nehmen, beziehungsweise damit umzugehen, ist mentales Training. Abgeleitet aus dem Spitzensport wurde mentales Gehtraining erstmals bei der Rehabilitation für Patienten mit pulmonaler Hypertonie eingesetzt und hat sich bewährt [5]. Dabei wird die zu bewältigende Arbeit, zum Beispiel Treppensteigen, zuerst visualisiert und dann in geeignetem Tempo mit geplanten Pausen, die Arbeit ausgeführt. Grössere Studien fehlen noch, um diese Therapieergänzung standardisiert auf die pulmonale Rehabilitation bei Patienten mit COPD bzw. anderen Lungenerkrankungen anwenden zu können. Sie verfolgt aber einen spannenden Ansatz, dass mit Visualisierungstechniken die Angst vor einer Aufgabe und das Empfinden von Atemnot vermindert werden kann.
Zusammenfassend ist die pulmonale Rehabilitation die wirksamste Methode, um nachhaltig die Atemnot, die körperliche Leistungsfähigkeit und die Lebensqualität zu verbessern. Die Mechanismen, welche zur Verbesserung der Atemnot führen sind komplex und noch nicht gänzlich verstanden. Erwiesen ist, dass damit die muskuläre Dysfunktion verbessert, die dynamische Überblähung reduziert und somit das Empfinden des unangenehmen Gefühls der Atemnot reduziert werden kann.
Klinik für Innere Medizin
See-Spital
Horgen und Kilchberg