- Gicht im klinischen Spektrum
Akuter Gichtanfall
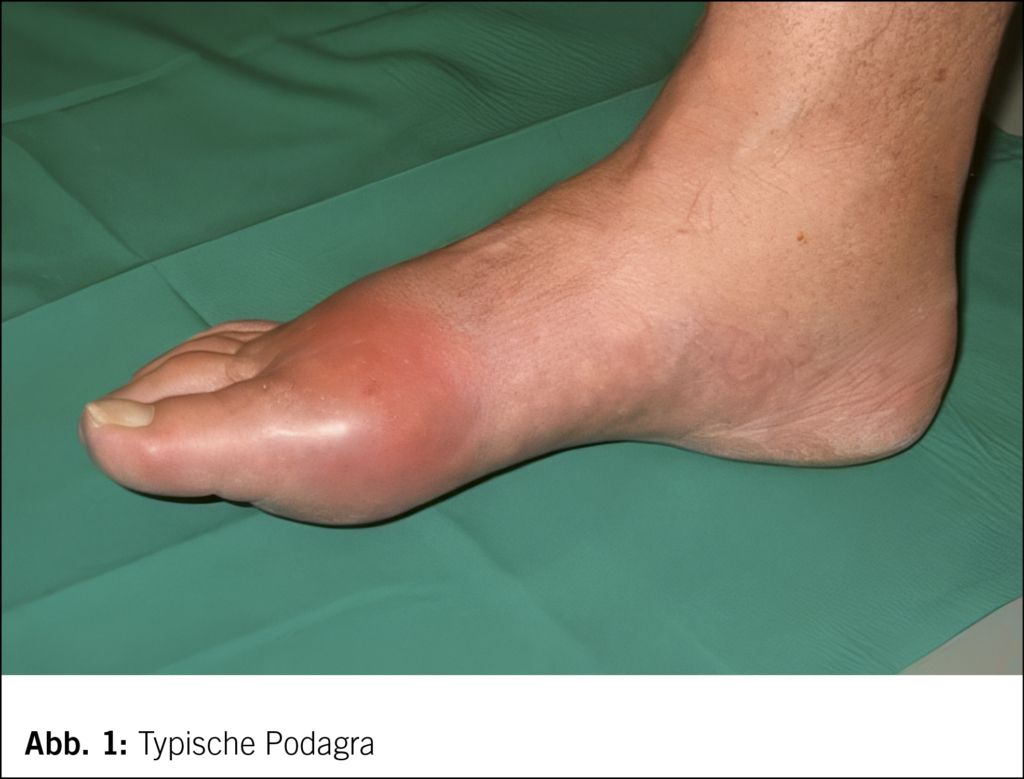
Die häufigste klinische Manifestation der Gicht ist eine perakut auftretende und sehr schmerzhafte Monarthritis, bevorzugt an den unteren Extremitäten, klassisch und am häufigsten (in 50 %) am Grosszehengrundgelenk (Podagra) (Abb. 1), am zweithäufigsten ist das Kniegelenk befallen. Weitere typische Gelenke sind Sprunggelenk, Mittelfuss, die anderen Zehengrundgelenke sowie Hand- und Fingergelenke. Bei älteren Patienten und Frauen ist ein oligoartikulärer Befall der (degenerativ veränderten) Fingergelenke häufiger (aber auch hier natürlich in Form einer akuten Arthritis mit Rötung und Schwellung – bei von den Patienten oft rapportierten «Gichthänden der Grossmutter» handelt es sich meist um eine deformierende Fingerpolyarthrose). Andere Gelenke, wie z. B. Schulter, Hüftgelenk oder auch ISG oder Wirbelsäule, sind selten betroffen. Weitere typische Manifestationen sind akute Tenovaginitiden (vor allem der grossen Rückfusssehnen) oder Bursitiden (z. B. am Olecranon oder Kniegelenk).
Ein akuter Gichtanfall beginnt oft nachts bzw. in den frühen Morgenstunden, wenn sich sowohl die Körpertemperatur wie auch die endogene Cortisolproduktion auf dem zirkadianen Minimum befinden; auch Dehydratation und gesteigerter Purinmetabolismus bei Hypoxie (z. B. Schlafapnoesyndrom) werden verantwortlich gemacht. Anfallauslösend oder -begünstigend sein können: Trauma, Operation, Stress und Schwankung des Serumharnsäurespiegels sowohl nach oben (z. B. übermässiger Bierkonsum, purinreiche Mahlzeit wie Fleisch, Meeresfrüchte) wie auch nach unten (etwa Fasten oder auch bei Beginn einer harnsäuresenkenden Medikation) (Tab. 1).
Klinisch charakteristisch ist das perakute Auftreten der ausgeprägten Entzündung innert weniger Stunden mit begleitender, deutlicher Schwellung, Rötung und Überwärmung (oft über das betroffene Gelenk hinaus) und mit sehr starken Schmerzen, extremer Druckdolenz und Berührungsempfindlichkeit, was gelegentlich sogar von Fieber begleitet sein kann. Eisapplikation führt zur Schmerzlinderung. Unbehandelt dauert eine solche akute Arthritis mehrere Tage bis ein oder zwei Wochen und klingt dann meist wieder vollständig ab (Tab. 2).
Chronische Gichtarthropathie
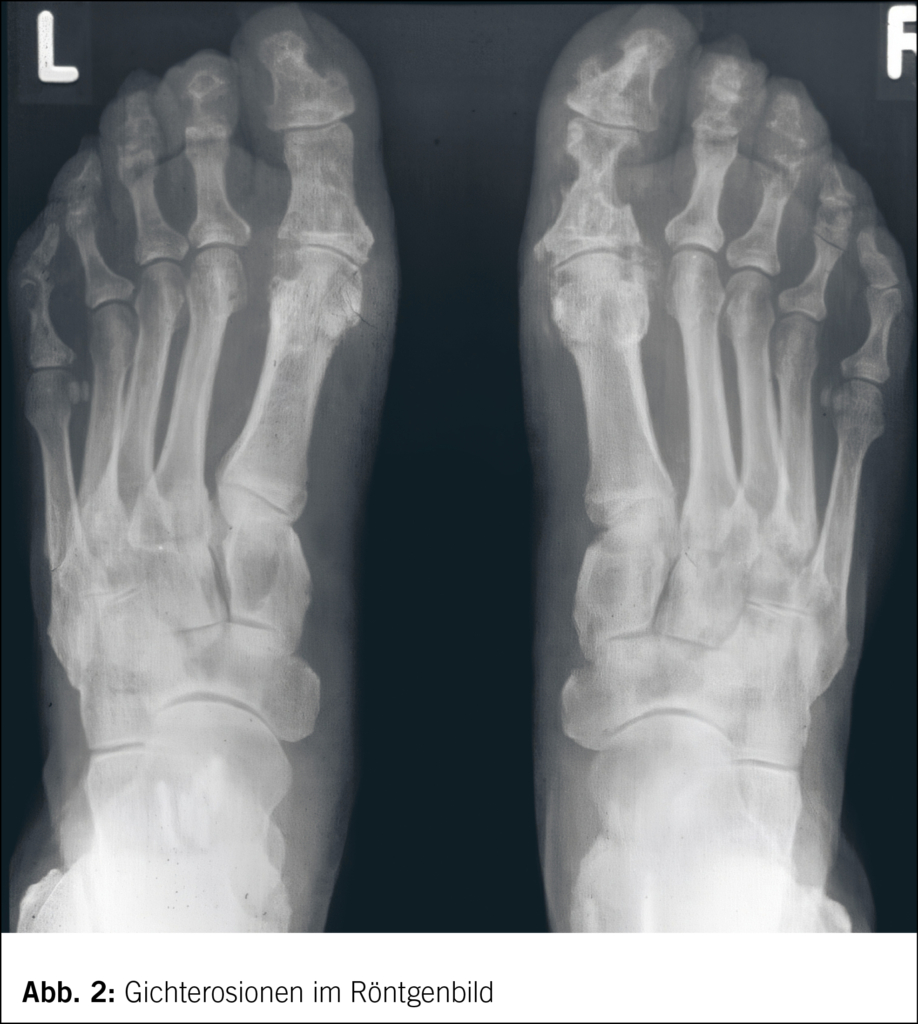
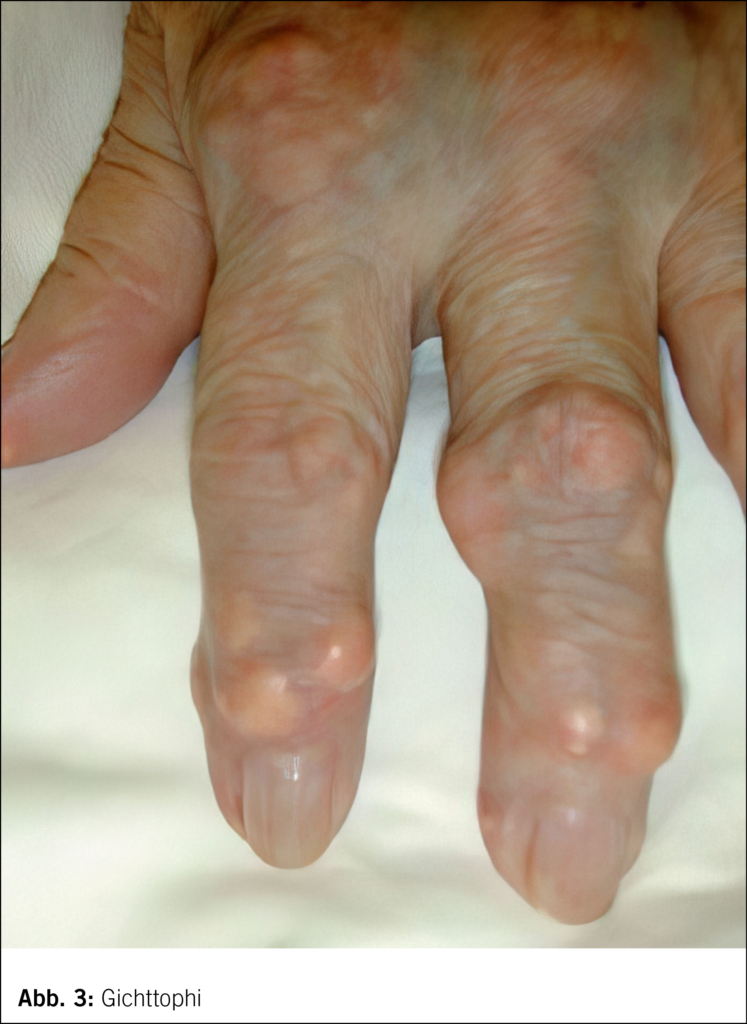
Bei jahrelang bestehender oder ungenügend behandelter Hyperurikämie kann auch eine chronische (tophöse) Gichtarthropathie auftreten. Sie ist gekennzeichnet durch häufigere, auch oligoartikuläre, migratorische bis chronisch verlaufende Entzündungen. So können sich dann auch gichtspezifische erosive Gelenkveränderungen bilden (Abb. 2). Im Verlauf einer unbehandelten Hyperurikämie kommt es oft zu grösseren knotenförmigen Harnsäureablagerungen in Form von sogenannter Tophi, sei es in der Synovia oder auch extraartikulär, z. B. in Knochen, Sehnen, aber auch im Subkutangewebe (bevorzugt an den Extremitäten streckseitig, z. B. Olecranon, oft auch an den Extremitäten akral) (Abb. 3), selten auch in inneren Organen. Unübliche Lokalisationen können auch die Herzklappen, der Carpaltunnel oder die Wirbelsäule (gemäss neueren Untersuchungen möglicherweise doch häufiger als bisher angenommen) sein. Tophi können reizlos und indolent bleiben, können sich aber auch entzünden oder exulzerieren (sodass sich dann weissliche, kreidige Harnsäuremassen entleeren) oder selten superinfizieren.
Nierenbefall bei chronischer Hyperurikämie
Nephrolithiasis: Bei Patienten mit Gicht bzw. einer Hyperurikämie besteht ein erhöhtes Risiko für Harnsäure-Nierensteine (reine Uratsteine machen 5–10 % aller Nierensteine aus). Die wichtigsten Risikofaktoren für die Bildung von Uratsteinen sind eine erhöhte Harnsäure-Ausscheidung, ein vermindertes Urinvolumen und ein tiefer Urin-pH.
Chronische Uratnephropathie: Niereninsuffizienz und Hyperurikämie sind sehr häufig miteinander vergesellschaftet – meistens wegen Erkrankungen, die beides begünstigen (arterielle Hypertonie, metabolisches Syndrom etc.). Zusätzlich kann es aber durch eine chronische Hyperurikämie und die konsekutive Ablagerung von Harnsäure im Interstitium auch zu einer interstitiellen Nephropathie (Uratnephropathie) kommen. Diese ist durch eine Niereninsuffizienz bei unauffälligem Urinsediment und eine Hyperurikämie, deren Ausmass durch die Niereninsuffizienz allein nicht erklärt werden kann, definiert.
Diagnose
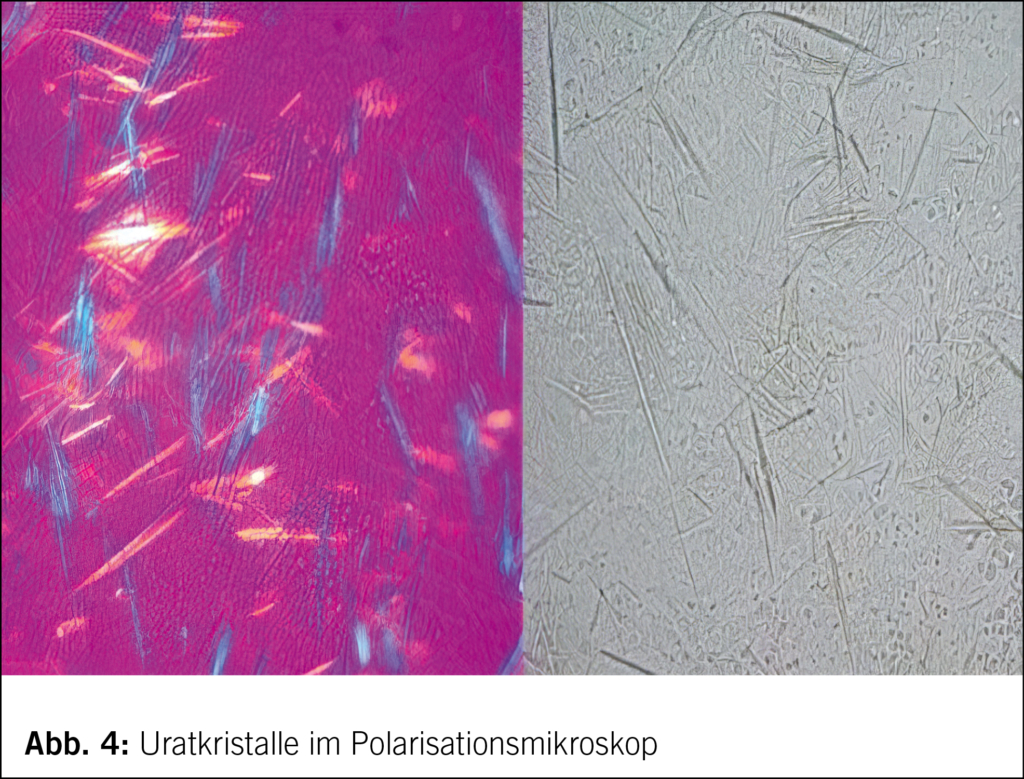
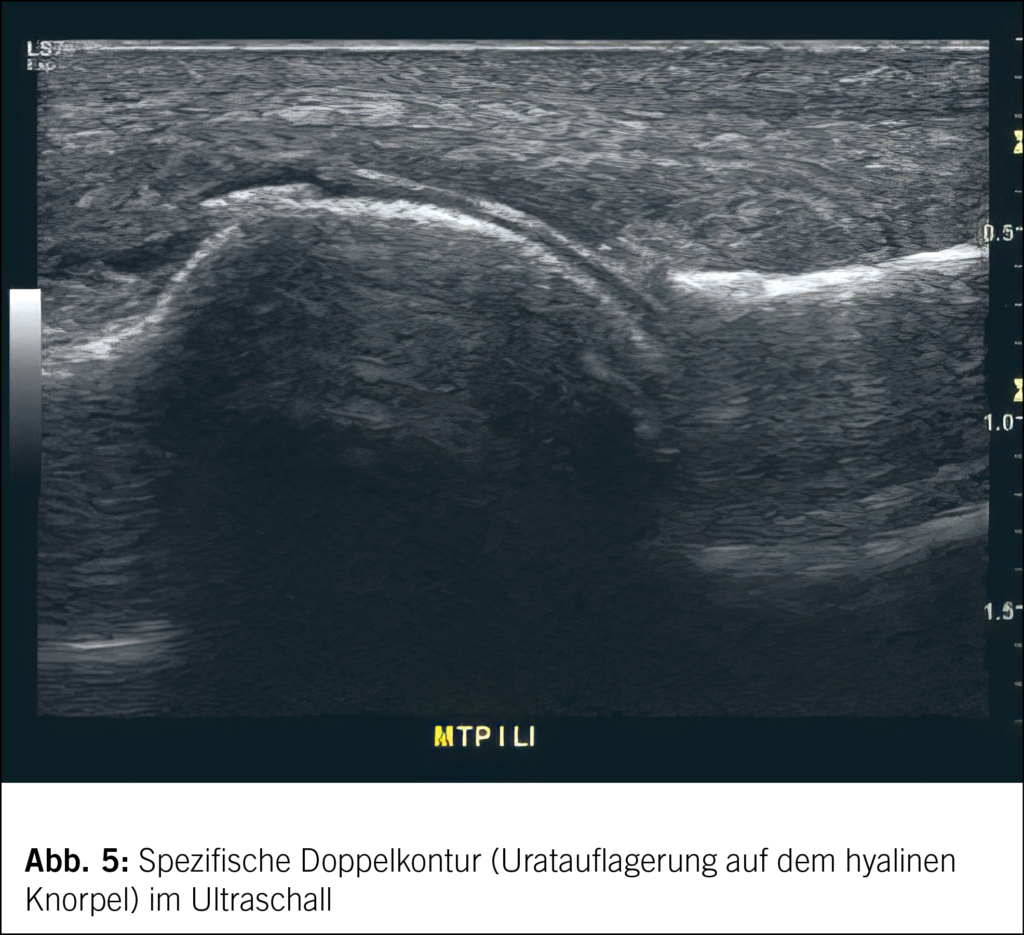
Eine typische Anamnese und ein klassischer klinischer Befund machen die Diagnose zwar wahrscheinlich, die zweifelsfreie Diagnose erfordert aber den Nachweis von Uratkristallen – klassischerweise im Gelenkpunktat (Abb. 4). Gelegentlich kann dies an Punktionsschwierigkeiten oder der manchmal ungenügenden Sensitivität der kommerziellen Labors scheitern. Ebenso hilfreich, weil sehr spezifisch, ist heutzutage der eindeutige sonographische Nachweis von Harnsäureablagerungen auf dem hyalinen Knorpel (sogenanntes Doppelkonturzeichen – erfordert aber die entsprechende Erfahrung und eine hochauflösende Ultraschallsonde!) (Abb. 5). In diagnostisch unklaren Situationen kann auch das Dual-Energy-CT (DECT) Klärung bringen, welches eine hohe Spezifität für den Nachweis von Harnsäuredepots hat (ein negatives DECT schliesst aber eine akute Gicht nicht aus, gerade im frühen Stadium einer Gicht, da kleine Harnsäuredepots dem Nachweis entgehen können). Konventionelle Röntgenbilder zeigen dagegen erst bei lang dauernder Erkrankung typische Veränderungen. Die Bestimmung der Serumharnsäure ist im akuten Anfall oft wenig nützlich, da sie dann sogar tief bis vielleicht normal sein kann! Allerdings ist bei anhaltend deutlich erhöhter Harnsäure die Wahrscheinlichkeit gross, dass es früher oder später zu Gichtanfällen kommt.
Differenzialdiagnose
Die wichtigste (und gefürchtetste) akute Entzündung, die von der akuten Gicht abgegrenzt werden muss, ist der Infekt. Eine Gelenk- oder Bursapunktion sollte deshalb nach Möglichkeit nicht nur zur Bestätigung der Verdachtsdiagnose Gicht, sondern auch zum Ausschluss einer bakteriellen Infektion angestrebt werden. Eine septische Arthritis kann sich auch relativ rasch entwickeln (allerdings üblicherweise nicht derart akut wie eine Gichtarthritis) und sich ebenfalls mit starker, über das Gelenk hinausreichender Schwellung, Überwärmung und Schmerzen äussern.
Ein ähnliches Bild zeigen andere Kristallerkrankungen, insbesondere die akute Calciumpyrophosphat-Arthritis (CPPD), für die deshalb auch die Bezeichnung «Pseudogicht» verwendet wird. Klinisch kann eine akute CPPD-Arthritis kaum von einer Gichtarthritis unterschieden werden, sie hat allerdings ein etwas anderes Gelenkbefallsmuster. So sind bei der CPPD am häufigsten das Kniegelenk, die Handgelenke und die MCP-Gelenke II und III betroffen. Die Differenzierung erfolgt auch hier mit der Synovia-Analyse, in welcher die positiv doppelbrechenden, rhombenförmigen CPPD-Kristalle nachgewiesen werden können, oder mit dem Nachweis von typischen Verkalkungen im hyalinen oder faserigen Knorpel im hochauflösenden Ultraschall. Röntgenuntersuchungen mit Nachweis von typischen Knorpelverkalkungen können ebenfalls wegweisend für eine CPPD sein (schliessen aber eine gleichzeitig bestehende Gicht nicht aus).
Insbesondere bei einer Oligoarthritis an den unteren Extremitäten (speziell an den Zehengrundgelenken), kommen differenzialdiagnostisch auch akute Arthritiden aus dem Formenkreis der Spondyloarthritiden in Betracht, namentlich die Psoriasisarthritis oder allenfalls eine reaktive (Oligo-)Arthritis. Diese Arthritiden entwickeln sich aber meist langsamer, in der Regel über 2–3 Tage, und nicht innert 24 Stunden wie bei einem Gichtanfall.
Rheuma- und Osteoporose-Zentrum Kloten
Kalchengasse 7
8302 Kloten
andreaskrebs@hin.ch
Der Autor hat keine Interessenkonflikte im Zusammenhang mit diesem Artikel deklariert.
Auf Anfrage beim Verfasser.
Therapeutische Umschau
- Vol. 81
- Ausgabe 5
- September 2024