- Osteochondrale Läsionen am Talus
Der Talus weist eine vergleichsweise hohe Inzidenz von osteochondralen Läsionen (OCL) auf, was unter anderem auf spezifische anatomische Gegebenheiten zurückzuführen ist. Eine OCL des Talus kann posttraumatisch oder ohne erkennbare Ursache (primär) auftreten. Die Beschwerden der Patienten sind oft unspezifisch, umso wichtiger ist eine exakte klinische Untersuchung. Diese beinhaltet unter anderem die Beurteilung des Rückfuss-Alignements, die antero-laterale und antero-mediale Palpation bei leicht plantar flektiertem Sprunggelenk sowie die Beurteilung der Stabilität. Neben der standardisierten Röntgenuntersuchung stehen weiterführende bildgebende Verfahren wie die Magnetresonanztomographie (MRI) und die Arthro-Computertomographie (CT) des Sprunggelenkes zur Verfügung. Operative Therapien sind insbesondere bei symptomatischen Patienten mit instabiler OCL zu überdenkenden. Neben Knorpel-rekonstruktiven Interventionen sind z.B. bei wiederkehrenden Schmerzen auch Versteifungen oder die prothetische Versorgung möglich.
Schlüsselwörter: Talus, osteochondrale Läsionen (OCL), posttraumatisch, Bildgebung, Therapie
Ätiologie und Pathogenese – was muss man wissen?
Osteochondrale Läsionen (OCL) sind Defekte, welche den subchondralen Knochen und den darüberliegenden Knorpel betreffen (1). Der Talus ist neben dem Knie und dem Ellenbogen vergleichsweise häufig von einer OCL betroffen. Dieser Umstand lässt sich unter anderem auf spezifische anatomische Gegebenheiten zurückführen. So sind bis zu 60% des Talus von Knorpel bedeckt, wobei die chondrale Blutversorgung generell für Störungen prädestiniert ist. Dazu kommt, dass die Makroperfusion des Talus komplex und die Dicke des Knorpels vergleichsweise dünn ist. Obwohl die Genese einer OCL am Talus vielfältig ist, findet sich bei vielen Patienten ein traumatischer Ursprung (z.B. Distorsionen oder Frakturen des Sprunggelenkes) (1). Allerdings kann eine OCL auch «primär» und daher ohne erkennbare Ursache auftreten. Eine primäre OCL des Talus betrifft vorzugsweise Patienten in der zweiten Lebensdekade, wobei keine geschlechtliche Prädisposition besteht. Die am häufigsten von einer OCL betroffenen Zonen am Talus sind der centro-laterale und der centro-mediale Anteil des Domes. Interessanterweise findet sich bei lateralen Läsionen häufiger ein traumatischer Ursprung als bei medialen Läsionen (1).
Klinische Untersuchung und Bildgebung – was ist relevant?
Ausgenommen von akuten traumatischen Läsionen sind die von Patienten geschilderten Beschwerden bei symptomatischer OCL oft unspezifisch. Meistens werden Schmerzen, rezidivierende Schwellzustände sowie ein Steifigkeitsgefühl angegeben. Additiv kann es zu einem Einklemmphänomen kommen, welches z.B. durch instabile Knorpelanteile verursacht wird. In der Anamnese sollte nach stattgehabten Distorsionen gefragt werden, was gegebenenfalls versicherungstechnisch relevant ist. Der klinische Untersuch beinhaltet die Beurteilung des Rückfuss-Alignements im Stehen (typischerweise leicht valgisch) sowie beim Zehenspitzenstand auf dem betroffenen Bein (typischerweise leicht varisch). Eine Palpation sollte im Bereich des Sprunggelenkes anterolateral und anteromedial erfolgen, wobei der Fuss vorzugsweise in leichter Plantarflexion gehalten wird (bessere Exposition einer möglichen OCL). Die Beweglichkeit und die Stabilität des Sprunggelenkes müssen im Seitenvergleich beurteilt werden; zudem sollte die Funktion/Kraft der periartikulären Sehnen (Tibialis-posterior-Sehne und Peronealsehnen) getestet werden. Abschliessend ist die Beurteilung der peripheren Sensibilität und Durchblutung empfohlen.
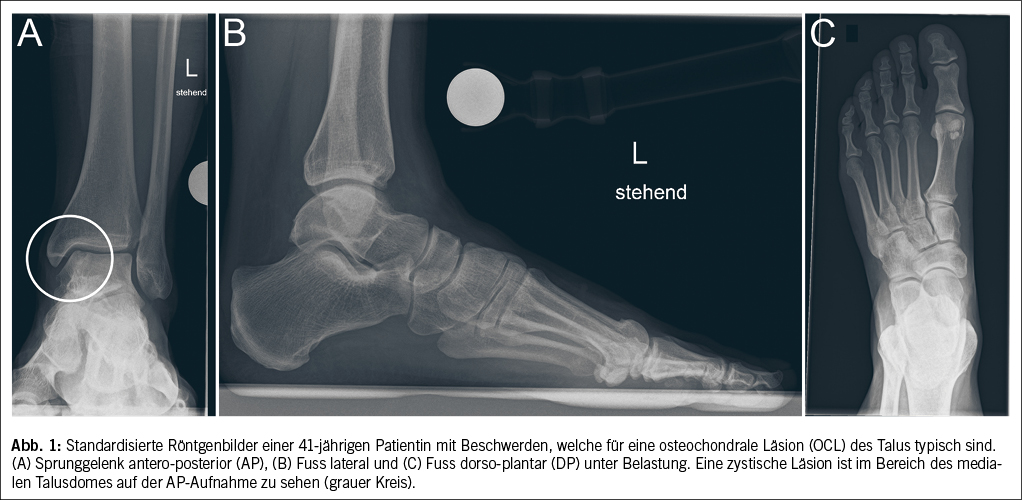
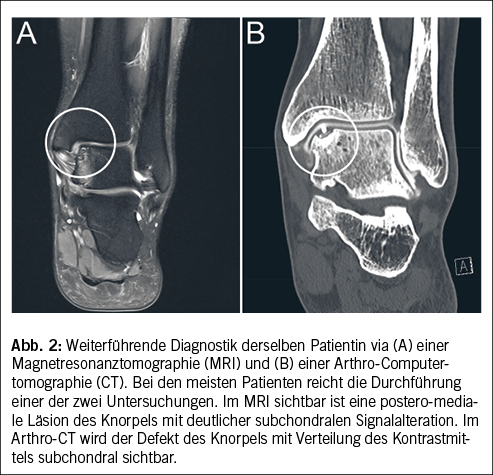
Sollte der Verdacht auf eine OCL gestellt werden, ist eine Bildgebung via standardisierter Röntgenuntersuchung empfohlen. Oft reicht eine belastende antero-posteriore (AP) Aufnahme des Sprunggelenkes sowie eine belastende laterale Aufnahme des Fusses (Abb. 1). Soll eine Deformität des Fusses weiter abgeklärt werden, kann zusätzlich eine belastende dorso-plantare (DP) Aufnahme des Fusses erfolgen (Abb. 1). Bei Vorliegen einer OCL können in der AP-Aufnahme des Sprunggelenks oft Zysten im medialen oder lateralen Aspekt des Talusdomes gesehen werden (Abb. 1). Allerdings zeigen bis 50% der Patienten mit einer symptomatischen OCL ein unauffälliges Röntgenbild (1). Die weiterführende Bildgebung besteht je nach Beschwerden aus einer Magnetresonanztomographie (MRI) oder einer Arthro-Computertomographie (CT mit vorgängiger Injektion von Kontrastmittel in das Sprunggelenk). Während das MRI eine bessere Beurteilung des subchondralen Knochens sowie der periartikulären Strukturen (Sehnen und Bänder) zulässt, kann im Arthro-CT die Integrität des Knorpels besser beurteilt werden (Abb. 2). Die Durchführung einer der zwei genannten Untersuchungen reicht meistens für eine Beurteilung aus.
Anlaufstelle Hausarztpraxis – und nun?
Sollte nach sorgfältiger Anamnese und klinischer Untersuchung der Verdacht auf eine OCL gestellt werden, ist die Durchführung einer Röntgenuntersuchung in der Hausarztpraxis sinnvoll. Es sollte darauf geachtet werden, dass die Röntgenbilder von guter Qualität sind, daher standardisiert und unter Belastung (bessere Beurteilung der Achsen) durchgeführt werden. Eine Röntgenuntersuchung ist insbesondere bei vorangegangen Traumata sinnhaft, um allfällige Begleitverletzungen wie ossäre Avulsion zu diagnostizieren. Sollte eine zystische Läsion im Bereich des Talus festgestellt werden, ist die Zuweisung an einen Spezialisten empfohlen. Nicht zum Spezialisten müssen Patienten geschickt werden, bei denen eine mögliche OCL als Zufallsbefund (daher asymptomatisch) entdeckt wird.
Zuweisung zum Spezialisten – wann und weshalb?
Die Zuweisung zum Spezialisten sollte, wie bereits erwähnt, bei sichtbaren Zysten im Röntgen und dazu passenden Symptomen erfolgen. Da ein erheblicher Teil der symptomatischen Patienten keine Auffälligkeiten im Röntgenbild zeigt, sollte die Zuweisung bei entsprechender Klinik jedoch grosszügig erfolgen. Bei der Zuweisung ist darauf zu achten, dass vorhandene Röntgenbilder zur Verfügung gestellt werden. Dadurch können Kosten sowie eine vermehrte Strahlenbelastung des Patienten vermieden werden. Grundsätzlich kann eine weiterführende Diagnostik bereits angemeldet/durchgeführt werden. Da beide Optionen, MRI und Arthro-CT, zur Verfügung stehen, lohnt sich eine Anfrage beim Spezialisten bezüglich der Präferenz. Die Besprechung und Etablierung der Therapie sollten nach erfolgter weiterführender Bilddiagnostik vom Spezialisten übernommen werden.
Konservative oder operative Therapie – was ist sinnvoll?
Ob eine konservative Therapie zu empfehlen ist, hängt von diversen Faktoren ab. Bei Erstauftreten von verhältnismässig geringen Beschwerden ohne Unterspülung des Knorpels in der erweiternden Bildgebung kann oft eine konservative Therapie durchgeführt werden. Diese kann, neben der Physiotherapie, zur Verbesserung der Sprunggelenkstabilität via Kräftigung der periartikulären Muskeln/Sehnen ebenfalls eine Schuheinlage nach Mass zum Ausgleich von subtilen Deformitäten (z.B. Pes cavovarus oder Pes planovalgus) beinhalten. Auch Infiltrationen zum Beispiel mit Cortison können vorübergehend eine Verbesserung bringen, mit dem Ziel der Etablierung einer suffizienten Physiotherapie. Die Option einer Ruhigstellung im Unterschenkelgips mit Entlastung kann situativ ebenfalls erwogen werden, zum Beispiel bei einer frischen posttraumatischen OCL (1).
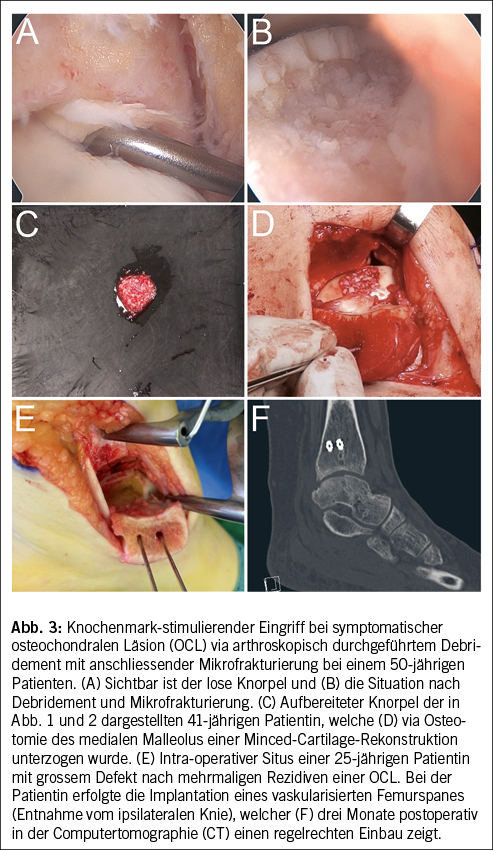
Die operativen Therapien lassen sich grob in zwei Gruppen einteilen: Interventionen mit dem Ziel der Knorpelregeneration und Eingriffe, die auf den Ersatz abzielen. Zu den regenerativen Optionen zählen Operationen zur Stimulierung des Knochenmarkes mit konsekutiver Bildung von Bindegewebe, das als Knorpelersatz dient (2). Dazu gehören neben der oft arthroskopisch durchgeführten Mikrofrakturierung (Abb. 3) auch speziellere Techniken wie die Minced-Cartilage-Rekonstruktion (Abb. 3). Je nach Lokalisation und Grösse des Befundes muss zur Durchführung der Rekonstruktion ein offener Zugang oder die Osteotomie des medialen/lateralen Malleolus erfolgen (3). Ebenfalls weitverbreitet ist die autologe matrixinduzierte Chondrogenese (AMIC-Plastik), wo eine Membran auf den debridierten Befund aufgetragen wird (4). Diese simple Methode hat komplexere Verfahren wie die autologe Chondrozytenimplantation (ACI) oder matrixinduzierte autologe Chondrozytenimplantation (MACI) teilweise abgelöst.
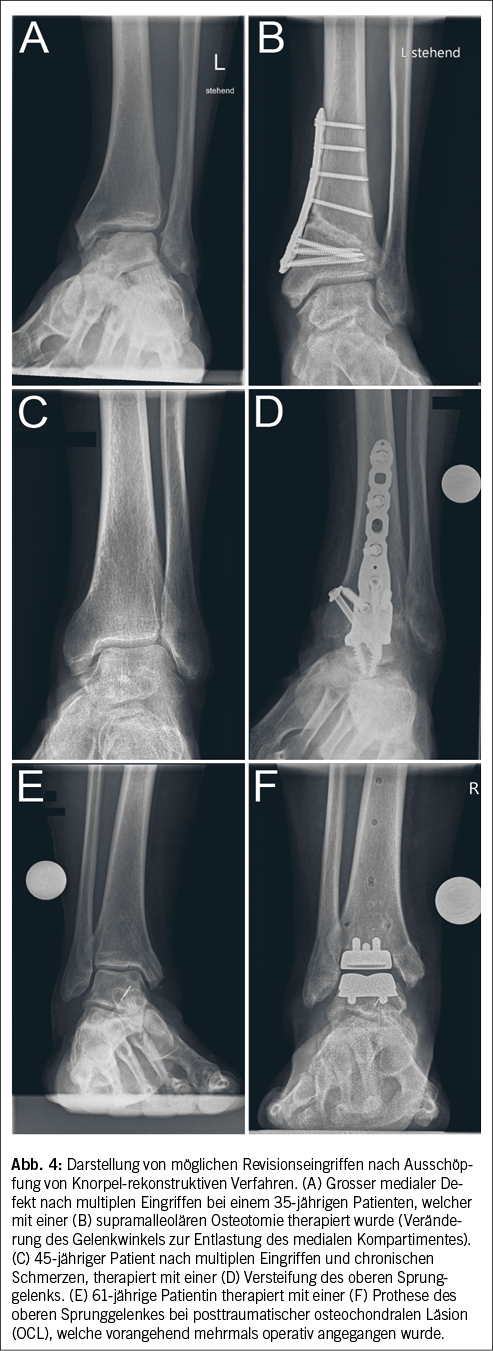
Der komplette Ersatz des Knorpels und subchondralen Knochens kann zum Beispiel via Implantation eines vaskularisierten autologen Femurspanes erfolgen (Abb. 3) (5). Der Eingriff ist technisch anspruchsvoll und ressourcenintensiv. Angewendet wird diese Rekonstruktion in erster Linie bei Revisionen oder ausgedehnten Befunden. Letztlich sind Eingriffe zur Entlastung eines Gelenkkompartimentes oder Korrektur einer relevanten Deformität via Osteotomien (supra- oder inframalleolär) wie auch gelenkdestruktive Eingriffe (OSG-Arthrodese oder-Prothese) zu nennen (Abb. 4). Auch diese Optionen werden eher bei Revisionen oder bei weit fortgeschrittenen Befunden und partiell endgradiger Arthrose angewendet (Abb. 4).
Additiv zu den einzelnen Verfahren müssen situativ Zusatzeingriffe wie eine Bandplastik erfolgen, um zum Beispiel eine relevante Instabilität des Sprunggelenkes zu beheben. Grundsätzlich sind die verhältnismässig kleineren regenerativen Eingriffe mit einer akzeptablen Komplikationsrate behaftet, während grössere Rekonstruktionen und gelenksdestruierende Eingriffe anfälliger für Komplikationen sind (Tab. 1).
Klinik für Orthopädie und Traumatologie
Universitätsspital Basel
Teamleitung Fuss- und Sprunggelenkorthopädie
Universitätsspital Basel
Klinik für Orthopädie und Traumatologie
Spitalstrasse 21
CH-4031 Basel
nicola.kraehenbuehl@usb.ch
Die Autorenschaft hat keine Interessenkonflikte im Zusammenhang mit diesem Artikel deklariert.
1. Anastasio, A.T., C.M. Wixted, and N.K. McGroarty, Osteochondral Lesions of the Talus: Etiology, Clinical Presentation, Treatment Options, and Outcomes. Foot Ankle Clin, 2024. 29(2): p. 193-211.
2. Corr, D., et al., Long-term Outcomes of Microfracture for Treatment of Osteochondral Lesions of the Talus. Foot Ankle Int, 2021: p. 1071100721995427.
3. Meisterhans, M., V. Valderrabano, and M. Wiewiorski, Medial oblique malleolar osteotomy for approach of medial osteochondral lesion of the talus. Arch Orthop Trauma Surg, 2023. 143(7): p. 3767-3778.
4. Weigelt, L., et al., Autologous Matrix-Induced Chondrogenesis for Osteochondral Lesions of the Talus: A Clinical and Radiological 2- to 8-Year Follow-up Study. Am J Sports Med, 2019. 47(7): p. 1679-1686.
5. Hintermann, B., et al., Treatment of extended osteochondral lesions of the talus with a free vascularised bone graft from the medial condyle of the femur. Bone Joint J, 2015. 97-B(9): p. 1242-9.
Therapeutische Umschau
- Vol. 81
- Ausgabe 7
- Dezember 2024