- Supportive Therapie und Palliative Konzepte bei Dyspnoe
Die Palliative Care hat das Ziel, Betroffene mit einer fortgeschrittenen, unheilbaren Krankheit symptomatisch zu behandeln. Die Dyspnoe ist eine der häufigsten Beschwerden bei verschiedenen, nicht nur onkologischen, Krankheiten. Die Behandlung dieser Symptome bedarf einer Betrachtung aus verschiedenen Gesichtspunkten. In der Palliative Care wird häufig das bio-psycho-sozio-spirituelle und kulturelle Modell angewendet. Dabei werden verschiedene Dimensionen der Krankheit betrachtet, welche speziell auch im Falle einer Dyspnoe mitinvolviert sind. Die Physiologie der Dyspnoe ist sehr komplex und wird unter anderem durch diverse neuronale als auch pulmonale anatomische Strukturen beeinflusst. Verschiedene sowohl nicht pharmakologische als pharmakologische Behandlungsansätze können zum Rückgang der Dyspnoe führen. Insbesondere eine aktive Physiotherapie sowie Hilfsmittel optimieren die Beschwerden. Von medikamentöser Seite werden hauptsächlich Opioide aber auch Benzodiazepine, Sauerstoff und Butylscopolamin verwendet. Im Falle einer stark fortgeschrittenen Erkrankung kann bei therapierefraktären Beschwerden der Einsatz einer tiefen kontinuierlichen Sedierung zur Symptomlinderung gerechtfertigt sein. Eine erfolgreiche Behandlung der Dyspnoe führt zu einer Verbesserung der Lebensqualität der palliativmedizinischen Patienten.
Einführung
Die Palliative Care ist eine junge medizinische Disziplin, die im Laufe der letzten Jahre an Bedeutung gewonnen hat, weil Patienten mit verschiedenen, nicht heilbaren Krankheiten eine zunehmend lange Überlebenszeit haben. Das Ziel der Palliative Care ist eine Linderung der Beschwerden, die im Zusammenhang mit einer Erkrankung auftreten können. Es handelt sich dabei um eine parallele Behandlung und nicht um eine sequentielle Behandlung, das heisst, die Palliative Care soll frühzeitig zum Zuge kommen, wenn noch onkologische, pneumologische, kardiologische oder andere Therapien laufen. Ein häufiges Missverständnis liegt darin, dass davon ausgegangen wird, dass die Palliative Care lediglich Erkrankte mit einer onkologischen Behandlung betreuen und dass es sich um eine Sterbebegleitung handelt. Sicherlich leiden die Meisten an einer malignen, onkologischen Krankheit, daneben werden jedoch auch Betroffene mit einer pneumologischen, kardiologischen oder neurologischen sowie weiteren Diagnosen behandelt. Neben den häufigsten Symptomen wie Schmerzen und Fatigue, ist die Dyspnoe eines der häufigsten Symptome bei palliativmedizinischen Patienten und vor allem eine der gefürchtetsten Beschwerden.
Definition
Dyspnoe wird definiert als subjektive Erfahrung einer beeinträchtigten Atmung, die akut oder chronisch vorliegen kann.[1] Dabei werden auch Ausdrücke wie Luftnot, thorakale Enge oder Lufthunger beschrieben. Es handelt sich dabei um ein Symptom, welches von der betroffenen Person beschrieben wird, nicht um eine Diagnose. Die Ursache dafür kann sehr unterschiedlich sein.
Klinische Präsentation
Es handelt sich bei der Dyspnoe um ein Symptom, welches sehr häufig in palliativmedizinischen Situationen beobachtet werden kann. Gemäss Definition wird es als subjektives Gefühl beschrieben, es muss jedoch beachtet werden, dass auch objektive Kriterien zur Annahme einer Dyspnoe führen können.[1] Objektive Beobachtungen können eine
beschleunigte Atmung, zyanotische Akren oder auch Ausdruck von Angst und Unruhe sein. Es handelt sich in der Palliative Care, insbesondere bei onkologischen und pneumologischen Patienten, um ein sehr häufiges Symptom. Bei Patienten mit einem Lungentumor konnte bei 75 % die Dyspnoe als vorherrschendes Symptom dokumentiert werden.[2]
Bei Progredienz der Krankheit nimmt die Prävalenz und die Intensität der Dyspnoe zu. Diese wird jedoch auch in anderen palliativmedizinischen Situationen beobachtet wie bei der COPD 95 %[3], der amyotrophen Lateralsklerose oder auch bei einer Herzinsuffizienz 26 %.[4] Es besteht eine sehr große Variabilität des Ausmasses der Symptomatik in Bezug auf das Krankheitsstadium.[5]
Bio-psycho-sozio-spirituelle und kulturelle Ebene
In der Palliativmedizin soll eine Beurteilung der Krankheitssituation nicht nur nach somatischen Gesichtspunkten, sondern umfassend erfolgen. Deshalb wird sehr häufig das bio-psycho-sozio-spirituelle und kulturelle Modell, modifiziert nach Engel, angewendet.[6] Insbesondere bei komplexen, fortgeschrittenen Erkrankungen beklagen die Betroffenen eine Vielzahl von Leiden in verschiedenen Dimensionen. Gerade die Dyspnoe ist ein klassisches Symptom, welches sich in diesen Bereichen äussern kann. Die biologische oder somatische Komponente beschreibt die körperlichen Folgen der Dyspnoe. Diese können häufig verbunden sein mit weiteren Begleitsymptomen wie Fatigue oder auch beeinträchtigte Mobilität.[7] Die psychische Komponente der Dyspnoe ist sehr häufig substantiell für die Patienten und wird beispielsweise durch Angst und Depression ausgedrückt. Weiter werden bei den Betroffenen jedoch auch soziale Beeinträchtigungen beobachtet mit Verlust der Arbeit, sozialer Isolation oder auch finanziellen Fragen. Bei der sozialen Komponente zeigt sich zudem auch die Interaktion mit Angehörigen, denn für diese ist der Anblick der Dyspnoe ebenfalls sehr bedrohlich und hinterlässt offen eine Hilflosigkeit oder Unmöglichkeit der Unterstützung. Die spirituellen Aspekte äussern sich als Fragen der Sinnhaftigkeit oder auch nach dem Lebensende beziehungsweise der irdischen Endlichkeit. Die Entwicklung diverser Beschwerden und deren Copying und Umgang unterscheidet sich in den verschiedenen Kulturen und Religionen substantiell, so dass diese Aspekte in eine palliativmedizinische Beurteilung hineinfliessen müssen. Diese diversen unterschiedlichen Dimensionen führen bei der einzelnen betroffenen Person zu einer unterschiedlichen Krankheitsausprägung und so auch zu einer verminderten Lebensqualität. Die Verbesserung der Lebensqualität ist dann auch das primäre Ziel der Palliative Care.
Ursachen und Abschätzung des Krankheitsstadiums
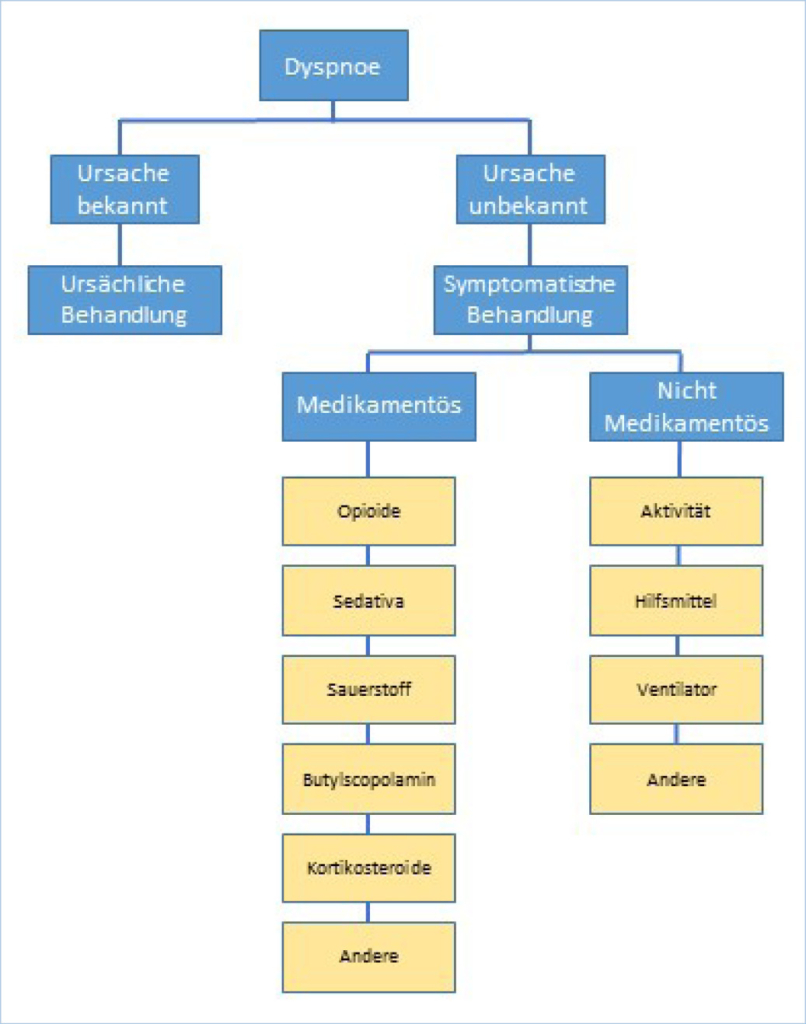
Das Ziel einer palliativmedizinischen Behandlung ist eine Linderung der Beschwerden der Betroffenen, welche jedoch stets im Kontext der aktuellen Krankheitssituation und des Wunsches des Patienten stehen soll. Aus diesem Grund muss stets eine sorgfältige Evaluation erfolgen wie fortgeschritten die Krankheit ist. Danach soll gegebenenfalls primär eine Suche nach einer behandelbaren Ursache der Dyspnoe erfolgen. Diese kann sehr mannigfaltig sein. Hauptsächlich werden pulmonale, kardiale oder extrathorakale Ursachen gesucht. Je nach Ätiologie wird in einem zweiten Schritt eine Behandlungsoption eruiert und mit dem Patienten und dessen Angehörigen die Möglichkeit einer ursächlichen oder einer rein symptomatischen Behandlung evaluiert. Als Ursache der Dyspnoe können tumorbedingte pulmonale Faktoren wie eine Obstruktion der Atemwege oder auch eine Restriktion durch Pleuraerguss oder Tumor angesehen werden. Andere pulmonale Ursachen können eine Lungenembolie oder auch eine Einflussstauung darstellen. Neben der kardialen und neuromuskulären Ursache muss stets auch eine therapiebedingte Ursache beispielsweise nach Chemo-, Immun- oder Radiotherapie, in Betracht gezogen werden. Des Weiteren können krankheitsassoziierte Beschwerden oder Zustände wie eine Anämie, Ängste, Fieber oder auch Schmerzen zur Dyspnoe führen.
Die Erfassung der Dyspnoe kann nur durch eine subjektive Einschätzung erfolgen. Häufig hat sich dabei eine numerische Skala (NRS) von 0 – 10 bewährt. Diese Erfassung kann eine Beurteilung der Therapie und einen Vergleich von unterschiedlichen Zeitpunkten erlauben. Objektive Parameter wie beispielsweise Sauerstoffsättigung oder Atemfrequenz korrelieren nur schlecht mit der Selbsteinschätzung und sollen deshalb nicht als Mass der Dyspnoe angewendet werden.[8] Die Behandlung richtet sich nach den beschriebenen Beschwerden. Deshalb sollen die Umstände der Dyspnoe genau erfragt werden. Insbesondere das Muster der Dyspnoe mit Vorhandensein episodisch oder dauernd, bei Anstrengung oder in Ruhe oder auch den Begleiterscheinungen wie Angst und depressive Züge.
Pathophysiologie
Die Physiologie und Pathophysiologie der Atmung beziehungsweise der Dyspnoe ist sehr komplex. Es handelt sich um eine unbewusste Handlung und wird vor allem durch Neurone in der Medulla oblongata gesteuert. Dort treffen sich verschiedene Afferenzen von Mechanorezeptoren der Atemmuskulatur, Atemwege, Zwerchfell und Lungenparenchym sowie von Chemorezeptoren in der Aorta und Aa. carotides. Von der Medulla oblongata gehen Efferenzen zu motorischen Neuronen aus. Die Wahrnehmung der Dyspnoe erfolgt im sensorischen Cortex. Das Zusammentreffen von sensorischen und motorischen Informationen führt zur Steigerung der Atemfunktion und so zur Homöostase. Dyspnoe wird exprimiert, wenn der sensorische Cortex ein Ungleichgewicht zwischen Bedarf an Ventilation und der Antwort des Körpers dazu bemerkt.[9] Das Gefühl der Dyspnoe wird dann subjektiv als erhöhte Atemarbeit empfunden.[10]
Palliativmedizinische Behandlungsansätze
In der Palliative Care kann aufgrund der fortgeschrittenen Krankheitssituation häufig lediglich eine symptomatische Behandlung erfolgen. Diese richtet sich dann weniger an der Ursache, sondern versucht das subjektive Leiden zu lindern. Im Folgenden werden verschiedene nicht pharmakologische und pharmakologische symptomatische Behandlungen vorgestellt. Je nachdem ob die Dyspnoe episodisch oder dauernd vorhanden ist, kann die Therapie danach angepasst werden als fixe Medikation oder Behandlung bei Bedarf.
Nicht pharmakologische Therapien
Aktivität
Bewegung fördert die Verbesserung der Dyspnoe. Insbesondere eine aktive Physiotherapie kann dazu einen wichtigen Beitrag leisten. Unter Anleitung kann so einerseits eine Atemtherapie instruiert werden, andererseits aber auch eine Steigerung der Mobilität. Ebenso kann eine ergonomische Bewegung und Haltung angelernt werden, die eine Reduktion der Atemarbeit zur Folge hat. Auch konnte durch andere aktive Therapien wie beispielsweise Tanzkurse eine Verbesserung der Dyspnoe und damit verbunden auch eine Steigerung der Lebensqualität dokumentiert werden.[11] Die physiotherapeutische Instruktion zeichnet sich durch eine sehr grosse Bandbreite aus von minimalen Atemübungen bei bettlägerigen Patienten bis zur komplexen Bewegungsinstruktion beispielsweise dem Bewältigen einer Treppe.
Hilfsmittel (Rollator/Gehstock)
Der Einsatz verschiedener Hilfsmittel führt durch eine verbesserte Atemarbeit indirekt zum Rückgang der Dyspnoe. Viele Kranke äussern Bedenken beim Einsatz solcher Hilfsmittel und möchten deren Einsatz vermeiden. Nach probatorischer Anwendung führt die Selbsterfahrung jedoch häufig zum konstanten Einsatz von Gehstock oder Rollator da ein positiver Effekt direkt erfahren wird. Die einfache Entlastung durch einen Sauerstoffbehälter auf Rollen im Gegensatz zum Rucksack mit Sauerstoffbehälter konnte bei Patienten mit einer fortgeschrittenen stabilen COPD mit Sauerstoffgebrauch eine signifikante Verbesserung sowohl von Gehstrecke, Dyspnoe, Fatigue als auch von Sauerstoffsättigung und Reduktion der Herzfrequenz zeigen.[12]
Ventilator
Die Anwendung von Ventilatoren, beispielsweise Handventilatoren, führt bei Dyspnoe verschiedener Ätiologie zu einem Benefit.[13] Es wird davon ausgegangen, dass durch den Luftzug Trigeminusrezeptoren aktiviert werden, die durch zentrale Verschaltung zum zentralen Nervensystem eine Linderung der Dyspnoe bewirken.[14] Sowohl bei Patienten mit einer chronisch obstruktiven Lungenkrankheit (COPD) als auch bei einer durch eine Herzinsuffizienz bedingte Dyspnoe, konnte ein Rückgang der Symptomatik nachgewiesen werden.[15] Eine Verbesserung der Dyspnoe konnte in einer Metaanalyse ebenfalls bei Patienten mit eine malignen, terminalen Tumorerkrankung dokumentiert werden.[16] Der Einsatz eines Ventilators führt zu keinerlei Nebenwirkungen und kann deshalb sicher und bedenkenlos eingesetzt werden.[17]
Andere
Die Bandbreite für weitere Behandlungen der Dyspnoe ist sehr gross. Für die Anwendungen, wie beispielsweise Neuromuskuläre Elektrische Stimulation (NMES) oder auch Akkupunktur und Aromatherapie, ist die Evidenzlage jedoch klein und deshalb wird auf diese nicht näher eingegangen.
Pharmakologische Therapien
Opioide
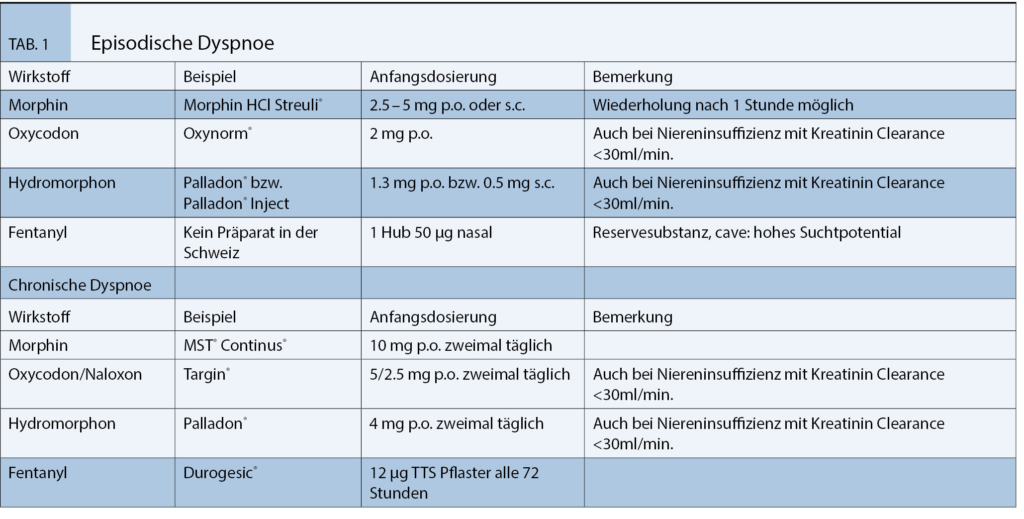
Das Ziel der Palliativmedizin ist eine Linderung der Dyspnoe auch im Falle einer unklaren beziehungsweise nicht behandelbaren Ursache. In dieser Situation ist der Einsatz von Opioiden die Behandlung der ersten Wahl. Die genaue Wirkungsweise wie Opioide zu einem Rückgang der Dyspnoe führen, ist weiterhin unklar. Es scheint jedoch ein Einbezug von neuronalen Strukturen zur Atemregulation im Hirnstamm, der Amygdala und der Hippocampus vorzuliegen. Es konnte gezeigt werden, dass die analgetische Wirkung der Opioide unabhängig vom Dyspnoe reduzierenden Effekt besteht.[18] Nichtsdestotrotz werden jedoch unabhängig davon die typischen Nebenwirkungen der Opioide beobachtet.[19] Deshalb sollen bei einem Einsatz dieser Substanzklasse die häufigsten Nebenwirkungen wie Nausea und Obstipation beachtet und behandelt werden. Die Atemdepression, als gefürchtete Nebenwirkung einer Opioid-Behandlung wird bei einer korrekten Anwendung mit Beginn mit einer kleinen Dosis sowie einer langsamen Steigerung praktisch nicht beobachtet. Im Falle einer inadäquat hohen Startdosis oder einer zu raschen Dosissteigerung kann eine Atemdepression auftreten.
Bei der Wahl eines Opioid konnten keine signifikanten Vorteile eines bestimmten Wirkstoffes gezeigt werden.[20] Die Verabreichung kann sowohl peroral als auch parenteral erfolgen. Neben der peroralen Einnahme konnte ein Rückgang der Dyspnoe beim Einsatz sowohl von Hydromorphon als auch von Fentanyl dokumentiert werden. Für die Verwendung von vernebelten Opioiden konnten hingegen kein Benefit nachgewiesen werden.[20] In der Palliative Care wird am häufigsten die subkutane, meist als kontinuierliche Gabe bevorzugt, wenn die perorale Einnahme nicht mehr möglich ist. Neben des am längsten bekannten Wirkstoffs Morphin, kann beispielsweise Oxycodon,
Hydromorphon, Methadon oder auch Diamorphin eingesetzt werden.[21] Empfohlen wird eine Gabe von 2,5-5,0 mg Morphin in Tropfenform als schnell wirksame Formel beziehungsweise ein retardiertes Präparat in einer Startdosis von 10 mg zweimal täglich.[22] Die gebräuchlichen Opioide zur Behandlung der episodischen und chronischen Dyspnoe sind in der Tabelle 1 in ihrer üblicher initialen Dosierung aufgelistet.
Sedativa
Der Einsatz von Sedativa, in der Palliative Care, speziell von Benzodiazepinen, stellt eine weitere Komponente der Behandlung der Dyspnoe dar. Die alleinige Anwendung von Benzodiazepinen soll nicht durchgeführt werden, denn diese Substanzgruppe führt per se nicht zu einem Rückgang der Symptomatik. Hingegen kann eine Kombination mit einem Opioid sinnvoll sein, da die Angst als Begleiterscheinung der Dyspnoe behandelt werden kann. Insbesondere in terminalen Situationen wird diese Kombination häufig eingesetzt als additive Behandlung. Benzodiazepine werden sowohl als Perorale als auch Parenterale in der Palliative Care hauptsächlich subkutan eingesetzt. Im Falle einer peroralen Medikation wird meist Lorazepam verwendet, im Falle einer subkutanen Gabe meist Midazolam. Dieses kann sowohl
Bolus weise als auch kontinuierlich verabreicht werden.
Sauerstoff
Der Einsatz von Sauerstoff muss als medikamentöse Massnahme angesehen werden und Sauerstoff soll nicht routinemässig bei jeder Atemnotsituation verwendet werden. Als Voraussetzung eines Einsatzes sollte eine Hypoxämie bestehen. Die Grenze für einen Einsatz muss individuell, im Kontext mit der Grundkrankheit, festgelegt werden. Insbesondere im Falle einer fortgeschrittenen chronisch obstruktiven Lungenerkrankung (COPD) muss an die Gefahr einer CO2-Retention gedacht werden. Bei einer dyspnoeischen Person und einer normalen Sauerstoffsättigung kann, ähnlich wie bei einem Einsatz eines Ventilators, der Luftstrom zu einer Reduktion der Dyspnoe führen. So konnte gezeigt werden, dass der alleinige Einsatz von Luftstrom bei Dyspnoe ohne Hypoxämie zu einer Verbesserung der Beschwerden führt.[23] Damit verbunden können Nebenwirkungen wie beispielsweise trockene Schleimhäute minimiert werden.
Butylscopolamin
Bei fortgeschrittener Krankheitssituation wird bei einem Grossteil der Patienten in den letzten Lebensstunden eine karchelnde Atmung hörbar. Dieser Umstand ist insbesondere für die Angehörigen eine unangenehme, teilweise sehr belastende Situation. Dies wird als Stress für die betroffenen Anwesenden, jedoch weniger für die Patienten angesehen. Trotzdem wird möglichst früh eine prophylaktische Therapie begonnen, damit dieser Zustand verhindert werden kann. Als Ursache für die Symptomatik wird einerseits ein fehlendes Schlucken von Speichel angesehen, andererseits auch eine pulmonale Schleimbildung, die ebenfalls zu einer Ansammlung von Mucus im Rachen führt. Zur Reduzierung dieser Schleimbildung wird eine regelmässige, kontinuierliche Verabreichung von Butylbromid Scopolamin empfohlen.[24] Hingegen wird von einem trachealen Absaugen abgeraten, da dieser Reiz zu einer vermehrten Sekretion führen kann und sich somit konterproduktiv auswirken kann.
Kortikosteroide
Der Einsatz von Kortikosteroiden erfolgt in terminalen Situationen sehr häufig als symptomatische Behandlung verschiedener Symptome. Zur Therapie der Dyspnoe sollen Kortikosteroide insbesondere beim Vorliegen einer Atemwegsobstruktion oder Inflammation angewendet werden.[7] In diesem Fall ist insbesondere die abschwellende und antientzündliche Wirkung der Kortikosteroide gewünscht.
Andere Pharmaka
Der Einsatz von vernebeltem Furosemid wird immer wieder als Option zur Behandlung von Dyspnoe diskutiert. Aktuell gibt es jedoch keine Evidenz dazu, dass dies bei Patienten in terminalen Situationen die Dyspnoe reduziert.
Der Einsatz von Cannabis wird in der Palliative Care für verschiedene Symptome, insbesondere für Schmerzen, Appetitlosigkeit und Nausea diskutiert. Für den Einsatz für die Behandlung der Dyspnoe konnte kein positiver Effekt dokumentiert werden.[25] In Anbetracht des erhöhten Risikos für pulmonale Infekte mit Husten und Sputum Produktion bei einer inhalativen Konsumation von Cannabis, muss eher von einem gegenteiligen Effekt ausgegangen werden.
Einschätzung der Behandlung
Die Dyspnoe ist für Patienten ein sehr unangenehmes, belastendes und bedrohliches Symptom. Durch eine adäquate interprofessionelle Therapie kann jedoch eine zufriedenstellende Verbesserung erreicht werden.[2] Durch verschiedene medikamentöse und nicht medikamentöse Behandlungen soll dieses Symptom angegangen und behandelt werden. Regelmässige Evaluationen helfen, das Therapieziel zu kontrollieren und bei Bedarf die Therapie anzupassen.
Tiefe kontinuierliche Sedierung am Lebensende
Trotz modernster Behandlungsansätze kann auch heute nicht jede Symptomatik zufriedenstellend behandelt werden. Falls die symptomatische Behandlung, wie oben beschrieben, zu einer ungenügenden Linderung führt, wird in der Palliative Care als Ultima Ratio die Möglichkeit einer tiefen kontinuierlichen Sedierung angeboten. Die tiefe kontinuierliche Sedierung wird als eine der anspruchsvollsten Behandlungen in der Palliative Care angesehen. Diese Behandlung betrifft sämtliche Bereiche der bio-psycho-sozio-spirituellen und kulturellen Behandlung und bedarf so einer intensiven Begleitung von Patienten, Angehörigen aber auch des Behandlungsteams. Diese Therapie kommt zum Einsatz, wenn sämtliche Therapien zu einer ungenügenden Linderung führen und die Symptome somit therapierefraktär sind. Sie soll restriktiv eingesetzt werden und bedarf einer genauen Evaluation und Aufklärung der Patienten und Angehörigen. Die Anzahl durchgeführter Sedierungen variiert weltweit stark. In der Schweiz werden auf Palliativstationen ungefähr 17,5 % der sterbenden Patienten sediert.[26] Das Ziel dieser Behandlung ist stets eine Linderung der belastenden Symptome und soll keineswegs zu einer Lebensverkürzung führen. Eine Vielzahl von Symptomen kann Ursache für den Beginn einer tiefen kontinuierlichen Sedierung sein. Neben dem Delir am Lebensende als häufigste Indikation, stellt insbesondere die Dyspnoe einen wichtigen Grund dar für den Beginn dieser Therapie. Die genaue Betrachtung der Krankheiten der sedierten Betroffenen kann einen vermehrten Nachweis von Patienten mit Lungentumoren, chronisch obstruktiver Lungenkrankheiten (COPD) sowie Motoneuronerkrankungen, speziell der amyotrophen Lateralsklerose (ALS) gesehen werden.[27]
Konklusion
Die Dyspnoe ist ein sehr häufiges Symptom im palliativen Setting. Die Anwendung sowohl medikamentöser als auch nicht medikamentöser Behandlungen kann zu einer deutlichen Verbesserung der Beschwerden führen und so zur Optimierung der Lebensqualität von Patienten und Patientinnen mit einer infausten Prognose.
Leiter Palliative Care
Kantonsspital Graubünden
Loëstrasse 170 Chur
7000 Chur
cristian.camartin@ksgr.ch
1. Parshall MB, Schwartzstein RM, Adams L, Banzett RB, Manning HL, Bourbeau J, et al. American Thoracic Society Committee on Dyspnea. An official American Thoracic Society statement: update on the mechanisms, assessment, and management of dyspnea. Am J Respir Crit Care Med. 2012 Feb 15;185(4):435-52
2. Camartin C. Kuhn M. Patienten mit einem Bronchuskarzinom auf einer Palliativstation. Eine prospektive Studie über die Symptome und deren Behandlung. Z Palliativmed 2014; 15: 232-7
3. Solano JP, Gomes B, Higginson IJ. A comparison of symptom prevalence in far advanced cancer, AIDS, heart disease, chronic obstructive pulmonary disease and renal disease. J Pain Symptom Manage 2006; 31: 58 – 69
4. Santos M, Kitzman DW, Matsushita K, Loehr L, Sueta CA, Shah AM .Prognostic Importance of Dyspnea for Cardiovascular Outcomes and Mortality in Persons without Prevalent Cardiopulmonary Disease: The Atherosclerosis Risk in Communities Study. PloS one 2016; 11(10), e0165111.
5. Allcroft, Peter Breathlessness in motor neurone disease, Current Opinion in Supportive and Palliative Care: September 2014; 8(3): 213-217
6. Engel GL. The need for a new medical model: a challenge for biomedicine. Science 1977; 196(4286): 129-36
7. Hui D, Bohlke K, Bao T, Campbell TC, Coyne PJ, Currow DC, et al. Management of Dyspnea in Advanced Cancer: ASCO Guideline. J Clin Oncol. 2021 Apr 20;39(12):1389-1411
8. Simon ST, Altfelder N, Voltz R, Gaertner J. Therapie der refraktären Atemnot bei Patienten mit fortgeschrittenen Erkrankungen – Evidence based update für den klinischen Alltag. Ther Umsch. 2012 Feb;69(2):93-7
9. Shadd J, Dudgeon D. Dyspnea. In: Walsh D, editor. Palliative Medicine. Elsevier Health Sciences; 2009, S. 877-8
10. Coccia CBI, Palkowski GH, Schweitzer B, Motsohi T, Ntusi NAB. Dyspnoea: Pathophysiology and a clinical approach. South African Medical Journal 2016;106(1):32-36
11. Harrison S, Bierski K, Burn N, McIusky S, McFaull V, Russell A et al. Dance for people with chronic breathlessness: a transdisciplinary approach to intervention development. BMJ Open Resp Res 2020;7:e000696.
12. Crisafulli E, Costi S, De Blasio F, Biscione G, Americi F, Penza S, Eutropio E, Pasqua F, Fabbri LM, Clini EM. Effects of a walking aid in COPD patients receiving oxygen therapy. Chest. 2007 Apr;131(4):1068-74.
13. Kocatepe V, Can G, Oruç Ö. Lung Cancer-Related Dyspnea: The Effects of a Handheld Fan on Management of Symptoms. Clin J Oncol Nurs. 2021 Dec 1;25(6):655-661.
14. Bausewein C, Booth S, Gysels M, Higginson I. Non-pharmacological interventions for breathlessness in advanced stages of malignant and non-malignant diseases. Cochrane Database Syst Rev. 2008 Apr 16;(2):CD005623.
15. Barnes-Harris M, Allgar V, Booth S, Currow D, Hart S, Phillips J, Swan F, Johnson MJ. Battery operated fan and chronic breathlessness: does it help? BMJ Support Palliat Care. 2019 Dec;9(4):478-481.
16. Kako J, Kobayashi M, Oosono Y, Kajiwara K, Miyashita M. Immediate Effect of Fan Therapy in Terminal Cancer With Dyspnea at Rest: A Meta-Analysis. Am J Hosp Palliat Care. 2020 Apr;37(4):294-299.
17. Swan F, Newey A, Bland M, Allgar V, Booth S, Bausewein C et al. Airflow relieves chronic breathlessness in people with advanced disease: An exploratory systematic review and meta-analyses. Palliat Med. 2019 Jun;33(6):618-633.
18. Zemel RA. Pharmacologic and Non-Pharmacologic Dyspnea Management in Advanced Cancer Patients. Am J Hosp Palliat Care. 2022 Jul;39(7):847-855.
19. Barnes H, McDonald J, Smallwood N, Manser R. Opioids for the palliation of refractory breathlessness in adults with advanced disease and terminal illness. Cochrane Database Syst Rev. 2016 Mar 31;3(3)
20. Vargas-Bermúdez A, Cardenal F, Porta-Sales J. Opioids for the Management of Dyspnea in Cancer Patients: Evidence of the Last 15 Years–A Systematic Review. J Pain Palliat Care Pharmacother. 2015;29(4):341-52.
21. Kawabata M, Kaneishi K. Continuous subcutaneous infusion of compound oxycodone for the relief of dyspnea in patients with terminally ill cancer: a retrospective study. Am J Hosp Palliat Care. 2013 May;30(3):305-11.
22. Gillon S, Clifton IJ. Breathlessness in palliative care: a practical guide. Br J Hosp Med (Lond). 2019 Feb 2;80(2):72-77.
23. Abernethy AP, McDonald CF, Frith PA, Clark K, Herndon JE 2nd, Marcello J et al. Effect of palliative oxygen versus room air in relief of breathlessness in patients with refractory dyspnoea: a double-blind, randomised controlled trial. Lancet. 2010 Sep 4;376(9743):784-93
24. van Esch HJ, van Zuylen L, Geijteman ECT, Oomen-de Hoop E, Huisman BAA, Noordzij-Nooteboom HS, Boogaard R, van der Heide A, van der Rijt CCD. Effect of Prophylactic Subcutaneous Scopolamine Butylbromide on Death Rattle in Patients at the End of Life: The SILENCE Randomized Clinical Trial. JAMA. 2021 Oct 5;326(13):1268-1276.
25. Abdallah SJ, Jensen D, Lewthwaite H. Updates in opioid and nonopioid treatment for chronic breathlessness. Curr Opin Support Palliat Care. 2019 Sep;13(3):167-173.
26. Camartin C, Björkhem-Bergman L. Palliative Sedation-The Last Resort in Case of Difficult Symptom Control: A Narrative Review and Experiences from Palliative Care in Switzerland. Life (Basel). 2022 Feb 16;12(2):298.
27. Camartin C. Retrospektive Studie über die Anwendung der tiefen kontinuierlichen Sedierung bis zum Tod auf einer spezialisierten Palliativabteilung in der Schweiz. Z Palliativmed 2019; 20: 181-6.
Therapeutische Umschau
- Vol. 80
- Ausgabe 6
- August 2023